लयाडोव्ह हे डॉक्टर आहेत. शिक्षणतज्ज्ञ के.व्ही.
वडेमेकम यांना समजले की, शिक्षणतज्ञ कॉन्स्टँटिन ल्याडोव्ह मेडसी ग्रुप ऑफ कंपनीज सोडून स्वतःचा वैद्यकीय प्रकल्प हाती घेत आहेत. "लायडोव्ह क्लिनिक्स" नावाचे पुनर्वसन केंद्र असलेले हॉस्पिटल आयोजित करण्याचा त्यांचा मानस आहे. प्रकल्पाचे गुंतवणूकदार फार्मस्टँडर्डचे मुख्य मालक व्हिक्टर खारिटोनिन असतील.
कॉन्स्टँटिन ल्याडोव्ह यांनी वडेमेकमला सांगितल्याप्रमाणे, आम्ही मॉस्कोमध्ये रुग्णालय आणि पुनर्वसन केंद्रासह बहु-अनुशासनात्मक क्लिनिक तयार करण्याबद्दल बोलत आहोत. "प्रकल्पाचे व्यवसाय मॉडेल अनिवार्य वैद्यकीय विमा प्रणालीमध्ये काम करण्याच्या वैशिष्ट्यांचा विचार करते. सशुल्क सेवा वगळल्याशिवाय, राज्य हमी कार्यक्रमाच्या चौकटीत प्रभावीपणे वैद्यकीय सेवा प्रदान करणे शक्य आणि आवश्यक आहे यावर माझा प्रामाणिक विश्वास आहे,” त्यांनी स्पष्ट केले.
Lyadov क्लिनिकसाठी साइट आधीच निवडली गेली आहे. भविष्यातील वैद्यकीय केंद्राचे क्षेत्रफळ 14 हजार चौरस मीटर असेल. m. Lyadov ने प्रकल्पातील गुंतवणुकीचे प्रमाण सांगण्यास नकार दिला.
तो सध्या आंतररुग्ण पुनर्वसनासाठी नवीन तंत्रज्ञानासाठी पेटंट मिळवत आहे: "मला आशा आहे की आम्ही अस्तित्वात असलेल्या अनिवार्य वैद्यकीय विमा दरांमध्ये पूर्ण वाढीचे पुनर्वसन आयोजित करू शकू." प्रादेशिक भागीदारांना तंत्रज्ञान वापरण्याच्या अधिकारांच्या विक्रीद्वारे प्रकल्पाचा हा भाग वाढवण्याची योजना आहे.
यापूर्वी, कॉन्स्टँटिन ल्याडोव्ह यांनी टेलिमेडिसिन कनेक्शनद्वारे - डॉक्टरांच्या देखरेखीखाली घरी रूग्णांच्या दूरस्थ पुनर्वसनासाठी एक प्रणाली सादर केली. वेडेमेकमच्या म्हणण्यानुसार या प्रकल्पाची प्रायोगिक क्षेत्रांमध्ये आधीच चाचणी केली जात आहे.
फेब्रुवारी 2017 पासून, कॉन्स्टँटिन ल्याडोव्ह हे मेडसी ग्रुपमधील ओट्राडनोई बिझनेस युनिटचे प्रमुख आहेत, ज्यात मॉस्को आणि मॉस्को प्रदेशातील बहु-विषय रुग्णालय आणि अनेक क्लिनिकचा समावेश आहे. नवीन प्रकल्प सुरू होईपर्यंत तो काही काळ गटाच्या कामात भाग घेत राहील.
“मेडसी ग्रुपचे व्यवस्थापन कॉन्स्टँटिन व्हिक्टोरोविचच्या कामाबद्दल आभार मानते. विक्रमी वेळेत, त्याच्या सहभागाबद्दल धन्यवाद, Pyatnitskoye महामार्गावरील क्लिनिकल हॉस्पिटल नेटवर्कच्या अग्रगण्य मालमत्तांपैकी एक बनले. कॉन्स्टँटिन व्हिक्टोरोविच यांनी तज्ञांची एक अनोखी टीम एकत्र केली आहे जी गटात काम करत राहतील. त्याचे स्वतःचे क्लिनिक तयार करणे हे त्याच्यासाठी एक तार्किक आणि सातत्यपूर्ण पाऊल आहे असे आम्ही मानतो,” मेडसीने समूहाच्या प्रमुख व्यवस्थापकांपैकी एकाच्या प्रस्थानावर टिप्पणी केली.
“माझा विश्वास आहे की या प्रकल्पाची शक्यता आहे - कॉन्स्टँटिन ल्याडोव्ह यांना सरकारी आणि व्यावसायिक सेवांच्या विक्रीचा एकत्रित अनुभव आहे. क्लिनिकला एक स्वस्त हॉस्पिटल म्हणून स्थान देऊन, ऑपरेशन्स आणि पुनर्वसन काळजीचा मूलभूत संच या दोन्हीसाठी कोटा मिळवणे आणि अतिरिक्त वैद्यकीय सेवांच्या विक्रीवर पैसे मिळवणे शक्य आहे,” DMG चे व्यवस्थापकीय भागीदार व्लादिमीर गेरास्किन म्हणतात.
कॉन्स्टँटिन ल्याडोव्हद्वारे नियंत्रित दोन नवीन कंपन्यांची माहिती 15 जून रोजी कायदेशीर संस्थांच्या युनिफाइड स्टेट रजिस्टरमध्ये दिसून आली. हे एलएलसी "मल्टिडिसिप्लिनरी मेडिकल सेंटर "लायडोव्ह क्लिनिक्स" आणि एलएलसी "मॉस्को सेंटर फॉर रिस्टोरेटिव्ह ट्रीटमेंट" आहेत. त्यापैकी 10% लायडोव्ह आणि MIG LLC कडे प्रत्येकी 90% मालकी आहे. ही कंपनी 70% व्हिक्टर खारिटोनिन यांच्या मालकीची आहे.
त्याच वेळी, एमआयजी एलएलसीने आणखी अनेक कंपन्यांची नोंदणी केली - “इनोव्हेशन क्लिनिक”, “न्यूक्लियर मेडिकल टेक्नॉलॉजीज”, “उच्च तंत्रज्ञान”, “क्लिनिक ग्रुप”. व्हिक्टर खारिटोनिनच्या वैद्यकीय प्रकल्पांचे व्यवस्थापन करणार्या आयपीटी ग्रुपने नवीन कायदेशीर संस्थांच्या नियुक्तीचा खुलासा केला नाही.
ई. क्र्युकोवा:
हॅलो, हा मीडिया डॉक्टर आहे, “ऑनलाइन रिसेप्शन”, मी ऑन एअर आहे, एकटेरिना क्र्युकोवा. आज आमचा पुनर्वसन दिन आहे, ज्याच्या संदर्भात आम्ही कॉन्स्टँटिन ल्याडोव्ह, सर्जन, ऑन्कोलॉजिस्ट, डॉक्टर ऑफ मेडिकल सायन्सेस, प्राध्यापक, रशियन एकेडमी ऑफ सायन्सेसचे शिक्षणतज्ज्ञ यांच्याशी जमलो आहोत. नमस्कार.
के. लियाडोव:
नमस्कार.
ई. क्र्युकोवा:
कॉन्स्टँटिन विक्टोरोविच, पुनर्वसन डॉक्टर कोण आहे हे शोधून काढू आणि आपल्याला वैद्यकीय पुनर्वसनाची आवश्यकता का आहे?
के. लियाडोव:
तुम्ही सर्वात कठीण प्रश्नापासून सुरुवात करा. स्पेशॅलिटीचे नाव बरेचदा बदलले. आणि पुनर्वसन डॉक्टर ही कदाचित अशी व्यक्ती आहे की जो आमचा रुग्ण, शस्त्रक्रियेनंतर, उपचारानंतर, काही समस्यांनंतर तो हॉस्पिटलमध्ये संपला किंवा ज्यांच्या बरोबर तो बाह्यरुग्ण डॉक्टरकडे आला, तो अखेरीस सामान्य जीवनात परत आला याची खात्री करण्यासाठी जबाबदार आहे. जेवढ शक्य होईल तेवढ.
आदर्श पुनर्वसन डॉक्टर एक जनरलिस्ट आहे जो संपूर्ण शरीराची कार्ये कशी पुनर्संचयित करावी हे समजतात. एखादी व्यक्ती अनेकदा विशिष्ट समस्या घेऊन येत असल्याने, ही समस्या सोडवली जाते. परंतु या समस्येचे निराकरण करताना, इतर उद्भवतात, कारण ऑपरेशनमुळे काही गुंतागुंत होतात. उपचार जटिल, कठीण आहे, केमोथेरपीमुळे शरीरावर दुष्परिणाम देखील होतात. आणि पुनर्वसनकर्त्याने उपचारांचे हानिकारक प्रभाव कमी केले पाहिजेत आणि शरीराच्या पुनर्प्राप्ती प्रक्रियेस अनुकूल केले पाहिजे.
आदर्श पुनर्वसन डॉक्टर एक सामान्य तज्ञ आहे जो संपूर्ण शरीराची कार्ये कशी पुनर्संचयित करावी हे समजतो
ई. क्र्युकोवा:
प्रत्येक ऑपरेशननंतर पुनर्वसन डॉक्टर प्रत्येक रुग्णाला भेटून तो कसा आहे हे विचारू शकत नाही हे मला बरोबर समजले आहे का? म्हणजेच, पुनर्वसनाचा मुद्दा क्लिनिकच्या व्यवस्थापनाच्या पातळीवर सोडवला जातो, आपण ज्या संस्थेबद्दल बोलत आहोत?
के. लियाडोव:
उलट, पुनर्वसन म्हणजे काय याबद्दल डॉक्टर, तज्ञ (न्यूरोलॉजिस्ट, ऑन्कोलॉजिस्ट, स्त्रीरोगतज्ज्ञ) च्या कल्पना बदलण्याच्या पातळीवर. जेव्हा आम्ही सहकार्यांशी भेटतो, व्याख्याने देतो तेव्हा आम्ही विचारतो की या उपचार पद्धती कोण लिहून देतात, या गैर-औषध, आणि कधीकधी औषधी पद्धती आहेत. आम्ही तुम्हाला फिजिकल थेरपी डॉक्टर किंवा पुनर्वसन तज्ञाकडे पाठवू. आणि आम्ही हे समजावून सांगण्याचा प्रयत्न करतो की उपस्थित चिकित्सक उपचारांसाठी जबाबदार आहे. म्हणून, स्त्रीरोगतज्ज्ञ, यूरोलॉजिस्ट, ऑन्कोलॉजिस्ट, न्यूरोलॉजिस्टला शक्य तितक्या पद्धतींची यादी आणि रुग्णाला पुनर्संचयित करण्यासाठी आता अस्तित्वात असलेल्या शक्यता माहित असणे आवश्यक आहे.
अतिदक्षता विभागात शारीरिक उपचार का आवश्यक आहे? तुम्ही काही विचित्र उपकरणे घेऊन आलात आणि त्यांना रुग्णाच्या पोटावर हलवता, पण आम्ही त्याच्या फुफ्फुसावर किंवा पायांवर शस्त्रक्रिया केली. आपण म्हणतो की जेव्हा रुग्ण झोपतो तेव्हा त्याच्या आतडे फारसे काम करत नाहीत. आणि जेव्हा आतडे सुजतात तेव्हा फुफ्फुसे संकुचित होतात आणि डायाफ्राम वर येतो. त्यामुळे त्याला कंजेस्टिव्ह न्यूमोनिया होईल. जर आपण खात्री केली की आतडे चांगले काम करतात, तर फुफ्फुसे संकुचित होणार नाहीत.
आणि बर्याचदा सक्षम तज्ञांना देखील समजावून सांगावे लागते की मानवी शरीर ही एक अतिशय जटिल परस्परसंबंधित यंत्रणा आहे. आणि ज्या समस्यांचे निराकरण करण्याचा आपण अयशस्वी प्रयत्न करत आहोत त्या समस्यांचे निराकरण करण्यासाठी आपण पूर्णपणे अनपेक्षित क्षणांवर प्रभाव टाकू शकतो. पुनर्वसन डॉक्टर हा एकात्मिक तज्ञ असतो जो वेगवेगळ्या कोनातून समस्येकडे जाऊ शकतो आणि विविध पद्धती वापरून उपाय देऊ शकतो.
पुनर्वसनाची पारंपारिक कल्पना म्हणजे व्यायाम चिकित्सा आणि फिजिओथेरपी. मुख्य भाग म्हणजे विविध प्रकारचे प्रशिक्षण, सिम्युलेटर, यंत्रणा, हे सर्व काही आहे जे औषधाशी संबंधित नाही. तथापि, रुग्णाला पुढील उपचारांसाठी तयार करण्यासाठी आम्ही सक्रियपणे औषधे देखील वापरतो. आणि हे एखाद्या व्यक्तीसाठी पूर्णपणे भिन्न दृष्टीकोन आहे. म्हणजेच, पुनर्वसन कधीही सुरू होऊ शकते आणि ते पूर्ण करणे खूप कठीण आहे. कारण जेव्हा आपण फिटनेस सेंटरमध्ये जातो तेव्हा आपण म्हणू शकतो की आपण पुनर्वसन करत आहोत. जेव्हा आपण एखाद्या मुलाला त्याच्या अभ्यासावर लक्ष केंद्रित करू शकत नाही अशा मुलाला आणतो आणि आपले मानसशास्त्रज्ञ त्याला एकाग्र करण्यास शिकवण्यासाठी आणि लक्ष देऊन विखुरले जाऊ नये म्हणून त्याच्याबरोबर काम करतात (लक्ष देणे ही आता एक सामान्य समस्या आहे), पुनर्वसन तंत्र, विद्युत उत्तेजना, बायोफीडबॅक, सर्व प्रकारच्या पद्धतींचा वापर करून, एक विशिष्ट सुधारणा, हे देखील पुनर्वसन आहे, जरी हे एक निरोगी मूल आहे, तो सर्वसाधारणपणे कोणत्याही आजाराने आजारी नाही. आणि जेव्हा आपण व्यायामशाळेत जातो तेव्हा आपण आजारी पडत नाही. पण आपण अविरतपणे स्वतःला सुधारू शकतो. आणि त्याचप्रमाणे पुनर्वसनही होते. हे कधीही सुरू होऊ शकते: शस्त्रक्रियेपूर्वी, उपचारादरम्यान, दुखापतीनंतर. आणि ते पूर्ण करणे खूप कठीण आहे, कारण एखाद्या व्यक्तीला नेहमीच काही आदर्श साध्य करायचे असते आणि ऑपरेशनपूर्वी त्याच्यापेक्षा अधिक चांगले व्हायचे असते. म्हणून, येथे प्रश्न सोपा नाही, आणि उत्तर अगदी अस्पष्ट असू शकते, परंतु, तरीही, पुनर्वसन तज्ञ अशी व्यक्ती आहे जी रुग्णाला त्याच्या वैयक्तिक आजारांना वेगळे न करता संपूर्णपणे पाहते.
पुनर्वसन कधीही सुरू होऊ शकते: शस्त्रक्रियेपूर्वी, उपचारादरम्यान, दुखापतीनंतर. आणि ते पूर्ण करणे खूप कठीण आहे, कारण एखाद्या व्यक्तीला नेहमी काही प्रकारचे आदर्श साध्य करायचे असतात आणि ऑपरेशनपूर्वी त्याच्यापेक्षा अधिक चांगले व्हायचे असते.
ई. क्र्युकोवा:
मला असे वाटते की जेव्हा एखादी व्यक्ती स्वतःला अशा परिस्थितीत सापडते जिथे त्याला ऑपरेशनची आवश्यकता असते, तेव्हा संपूर्ण वैद्यकीय पथक आणि कर्मचार्यांचे कार्य ऑपरेशननंतर त्याचे जीवन शक्य तितके सोपे करणे, पुनर्वसनानंतरचा कालावधी कमी करणे आणि कोणत्याही याशी संबंधित समस्या आणि सर्व धोके आगाऊ विचारात घेणे.
के. लियाडोव:
ऑपरेशनच्या आधी हे काम सुरू होते याकडे आम्ही अनेकदा लक्ष देतो. जेव्हा आपण एखाद्या रुग्णाला पाहतो आणि त्याच्याकडे कोणत्या समस्या आहेत त्याशिवाय, त्याच्या हृदय व रक्तवाहिन्यासंबंधी प्रणाली, श्वसन प्रणाली आणि शस्त्रक्रियेसाठी मनोवैज्ञानिक वैशिष्ट्ये कशी तयार करावी हे समजून घेण्याचा प्रयत्न करतो तेव्हा हे सुरू होते. कारण कधीकधी एखादी व्यक्ती सामान्यपेक्षा जास्त घाबरते आणि यामुळे दुःखद परिणाम देखील होतात. ज्या दिवशी रुग्णाला रुग्णालयात दाखल केले जाते त्या दिवशी ऑपरेशन करणे चांगले आहे, कोणतीही भीती नाही, अनावश्यक रुग्णालयात दाखल करणे आवश्यक नाही. आमच्या सहकार्यांना हे पटवणे फार कठीण आहे, परंतु आमचे अधिकाधिक दवाखाने या निष्कर्षापर्यंत पोहोचत आहेत की रुग्णाने तयार राहावे, सकाळी यावे आणि त्याच दिवशी शस्त्रक्रिया करावी. शल्यचिकित्सकाला हे पटवून देणे फार कठीण आहे की रुग्णाला भूल देऊन बरे होताच त्याला उठवणे आणि चालण्याची परवानगी देणे आवश्यक आहे. कारण यंत्रणांचे संपूर्ण कॉम्प्लेक्स येथे सक्रिय केले आहे: प्रोप्रिओसेप्शनची यंत्रणा आणि श्वसन विश्लेषकांच्या सक्रियतेची यंत्रणा दोन्ही. आपल्याला सरळ चालण्याची सवय आहे, आपण झोपू नये. आणि जर एखादी व्यक्ती अतिरिक्त दिवस अंथरुणावर राहिली तर त्याला पुनर्संचयित करणे अधिक कठीण आहे. आमच्या सहकार्यांना हे पटवून देणे अवघड आहे की एखाद्या व्यक्तीला शुद्धी येताच, फिजिकल थेरपीचे प्रशिक्षक त्याच्याकडे अतिदक्षता विभागात येतात, त्याला उठवतात आणि त्याच्याबरोबर बेडभोवती फिरतात.
आपल्याला सरळ चालण्याची सवय आहे, आपण झोपू नये. आणि जर एखादी व्यक्ती अतिरिक्त दिवस अंथरुणावर राहिली तर त्याला पुनर्संचयित करणे अधिक कठीण आहे
ई. क्र्युकोवा:
तुम्ही आता वास्तविक जीवनातील, वैज्ञानिकदृष्ट्या आधारित शिफारसींचे वर्णन केले आहे का?
के. लियाडोव:
खरोखर अस्तित्त्वात असलेली, वैज्ञानिकदृष्ट्या आधारित पद्धत, आणि त्यांचे वर्णन आमच्या मोनोग्राफमध्ये केले गेले आहे आणि हे आधीच रशियामध्ये प्रकाशित झाले आहे आणि अनेक वेळा चर्चा केली गेली आहे. पण तरीही आम्हाला लोकांना हे पटवून द्यायचे आहे की हे बरोबर आणि सुरक्षित आहे, कारण भीती केवळ रुग्णांमध्येच नाही, भीती डॉक्टरांमध्येही असते आणि काही सवयी असतात.
ई. क्र्युकोवा:
आम्हाला या युक्त्या अधिक सांगा. तुम्ही म्हणालात की हॉस्पिटलायझेशनच्या पहिल्या दिवशी तुम्हाला लवकर उठण्याची गरज आहे.
के. लियाडोव:
ऑपरेशनपूर्वी तुम्हाला खाण्याची किंवा पिण्याची गरज नाही, आणि शक्यतो संध्याकाळी असे सांगितले जाते तेव्हा तुम्ही कदाचित परिस्थितीशी परिचित असाल. आणि हे चुकीचे आहे असे जगभरात मानले जाते. आणि ऑपरेशनच्या 2 तास आधी, आपण निश्चितपणे एक ग्लास, 200 ग्रॅम, कमीत कमी, कधीकधी थोडे अधिक, आपल्या वजनावर अवलंबून, उच्च-ऊर्जा पेय, एकतर विशेष किंवा फक्त गोड चहा पिणे आवश्यक आहे. कारण मग मेंदू भूल सहन करतो. आणि ऍनेस्थेसियोलॉजिस्ट म्हणतात: "कसे प्यावे, त्याला उलट्या होईल." आमच्या पोटात नेहमी रिकाम्या पोटी दीड लिटर द्रव असतो आणि आम्ही 200 ग्रॅम गोड द्रव, उर्जा द्रव प्यायलो म्हणून ते जास्त नव्हते. पण आपल्या मेंदूसाठी हे खूप सोपे आहे, आणि आपल्या आतड्यांसाठी ते खूप सोपे आहे, कारण जेव्हा पोषण मिळत नाही तेव्हा आतड्यांना ते आवडत नाही, ते खराब होऊ लागते, बॅक्टेरिया तेथे कार्य करतात आणि आपल्याला खूप समस्या येतात ज्या मी आधीच करत आहे. बद्दल बोललो. आम्हाला एक घट्ट डायाफ्राम आणि फुफ्फुसाचा त्रास होतो. जर हा एक वृद्ध व्यक्ती असेल आणि जर तो धूम्रपान करणारा असेल, तर त्याला श्वास घेणे आधीच कठीण होते, तर आता आम्ही ते आणखी वाईट केले आहे. ज्याच्यामुळे? कारण आम्ही अजूनही म्हणतो की शस्त्रक्रियेच्या दिवशी तुम्ही कोणत्याही परिस्थितीत खाऊ किंवा पिऊ नका. नाही, 2 तासांत 200 ग्रॅम प्या, आणि ते चांगले होईल.
ते म्हणतात की शस्त्रक्रियेपूर्वी तुम्हाला खाण्याची किंवा पिण्याची गरज नाही. आणि हे चुकीचे आहे असे जगभरात मानले जाते. आणि ऑपरेशनच्या 2 तास आधी, आपण निश्चितपणे एक ग्लास उच्च-ऊर्जा पेय किंवा गोड चहा प्यावे, कारण नंतर मेंदू ऍनेस्थेसिया खूप सहजपणे सहन करतो.
ई. क्र्युकोवा:
एनीमाची तीच गोष्ट, आता ते नकार देण्याचा प्रयत्न करीत आहेत.
के. लियाडोव:
आम्ही नाही, आणि तुम्हाला माहिती आहे, कोणतीही समस्या येत नाही.
ई. क्र्युकोवा:
हे सर्व पूर्वग्रह आहेत, किंवा त्याला काही आधार आहे, आतडे आणि लगतच्या अवयवांची स्वच्छता, उपवास इ.
के. लियाडोव:
तुम्हाला माहिती आहे, या प्रश्नाचे उत्तर देणे खूप अवघड आहे, कदाचित असे होते. जेव्हा ते अनिवार्य होते तेव्हा आम्ही अभ्यास केला, परंतु ऍनेस्थेसियासाठी नवीन औषधे दिसू लागली, रुग्णाला ऍनेस्थेसियातून त्वरीत बाहेर काढण्यासाठी नवीन संधी उपलब्ध झाल्या. कारण आता आपण रुग्णाला काही सेकंदात भूल देऊन बाहेर काढू शकतो, तो संपतो आणि आपण रुग्णाशी संवाद साधून तो सक्रिय करू शकतो. कदाचित, सुमारे 50 वर्षांपूर्वी हे खरोखरच अशक्य होते; जर एखादी व्यक्ती 3-4 तासांत ऍनेस्थेसियातून बाहेर आली, तर त्याला इतक्या लवकर सक्रिय केले जाऊ शकते असा विचार करणे फारसे शक्य नव्हते. येथे सर्व काही एकमेकांशी जोडलेले आहे: वैद्यकीय तंत्रज्ञानाचा प्रचार आणि पद्धतशीर दृष्टिकोनातील बदल, रुग्णाला कसे तयार करावे, त्याच्यावर कसे ऑपरेशन करावे, त्याच्याशी काय करावे.
जर आपण ऑन्कोलॉजीकडे गेलो तर ते पूर्णपणे वेगळे ऑन्कोलॉजी आहे. जर आपण न्यूरोलॉजीकडे, पुनर्प्राप्तीकडे वळलो, तर पूर्णपणे आश्चर्यकारक बदल झाले आहेत आणि 10 वर्षांपूर्वी, जेव्हा आम्ही रुग्णांना पुनर्संचयित करत होतो, तेव्हा आम्ही आता वापरत असलेल्या 30% वापरत नव्हतो. ही उपकरणे अस्तित्त्वात नव्हती, ही तंत्रज्ञाने अस्तित्वात नव्हती. ते दिसू लागले आणि इतर परिणाम दिसू लागले.
ई. क्र्युकोवा:
मला समजल्याप्रमाणे आम्ही फास्ट ट्रॅकचे थोडेसे वर्णन करू लागलो.
के. लियाडोव:
होय, हे शस्त्रक्रियेच्या जवळ आहे.
ई. क्र्युकोवा:
हे काय आहे? कशासाठी उपायांचा संच?
के. लियाडोव:
कोणत्याही ऑपरेशनमधून आघात कमी करण्याच्या उद्देशाने हा उपायांचा एक संच आहे: स्त्रीरोग, ऑन्कोलॉजिकल, ट्रामाटोलॉजिकल, कोणतेही. आधीच रुग्णालयातच रुग्ण व्यवस्थापनासाठी तयारी आणि विशेष दृष्टीकोन. मी आधीच सांगितले आहे: शस्त्रक्रियेच्या दिवशी हॉस्पिटलायझेशन, उपवास नाही, एनीमा नाही, रुग्णाची त्वरित सक्रियता, औषधोपचार व्यवस्थापनासाठी शिफारसींची संपूर्ण श्रेणी. आणि आमचे कार्य हे सुनिश्चित करणे आहे की ऑपरेशननंतर संध्याकाळी रुग्ण स्वतःच्या पायावर बुफेमध्ये जाऊ शकतो आणि नाश्ता घेऊ शकतो. हा फास्ट ट्रॅकचा आदर्श आहे.
शस्त्रक्रियेनंतर संध्याकाळी रुग्णाला बुफेमध्ये जाऊन स्वतःच्या पायावर नाश्ता करता येईल याची खात्री करणे हे आमचे कार्य आहे.
ई. क्र्युकोवा:
ऑन्कोलॉजिकल रोग, केमोथेरपी आणि मागील ऑपरेशन्सबद्दल. तुम्ही म्हणता की येथे खूप विशेष उपाय आणि पुनर्वसन क्रिया आहेत.
के. लियाडोव:
सुदैवाने, ऑन्कोलॉजी बदलली आहे. पुनर्वसन थेरपिस्ट म्हणून, इतर ऑपरेशन्स दिसू लागल्याप्रमाणे आमच्यासाठी हे खूप सोपे झाले. आम्ही रुग्णांना नेहमी सांगतो की त्यांनी उपचारांना घाबरू नये, त्यांना शस्त्रक्रियेला घाबरू नये, त्यांना डॉक्टरकडे जाण्याची भीती वाटू नये कारण ते वेगळे झाले आहेत. स्तनाच्या कर्करोगासाठी विकृत ऑपरेशन्स गेले आहेत, थायरॉईड ग्रंथीचे मोठे चीरे गेले आहेत, आता आम्ही हे बगलेतून करतो. त्यामुळे कोणताही कट शिल्लक राहत नाही. स्त्रिया डॉक्टरांकडे जात नाहीत, चीराच्या भीतीने, आणि त्यांच्या थायरॉईडच्या आजारांना सामोरे जाण्यास उशीर झाल्यास त्या त्या टप्प्यांवर पोहोचतात.
ऑपरेटिंग तंत्रज्ञान आणि ऍनेस्थेसिया तंत्रज्ञान बदलणारे पहिले होते. परंतु कर्करोगावर उपचार करण्याची प्रक्रिया स्वतःच लांब, अधिक प्रभावी, परंतु दुर्दैवाने रुग्णासाठी अधिक वेदनादायक बनली आहे. आधुनिक ऑन्कोलॉजीचे यश सर्जनसह प्रत्येकाद्वारे ओळखले जाते, हे केमोथेरपी आणि रेडिएशन थेरपीचे यश आहे. नवीन लक्ष्यित औषधे उदयास येत आहेत जी विशिष्ट रुग्णाच्या विशिष्ट ट्यूमरवर थेट कार्य करतात. परंतु ते शरीरासाठी खूप विषारी असतात.
यापूर्वी, जेव्हा आम्ही कर्करोगाच्या रूग्णांच्या पुनर्वसनाबद्दल बोललो होतो, तेव्हा ते स्तन काढून टाकल्यानंतर एडेमाविरूद्ध लढा आणि मोठ्या आतड्यांसंबंधी ऑपरेशन्स दरम्यान स्टोमाची काळजी होती. आणि आता आम्ही दुसर्या कोणाकडे जातो, आम्ही म्हणतो की रुग्ण केमोथेरपी सहन करू शकेल याची खात्री करणे आवश्यक आहे. ऑपरेशन आधीच कमी क्लेशकारक झाले आहे. पण आधी सहा कोर्स, नंतर सहा कोर्स, आणि जर ते केले नाही तर काही परिणाम होणार नाही, मानवी शरीरातील कर्करोगाच्या पेशी नष्ट करणाऱ्या औषधाचा हा डोस आम्ही देऊ शकणार नाही. आणि जेव्हा आपण मूड पुनर्संचयित करण्यात, मळमळ, नैराश्य आणि न्यूरोपॅथीशी लढण्यात गुंतलेले असतो तेव्हा आपण येथे येतो. हा शब्द विस्तृत प्रेक्षकांना फारसा समजण्यासारखा नसू शकतो, परंतु, दुर्दैवाने, हा एक वारंवार परिणाम आहे, जेव्हा संवेदनशीलता गमावली जाते तेव्हा केमोथेरपीच्या गुंतागुंतांचे प्रकटीकरण होते. आणि काहीही होताना दिसत नाही, परंतु त्या व्यक्तीला त्याच्या बोटांचे टोक जाणवत नाही, तो कप किंवा टूथब्रश देखील उचलू शकत नाही. पायात संवेदना कमी होणे. सर्व काही ठीक आहे, परंतु व्यक्ती उठू शकत नाही कारण त्याला त्याच्या खाली काहीही वाटत नाही.
आणि जेव्हा आम्ही या न्यूरोपॅथीचा सामना करण्यासाठी उपायांचा एक संच विकसित करण्यास सुरुवात केली, तेव्हा कदाचित पाच किंवा सहा वर्षांपूर्वी हे स्पष्ट झाले की ही एक समस्या आहे ज्याचा आपल्याला अधिकाधिक वेळा सामना करावा लागेल. आम्ही आता उपाययोजनांच्या एका सेटवर पोहोचलो आहोत कारण आम्ही यंत्रणा शोधण्यास सुरुवात केली आहे. एक हायपोक्सिक यंत्रणा, एक विषारी यंत्रणा, एक पोषण विकार, एक चयापचय यंत्रणा आहे. जरी आपण मज्जातंतूंचे पोषण करण्यासाठी औषधे इंजेक्ट करतो तेव्हाही, आम्ही स्नायूंना उबदार करून, ऊतींना उबदार करून इंजेक्शन देतो किंवा आम्ही असे केले नाही, आणि औषध बिंदूपर्यंत पोहोचले नाही आणि आम्हाला चांगले मिळाले नाही. परिणाम
प्रक्रियांचा क्रम खूप महत्वाचा आहे: कधीकधी फिजिओथेरपी, कधीकधी शारीरिक उपचार, कधीकधी इनहेलेशन आणि श्वासोच्छवासाचे व्यायाम. कारण ते आम्हाला विचारतात: का? आम्ही स्पष्ट करतो: आपल्याकडे पुरेसा ऑक्सिजन नाही आणि या परिणामांशी लढण्यासाठी आपण हायपोक्सिया, हायपोक्सिक तणावाशी लढा दिला पाहिजे. हे संपूर्ण कॉम्प्लेक्स आहे जे खरं तर, पुनर्वसन डॉक्टरांनी ठरवले आहे, जे आम्हाला केमोथेरपी कोर्स दरम्यान 3-4 दिवसात एखाद्या व्यक्तीला पुनर्संचयित करण्यास आणि केमोथेरपी सुरू ठेवण्याची परवानगी देते.
ई. क्र्युकोवा:
पुनर्वसन डॉक्टरांशी असा संवाद स्थापित करण्यासाठी आमच्यासाठी सर्वोत्तम जागा कोठे आहे? एखादी व्यक्ती स्वतः येऊ शकते किंवा हॉस्पिटल किंवा सेनेटोरियममध्ये राहणे चांगले आहे का? तुम्हाला कोणते अधिक प्रभावी वाटते?
के. लियाडोव:
जर ही गंभीर गुंतागुंत असेल तर ही विशेष केंद्रे आहेत. आणि पुनर्वसन ही हृदयाच्या शस्त्रक्रियेसारखीच औषधाची तांत्रिक शाखा आहे. समस्या गंभीर असल्यास, या विशिष्ट समस्या हाताळणारे विशेष केंद्र शोधणे चांगले. हे इतकेच आहे की जे लोक काही प्रकारच्या पाठीच्या समस्यांपासून पुनर्प्राप्तीमध्ये गुंतलेले आहेत ते त्यांच्या डोक्याशी चांगले व्यवहार करत नाहीत आणि ऑन्कोलॉजीचा अजिबात सामना करत नाहीत. म्हणजेच, हे एकतर एक मोठे बहुविद्याशाखीय पुनर्वसन केंद्र आहे ज्यात या क्षेत्रातील तज्ञ आहेत किंवा ते त्यांच्या डॉक्टरांना हे पटवून देण्याचा प्रयत्न करीत आहेत की त्यांना पुस्तके वाचण्याची, व्याख्याने ऐकण्याची आणि कशीतरी मदत करण्याचा प्रयत्न करणे आवश्यक आहे. हे साधे नाही.
हृदयविकाराच्या शस्त्रक्रियेप्रमाणेच पुनर्वसन ही औषधाची तांत्रिक शाखा आहे
ई. क्र्युकोवा:
परंतु त्याच वेळी, पुनर्वसनाचे सर्वोच्च ध्येय रुग्णाला स्वातंत्र्य प्राप्त करणे आहे.
के. लियाडोव:
जीवनाची जास्तीत जास्त गुणवत्ता मिळवा. जेणेकरून त्याला समाजात शक्य तितके आरामदायक आणि आरामदायक वाटेल. जेणेकरून ते अस्तित्वात राहू शकेल आणि स्वतंत्रपणे कार्य करू शकेल. आणि समस्या राहिल्या तरी त्याच्यासाठी ती मानसिक समस्या नसावी. कारण अशा परिस्थिती आहेत: नवीन संयुक्त स्थापित केले आहे, परंतु ते अद्याप संबंधित नाही. मी 20 वर्षांपूर्वी जसे माझे स्वतःचे होते तेव्हा मला तसे व्हायचे आहे या वस्तुस्थितीवर तुम्ही थांबू शकत नाही. याचा अर्थ असा आहे की आम्ही तुम्हाला खात्री पटवून दिली पाहिजे की आम्ही जास्तीत जास्त परिणाम साध्य केला आहे, तुम्हाला जे हवे आहे ते तुम्ही करू शकता, काहीही दुखत नाही आणि हे आश्चर्यकारक आहे.
ई. क्र्युकोवा:
हृदयविकाराचा झटका आणि स्ट्रोकबद्दल थोडे बोलूया.
के. लियाडोव:
स्ट्रोक आणि न्यूरोरेहॅबिलिटेशन ही अर्थातच एक मोठी समस्या आहे. स्ट्रोक, मेंदूला झालेली दुखापत - खूप समान बदल, थोडे अधिक, थोडे कमी. मेंदूचे ऊतक हरवले आहे, लहानपणापासून एखाद्या व्यक्तीला परिचित असलेली कार्ये गमावली आहेत. आणि आमचे कार्य फंक्शन्स पुनर्संचयित करणे आहे, परंतु मेंदूच्या प्लॅस्टिकिटीचा वापर करून, मेंदूच्या त्या भागांचा वापर करणे जे यापूर्वी कधीही यासाठी जबाबदार नव्हते. हे एक अतिशय मनोरंजक कार्य आहे, हे न्यूरोरेहॅबिलिटेशन आहे. हे स्पष्टपणे पुनर्वसन तज्ञ आहेत, कारण अतिदक्षता डॉक्टर जीव वाचवतात आणि हे पूर्णपणे विडंबनाशिवाय उत्तम आहे. पण मग त्यांचे पुढचे पेशंट येतात, आणि पेशंट जातो कुठे? पुनर्वसनात जातो. अतिदक्षता विभागात अतिदक्षता विभागात उपचारादरम्यान त्याच्यावर काहीतरी केले जाते.
ई. क्र्युकोवा:
म्हणजेच राज्य सहाय्य यंत्रणा.
के. लियाडोव:
अर्थात, पुनर्वसनाचा पहिला टप्पा बर्यापैकी पूर्ण झाला आहे, सुदैवाने, हे खरोखर आवश्यक आहे.
ई. क्र्युकोवा:
याशिवाय पेशंट सुटणार नाही, पहिल्या स्टेजशिवाय?
के. लियाडोव:
पहिल्या टप्प्यावर, जास्तीत जास्त केले जाईल. पण त्याचा परिणाम काय झाला हे कोणीच सांगू शकत नाही. काही लोकांसाठी ते आश्चर्यकारक असेल आणि रुग्ण घरी जाईल; पहिला टप्पा त्याच्यासाठी पुरेसा होता. काहींना दुसऱ्याची गरज असते तर काहींना तिसऱ्याची गरज असते. आणि येथे एक समस्या आहे जी अजूनही अस्तित्वात आहे, तो दुस-या टप्प्यावर कोठे जाईल आणि स्ट्रोकनंतर, मेंदूला झालेल्या दुखापतीनंतर या दुसऱ्या टप्प्यावर ते त्याला कशी मदत करू शकतात.
ई. क्र्युकोवा:
ते काही चुकीचे करू शकतात का?
के. लियाडोव:
राज्य व्यवस्थेकडे पुरेसा निधी नाही, आम्ही हे समजतो, दीर्घकालीन, गंभीर पुनर्वसन दुसऱ्या टप्प्यासाठी. एक महत्त्वपूर्ण भाग मदत करण्यासाठी व्यवस्थापित करतो. परंतु जर आपण गंभीर परिणामांबद्दल बोलत असाल तर, दुर्दैवाने, ही सशुल्क मदत राहते आणि देशातील फार कमी केंद्रांमध्ये दिली जाते. माझ्यावर टीका केली जाऊ शकते, परंतु मला असे वाटते की एक डझन गंभीर न्यूरोरेहॅबिलिटेशन सेंटर्स देखील नाहीत जी प्रत्यक्षात अत्यंत गंभीर स्थितीत असलेल्या रुग्णांना हाताळतात, परंतु जेव्हा तीव्र कालावधी आधीच निघून गेला आहे. बिघडलेले कार्य इतके गंभीर आहे की आपण सर्व गोष्टींचा सर्वसमावेशकपणे सामना केला पाहिजे: हालचाल, मूत्र प्रणाली, श्वसन प्रणाली, मज्जासंस्था आणि सर्वकाही, सर्वकाही, सर्वकाही. हा एक वेगळा विषय आहे, रुग्णांची एक अतिशय कठीण श्रेणी आहे आणि या प्रकारचे पुनर्वसन अद्यापही दिले जाते.
जर आपण गंभीर परिणामांबद्दल बोलत असाल तर, दुर्दैवाने, ही एक सशुल्क सेवा राहिली आहे आणि देशातील फार कमी केंद्रांमध्ये प्रदान केली जाते.
ई. क्र्युकोवा:
हे खरे आहे की आम्ही यास पूर्णपणे उशीर करू शकत नाही, चला सांगू की एका वर्षात आम्ही यापुढे रुग्णासोबत काम करू शकणार नाही?
के. लियाडोव:
लगेच काम सुरू करणे चांगले आहे, मी पुन्हा सांगेन. पण एक वर्षानंतर, दोन नंतर किंवा तीन नंतरही परिणाम होत नाही हे मला मान्य नाही. आम्ही बरेचदा असे रुग्ण पाहतो जे आमच्याकडे येण्याचा आणि पूर्णपणे वेगळ्या पद्धतीने निघून जाण्याचा निर्णय घेतात, कारण आम्हाला आमच्या मेंदूबद्दल जास्त माहिती नसते, की नवीन पुनर्वसन तंत्रांवर ते कसे प्रतिक्रिया देऊ शकते याची आम्हाला पूर्णपणे कल्पना नसते. मी पुन्हा सांगतो, उत्तेजित होण्याच्या नवीन पद्धती उदयास येत आहेत, मेंदूच्या विकासाच्या नवीन पद्धती, मेंदूचे विद्युत उत्तेजित होणे, ज्याची आधी चर्चा झाली नव्हती.
ई. क्र्युकोवा:
थोडं सांगा.
के. लियाडोव:
आजकाल ब्रेन फिटनेस हा वाक्प्रचार खूपच फॅशनेबल आहे, जेव्हा आपण मेंदूला विशेष व्यायाम आणि उत्तेजन तंत्र, संगणक तंत्र आणि बायोफीडबॅक तंत्रांच्या मदतीने प्रशिक्षण देतो. निरोगी व्यक्तीमध्ये, आपण RAM चे प्रमाण खूप लवकर वाढवू शकतो. म्हणजेच, 30-मिनिटांच्या कसरत नंतर, आपण दोन पृष्ठे घेऊ शकता आणि वाचल्यानंतर, लगेच त्यांची पुनरावृत्ती करू शकता.
ई. क्र्युकोवा:
हा कोणता तज्ञ आहे?
के. लियाडोव:
पुनर्वसन तज्ञ, अर्थातच, नेहमीप्रमाणे. पण आम्ही नेहमी म्हणतो की तुम्ही प्रशिक्षण घेतलेच पाहिजे. जेव्हा तुम्ही जिममध्ये जाता तेव्हा तुम्हाला समजते की तुम्हाला व्यायामाची पुनरावृत्ती करावी लागेल. मेंदूचेही तसेच आहे. म्हणजेच मेंदू त्याच गोष्टी दाखवतो. आपल्याला शाळेपासून आठवते, जर आपण एखादी कविता पुन्हा पुन्हा सांगितली तर आपण आपल्या मेंदूला प्रशिक्षित करतो आणि शेवटी आपण ती मनापासून शिकतो. मग वेळ निघून जातो, आम्ही आमच्या मेंदूला प्रशिक्षण देणे बंद केले, आम्ही ही कविता विसरलो. हे सूचित करते की मेंदू पुनर्वसनासाठी सक्षम आहे, तो पुनर्संचयित केला जाऊ शकतो आणि हे दुखापतीच्या कालावधीवर अवलंबून नाही. आम्ही अशी क्षेत्रे शोधू शकतो ज्यामुळे एखाद्या व्यक्तीला बरे वाटू शकते आणि बरे होऊ शकते.
जेव्हा तुम्ही जिममध्ये जाता तेव्हा तुम्हाला समजते की तुम्हाला व्यायामाची पुनरावृत्ती करावी लागेल. मेंदूचेही तसेच आहे.
ई. क्र्युकोवा:
परंतु हे केवळ एक विशेषज्ञ नसावे, ते एक न्यूरोसायकॉलॉजिस्ट, फिजिओथेरपिस्ट किंवा दुसरे काहीतरी असावे.
के. लियाडोव:
बहुविद्याशाखीय संघाची संकल्पना आहे. अर्थात, जर आपण एखाद्या ऑन्कोलॉजिकल रुग्णाशी व्यवहार करत असाल तर, एक फिजिकल थेरपी डॉक्टर आणि पुन्हा, एक पुनर्वसन विशेषज्ञ आणि वैद्यकीय तज्ञ, एक न्यूरोलॉजिस्ट किंवा ऑन्कोलॉजिस्ट. बहुविद्याशाखीय संघाची संकल्पना पुनर्वसनामध्ये बर्याच काळापासून अस्तित्वात आहे, जेव्हा प्रत्येकजण उपचार प्रक्रियेत समाविष्ट असतो, उपचार प्रक्रियेशी जोडलेला असतो. परंतु तरीही, या उपचार प्रक्रियेचे समन्वय साधणारे कोणीतरी नेहमीच असते. चला त्याला पुनर्वसन तज्ञ म्हणूया.
ई. क्र्युकोवा:
आता आमच्या रूग्णांची थोडी प्रगती झाली आहे आणि स्वतःसाठी ऑपरेशन निवडताना ते लॅपरोस्कोपिक ऑर्डर करण्याचा प्रयत्न करतात. रुग्णाला अर्ध्या रस्त्याने भेटण्यासाठी आपण नेहमीच व्यवस्थापित करतो आणि हे नेहमीच योग्य आहे का? पुन्हा, फास्ट ट्रॅकवर स्पर्श करणे, या अवस्थेतून बाहेर पडण्याचा एक द्रुत मार्ग.
के. लियाडोव:
तुम्हाला माहिती आहे, फास्ट ट्रॅक हा डॉ. केलेट यांनी पुरावा म्हणून विकसित केला होता की ऑपरेशन उत्तम प्रकारे करून, आम्ही बोललो त्या सर्व नियमांचे पालन करून, तुम्ही लॅपरोस्कोपिक शस्त्रक्रियेसारखेच परिणाम मिळवू शकता, परंतु खुल्या शस्त्रक्रियेने. त्याने असा युक्तिवाद केला की रुग्णाने 10-सेंटीमीटर किंवा तीन 1-सेंटीमीटर चीरांपेक्षा त्याच्या जलद पुनर्प्राप्तीच्या उद्देशाने या सर्व नियमांचे पालन करणे अधिक महत्त्वाचे आहे.
ई. क्र्युकोवा:
परंतु तुम्हाला आणि मला हे समजले आहे, परंतु रुग्ण लहरी आहे, उदाहरणार्थ, स्त्रीला डाग नको आहे, तिला लेप्रोस्कोपी हवी आहे.
के. लियाडोव:
तो लहरी नाही, त्याला तसे वाटत नाही. आणि ती अगदी बरोबर आहे, तिला लॅपरोस्कोपिक शस्त्रक्रिया हवी आहे, याचा अर्थ आपण तिला अर्ध्या रस्त्याने भेटण्याचा प्रयत्न केला पाहिजे. आणि आता, माझ्या मते, आपल्या देशातील बहुतेक रुग्णालये आणि केंद्रे लेप्रोस्कोपिक उपकरणांनी सुसज्ज आहेत. काहीवेळा, डॉक्टरांना हे माहित नसल्यास, ते ओपन सर्जरीसाठी जातात. मी ते वाईट आहे असे म्हणू शकत नाही. पण मी पेशंटला समजतो, मी पेशंटला समजतो. अर्थात, पहिल्या टप्प्यावर, लॅपरोस्कोपिक शस्त्रक्रियेनंतर पुनर्प्राप्ती खूप जलद आहे. आणि तरीही, या संदर्भात, लेप्रोस्कोपिक शस्त्रक्रिया खुल्या शस्त्रक्रियेपेक्षा कमी क्लेशकारक, अधिक सौम्य आणि अधिक शारीरिक आहे. पण ते वेगवेगळ्या प्रकारे घडते. अशी प्रकरणे आहेत जेव्हा ते लॅपरोस्कोपिक पद्धतीने करणे शक्य नसते आणि, तसे, त्यापैकी कमी आणि कमी आहेत. तंत्रज्ञान वेगाने पुढे जात आहे, दा विंची रोबोट दिसू लागले, 3D स्टँड आणि 4K स्टँड आता दिसू लागले आहेत. म्हणजेच, उदर पोकळीत प्रवेश करताना, आपण प्रतिमा मोठी करू शकता, आपण खुल्या शस्त्रक्रियेत कधीही दिसणार नाही इतके तपशील पाहू शकता. लेप्रोस्कोपिक शस्त्रक्रियेचे हे सर्व फायदे आहेत आणि ते निर्विवाद आहेत. म्हणून, निवड अद्याप डॉक्टरांवर अवलंबून आहे; आम्ही रुग्णाच्या इच्छेचे पालन करण्याचा प्रयत्न करतो.
लॅप्रोस्कोपिक शस्त्रक्रिया ही कमी क्लेशकारक आहे आणि तिला चालना दिली पाहिजे आणि ती विकसित केली पाहिजे असे माझे मत आहे. तरीही, मी पुन्हा एकदा सांगेन, जर काही कारणास्तव डॉक्टरांना असे वाटत असेल की ऑपरेशन उघडपणे केले पाहिजे, तर रुग्णाने डॉक्टरांचे मत ऐकले पाहिजे. ही दुखापत, हा चीरा, रुग्णाच्या जीवनात शक्य तितक्या कमी हस्तक्षेप करते किंवा शस्त्रक्रियेनंतर त्याच्या पुनर्प्राप्तीमध्ये व्यत्यय आणत आहे याची खात्री करणे डॉक्टरांचे कार्य आहे. थोरॅकोस्कोपिक शस्त्रक्रिया, हा एक पूर्णपणे नवीन शब्द आहे, जेव्हा आपण उपकरणे आणि पंक्चरच्या मदतीने फुफ्फुसांवर ऑपरेशन करतो, तेव्हा लॅपरोस्कोपिक शस्त्रक्रिया करून देखील पुनर्प्राप्ती फुफ्फुसाच्या शस्त्रक्रियांइतका उल्लेखनीय फरक असू शकत नाही.
ई. क्र्युकोवा:
ही कर्करोगाची शस्त्रक्रिया आहे का?
के. लियाडोव:
त्यात अनेक प्रकार आहेत, त्यात सौम्य, पल्मोनरी एम्फिसीमा, बुलस एम्फिसीमा देखील आहेत. परंतु तरीही, पारंपारिक थोरॅसिक शस्त्रक्रियेमध्ये इंटरकोस्टल स्पेसमध्ये मोठ्या, क्लेशकारक चीरे असतात. या श्वासोच्छवासाच्या अडचणी आहेत, या अनेक, अनेक समस्या आहेत आणि एखादी व्यक्ती बर्याच वर्षांपासून त्यांच्याबरोबर राहते. थोरॅकोस्कोपिक शस्त्रक्रिया आपल्याला हे पूर्णपणे टाळण्याची परवानगी देते. म्हणजेच, येथे अशा काही गोष्टी आहेत जेथे, जर तुम्ही थोरॅकोस्कोपिक प्रक्रिया करू शकत असाल, तर तुम्हाला ते जिथे करतात तिथे जावे लागेल, आणि जिथे ते करत नाहीत तिथे राहू नये. कारण इथे रुग्णासाठी परिणामकारकता, सुरक्षितता आणि फायदा पोटाच्या शस्त्रक्रियेपेक्षा जास्त आहे.
जर तुम्ही थोरॅकोस्कोपिक शस्त्रक्रिया करू शकत असाल, तर तुम्हाला ते जिथे करतात तिथे जावे लागेल आणि जिथे ते करत नाहीत तिथे राहू नका. कारण इथे रुग्णासाठी परिणामकारकता, सुरक्षितता आणि फायदा पोटाच्या शस्त्रक्रियेपेक्षाही जास्त आहे
ई. क्र्युकोवा:
आम्ही वैद्यकीय संस्थांमध्ये डॉक्टरांना लेप्रोस्कोपीचे प्रशिक्षण देतो की हा वैयक्तिक उपक्रम, काही अभ्यासक्रम, सेमिनार, मास्टर क्लासेस?
के. लियाडोव:
ते शिकवतात, आता वैद्यकीय विद्यापीठांमध्ये, प्रथम वैद्यकीय संस्थेत, बोटकिन रुग्णालयात मोठ्या संख्येने सिम्युलेशन केंद्रे आहेत.
ई. क्र्युकोवा:
म्हणजेच, ज्याला ते कोणत्याही समस्यांशिवाय करायचे आहे?
के. लियाडोव:
आणि ज्याला पाहिजे ते निर्देशित करतात, नको असले तरीही ते जबरदस्ती करतात. लॅपरोस्कोपिक सर्जनचे प्रशिक्षण बरेच सक्रिय आहे. आणखी एक गोष्ट अशी आहे की सर्जनने अद्याप एखाद्या गोष्टीत तज्ञ असणे आवश्यक आहे, कारण नंतर जर त्याने विखुरले नाही आणि एका क्षेत्रावर लक्ष केंद्रित केले तर उपचारांची प्रभावीता जास्त असेल. लॅपरोस्कोपिक शस्त्रक्रिया असू द्या, परंतु आतड्यांसंबंधी शस्त्रक्रिया किंवा अन्ननलिका शस्त्रक्रिया, त्यांच्यात अजूनही फरक आहे आणि लॅप्रोस्कोपिक देखील. हा देखील एक वेगळा विषय आहे, केवळ पुनर्वसन तज्ञांसाठीच नाही, कोणता अधिक प्रभावी आहे, कोणता तज्ञ निवडायचा, कोणाकडे जायचे, निर्णय घेतल्यावर, सामान्य तज्ञाकडे किंवा फक्त अशा ऑपरेशन्स हाताळणाऱ्या व्यक्तीकडे. मी कदाचित अशा व्यक्तीची निवड करेन जो फक्त अशा ऑपरेशन्स हाताळतो.
ई. क्र्युकोवा:
तार्किक. कॉन्स्टँटिन व्हिक्टोरोविच, तुम्हाला या प्रदेशातील एक अग्रणी मानले जाते, तुम्ही नवीन पुनर्वसन प्रणाली आणल्या, तुम्ही दीर्घकाळ सुप्रसिद्ध पुनर्वसन केंद्राचे नेतृत्व केले. मी तुम्हाला विचारू इच्छितो की, काही संकल्पनात्मक उपायांव्यतिरिक्त, कदाचित जटिल आर्थिक आणि संस्थात्मक कार्ये होती आणि तुम्हाला या अर्थाने तडजोड करावी लागली का?
के. लियाडोव:
मुख्य तडजोड जी होती, किंवा त्याऐवजी मुख्य समस्या जी तडजोड होती जी आजपर्यंत आपल्याला करावी लागत आहे, ती अजूनही पुनर्वसनाची संघटना, आरोग्यसेवा व्यवस्थेत तिचा समावेश आणि या पुनर्वसनासाठी वित्तपुरवठा आहे. आम्ही राज्य हमी प्रणालीमध्ये काम करत असल्याने, आम्ही विनामूल्य वैद्यकीय सेवा प्रदान करतो. परंतु, दुर्दैवाने, आम्ही अनेक गोष्टी देऊ शकत नाही. कायद्यानुसार, एखाद्या व्यक्तीला सशुल्क मदत मिळण्याची इच्छा असू शकते, परंतु येथे, उदाहरणार्थ, जेव्हा एखाद्या व्यक्तीची इच्छा, इच्छा, इच्छा, काहीही असेल तेव्हा ते मला चुकीचे वाटते. होय, मला माहित आहे की मला ते कुठेतरी मिळू शकते, परंतु मला तिथे जायचे आहे, मला पैसे द्यावेसे वाटतात आणि ते अधिक चांगले करायचे आहे, जसे मला वाटते किंवा खरोखर तसे. दुर्दैवाने, पुनर्वसनाची समस्या खूप लांब आहे, ती खूप महाग आहे आणि राज्य त्यासाठी पैसे देऊ शकत नाही. जेव्हा ते दर्शविले जाते, तेव्हा ते आवश्यक असते, आणि त्यासाठी वित्तपुरवठा करण्याचा कोणताही मार्ग नाही, आणि तुम्हाला त्या व्यक्तीला सांगण्याची आवश्यकता आहे जी तुम्हाला माहीत आहे, तरीही तुम्हाला त्यासाठी पैसे द्यावे लागतील. 20 वर्षांपूर्वी आमच्यासाठी ही समस्या होती, आणि तरीही आम्हाला हे सत्य स्वीकारावे लागले की ही एक सशुल्क दिशा आहे, दुर्दैवाने, ती तशीच आहे. बरेच काही बदलले आहे, पहिला टप्पा दिसू लागला आहे आणि उपचारादरम्यान ते पुनर्वसन कार्यात गुंतू लागले. आणि इथे आरोग्य मंत्रालयाची योग्यता आहे. पण वस्तुनिष्ठ परिस्थिती आहे.
ई. क्र्युकोवा:
काय गहाळ आहे?
के. लियाडोव:
स्ट्रोक, मेंदूला झालेली दुखापत, काही न्यूरोसर्जिकल ऑपरेशन्स, काही परिस्थितींनंतर काही गंभीर रुग्णांवर उपचार करण्यासाठी पुरेसे पैसे नाहीत. त्यापैकी तुलनेने कमी आहेत, परंतु ते अस्तित्वात आहेत. आणि अनिवार्य वैद्यकीय विमा प्रणाली काम करत नसताना, अद्याप पैसे नाहीत. एकेकाळी फेडरल कोटा होते, नंतर ते तात्याना अलेक्सेव्हना गोलिकोवा यांच्या मंत्रालयाच्या काळात रद्द केले गेले. म्हणजेच, तिच्या आधी हे ओळखले गेले होते की पुनर्वसन ही उच्च तंत्रज्ञानाची वैद्यकीय सेवा आहे. आणि ते अगदी बरोबर होते आणि त्यामुळे लोकांना खूप मदत झाली. पुनर्वसन केंद्र, आणि आमचे केंद्र, आणि न्यूरोलॉजी संस्था, आणि वैद्यकीय आणि जैविक एजन्सीचे FMBA केंद्र खूप मोठ्या संख्येने रुग्णांना मदत करू शकतात आणि नंतर त्यांना त्यांच्या निवासस्थानी वेगळ्या स्तरावर पुढील उपचारांसाठी पाठवू शकतात. .
गेल्या काही वर्षांमध्ये, हाय-टेक केअर सिस्टममधून पुनर्वसन काढून टाकले गेले आहे आणि अनिवार्य वैद्यकीय विमा प्रणालीकडे हस्तांतरित केले गेले आहे. परंतु अनिवार्य वैद्यकीय विमा अमर्यादित नाही; अनिवार्य वैद्यकीय विमा अद्याप सर्वकाही बंद करू शकत नाही.
आर्थिक गोष्टी, संस्था, प्रशिक्षण या बाबतीत, आम्ही बहुधा सक्रियपणे बहुविद्याशाखीय संघांची ओळख करून देणार्या पहिल्या लोकांपैकी आलो होतो आणि हे समजून घेतले की पुनर्वसन ही शस्त्रक्रिया, थेरपी किंवा प्रसूती-स्त्रीरोग यांसारखीच दिशा आहे, हे अजूनही वेगळे क्षेत्र आहे. स्वतंत्रपणे व्यावसायिक व्यवहार करणे आवश्यक आहे. अगदी सुरुवातीस, प्रायोजकांनी आम्हाला खूप मदत केली, हे सांगणे कदाचित अधिक योग्य आहे, आणि आम्हाला मदत करणाऱ्या बहुतेक संस्थांनी पैशाची अपेक्षा केली नाही, त्यांनी पैसे परत मागितले नाहीत, त्यांनी नवीन विकासामध्ये गुंतवणूक केली.
त्या वेळी कोणतीही गंभीर केंद्रे नव्हती; आम्ही पाश्चात्य शैलीतील एक केंद्र तयार केले, बहुविद्याशाखीय. आमच्या पाश्चात्य सहकाऱ्यांपासून आम्हाला वेगळे करणारी एकमेव गोष्ट म्हणजे ते नेहमीच काहीसे विशेष होते. आणि आम्ही फेडरल असल्याने, आणि कार्ये मोठी होती, म्हणजे, आमच्याकडे मस्क्यूकोस्केलेटल सिस्टम, आणि न्यूरोरेहॅबिलिटेशन, आणि यूरोलॉजिकल आणि स्त्रीरोगशास्त्र होते. जेव्हा सहकारी आले आणि म्हणाले: तुमच्याकडे इतक्या गोष्टी का आहेत? कारण आपल्याकडे फेडरल केंद्र आहे, आपल्याला प्रत्येक गोष्टीला सामोरे जावे लागेल. पण दुसरीकडे, तो खूप मोठा अनुभव होता, आणि नंतर लोक आमच्या अनुभवातून शिकण्यासाठी आमच्याकडे आले आणि आम्ही सहकाऱ्यांशी खूप संवाद साधतो. आताही, जेव्हा आम्ही आधीच संचित अनुभव वापरून नवीन केंद्र तयार करत आहोत, तेव्हा मला कोणतीही जागतिक समस्या दिसत नाही. चेतना आधीच बदलली आहे; 20 वर्षांपूर्वी पुनर्वसनाची अशी शाखा आहे हे समजत नव्हते; आता कोणीही ते नाकारत नाही.
गेल्या काही वर्षांमध्ये, हाय-टेक केअर सिस्टममधून पुनर्वसन काढून टाकले गेले आहे आणि अनिवार्य वैद्यकीय विमा प्रणालीकडे हस्तांतरित केले गेले आहे. परंतु अनिवार्य वैद्यकीय विमा अमर्यादित नाही; अनिवार्य वैद्यकीय विमा अद्याप सर्वकाही बंद करू शकत नाही
ई. क्र्युकोवा:
मला असे वाटते की केवळ अत्यंत प्रकरणांमध्येच आपल्या लोकांना हे आठवते आणि जर एक जटिल ऑपरेशन पुढे असेल तर ते ऑन्कोलॉजीशी संबंधित असल्यास ते बहुधा जर्मनी, इस्त्राईलला जातील.
के. लियाडोव:
तरीही, आपले बहुसंख्य नागरिक अजूनही देशात उपचार घेत राहतील. आणि आमचे कार्य हे सुनिश्चित करणे आहे की त्यांना पश्चात्ताप होणार नाही, जेणेकरुन जर्मनीहून आलेल्या लोकांना हे समजले की रशियामध्ये राहिलेल्या व्यक्तीला समान मदत मिळाली आणि त्याच पुनर्वसन देण्यात आले. पण त्यासाठी पैसा लागतो आणि आपल्या देशातही.
ई. क्र्युकोवा:
परंतु स्ट्रोकशी संबंधित नसलेल्या ऑपरेशननंतर, सरकारी संस्था आम्हाला कोणत्याही प्रकारे मदत करणार नाहीत?
के. लियाडोव:
स्ट्रोक नंतर, ते पहिल्या टप्प्यावर चांगली मदत करतील आणि नंतर देखील. दर खूपच कमी आहेत, चला पूर्णपणे प्रामाणिक राहूया. 18 दिवस - 48,000 रूबल, 50,000 रूबल. दुसऱ्या टप्प्याच्या पुनर्वसनाचे 18 दिवस, नियमानुसार, प्रादेशिक निधीद्वारे दिले जातात. 2000 घासणे. एका दिवसात पण त्यातील 1000 खाण्यासाठी, पलंगासाठी, इतर गोष्टींसाठी टाकून द्या. 1000 घासणे. दररोज, त्यापैकी 300 रूबल. वेतन देणे आवश्यक आहे. एक प्रशिक्षक, एक फिजिओथेरपिस्ट, एक मानसशास्त्रज्ञ आणि एक न्यूरोरेहॅबिलिटेशन तज्ञ आहेत आणि ते सर्व या रुग्णासाठी 300 रूबल प्राप्त करतील. एका दिवसात बरं, त्याला आवश्यक असलेला खंड पूर्ण करणे केवळ अशक्य आहे. काहीतरी केले जात आहे, परंतु आवश्यक त्या प्रमाणात नाही.
आणखी एक गोष्ट अशी आहे की बर्याच रुग्णांना गंभीर पुनर्वसनाची आवश्यकता नसते; ते हळूहळू घरी बरे होत आहेत. आम्ही विशेषत: ज्यांना गरज आहे त्यांच्याबद्दल बोलत आहोत. आम्ही उच्च स्तरावर सेवा देऊ शकतो, परदेशापेक्षा स्वस्त, परंतु तरीही पैशासाठी. पुनर्वसन, जटिल पुनर्वसन, अजूनही एक महाग गोष्ट आहे. आणि रशियामध्ये ही एक महाग गोष्ट आहे. हे प्रभावी आहे, ते तुम्हाला तुमच्या पायावर परत येण्याची परवानगी देते, ते तुम्हाला जीवनात परत येण्याची आणि खरोखरच जीवनात परत येण्याची परवानगी देते.
आमची अलीकडे अशी परिस्थिती होती जिथे आम्ही त्याची किंमत किती आहे याबद्दल बोलत आहोत. आमच्या सहकाऱ्यांच्या सूचनेवरून पक्षाघाताचा झटका आलेल्या माणसाचा मुलगा आमच्याकडे आला. एक बऱ्यापैकी तरुण, उच्च रक्तदाबाने ग्रस्त, 50 वर्षांपेक्षा जास्त वयाचा, सक्रियपणे काम करणारा, मानसिक कामात गुंतलेला. ते एका केंद्रात होते, ते दुसर्या केंद्रात होते, त्यांनी आवश्यक असलेल्या सर्व गोष्टी पार पाडल्या. परंतु नंतर राज्याने दिलेल्या संधी संपल्या आणि पुनर्स्थापना पूर्णपणे झाली नाही. आणि कुटुंबाची एक दुविधा होती: त्यांनी सर्व काही सोडून दिले, एक परिचारिका भाड्याने घेतली, तो गंभीरपणे अपंग आहे किंवा पैसे शोधून त्याला पुन्हा जिवंत करण्याचा प्रयत्न करण्याची संधी आहे. आणि जेव्हा माझा मुलगा आला, "चला पहिला टप्पा पाहू, दोन आठवडे." दोन आठवडे, नंतर आणखी दोन आठवडे, तो साडेतीन महिने आमच्याकडे राहिला, त्यासाठी खूप चांगले पैसे लागले, पण तो पुन्हा जिवंत झाला. आणि तीन महिन्यांपूर्वी त्यांना सांगण्यात आले की तो अपंग, अंथरुणाला खिळलेला आणि अंथरुणाला खिळलेला राहील. म्हणून, येथे प्रश्न असा आहे की ते फायदेशीर आहे की नाही, आपल्याला पैसे शोधण्याची आवश्यकता आहे.
ई. क्र्युकोवा:
अर्थात, हे लोकांना समजावून सांगणे योग्य आणि आवश्यक आहे. मुलांच्या पुनर्वसनाचा मुद्दा मांडू. मला असे वाटते की आपल्या देशात याच्याशी चांगली परिस्थिती आहे, ते अधिक जबाबदारीने वागतात आणि बाजारात बरेच विद्यमान पर्याय आहेत.
के. लियाडोव:
अधिक धर्मादाय संस्था जे मदत करतात. म्हणजेच, आम्ही पुन्हा या वस्तुस्थितीकडे परतलो की शेवटी, ही एक अशी घटना आहे ज्याला कोणीतरी, कुठेतरी राज्य, कुठेतरी परोपकारी, कुठेतरी पालकांकडून वित्तपुरवठा केला जातो.
बालरोग पुनर्वसन देखील खूप वैविध्यपूर्ण आहे. सेरेब्रल पाल्सी असलेली मुले आहेत, हा एक विषय आहे, जटिल, समजण्यासारखा, विकसित. काही योजना आहेत, प्रादेशिक कार्यक्रम आहेत आणि मॉस्कोमध्ये सेरेब्रल पाल्सी असलेल्या मुलांच्या पुनर्वसनासाठी एक उत्कृष्ट केंद्र आहे. आम्ही मुले आणि प्रौढांसोबत दूरस्थपणे खूप काम करतो, कारण लोक अजूनही घरीच असतात आणि आम्ही त्यांना इंटरनेट वापरून, व्हिडिओ कॅमेरा वापरून मदत करतो, आमचे प्रशिक्षक ते घरी कसे काम करतात ते पाहतात.
सध्या, नेमका हाच कार्यक्रम सुरू आहे, सामान्यतः सेरेब्रल पाल्सी असलेल्या अपंग मुलांसाठी, सामाजिक संरक्षण विभागाकडून बालगृहांमध्ये उपकरणे आणली जातात. आणि, अर्थातच, त्यांनी योग्यरित्या अभ्यास करणे फार महत्वाचे आहे, जेणेकरुन पालकांना समजेल की काय केले जाऊ शकते आणि काय केले जाऊ शकत नाही. म्हणजेच या कार्यक्रमांची आखणी करण्यात आली आहे. आम्ही ऑन्कोलॉजिकल रीहॅबिलिटेशनसाठी प्रयत्न करत आहोत, एकीकडे हेमॅटोलॉजिकल रूग्ण आणि एक हॉस्पिटल, आणि दिमा रोगाचेव्ह सेंटर आणि सेनेटोरियम आहेत, जिथे ही मुले पुढे जातात आणि जिथे ते त्यांची काळजी घेण्याचा आणि बरे करण्याचा प्रयत्न करतात.
दुसरीकडे, बालपणातील दुखापती टाळण्यासाठी आणि दुखापतींनंतर मुलांची पुनर्प्राप्ती याकडे आम्ही फारच कमी लक्ष देतो. क्रीडा पुनर्वसनात आम्हाला अनेकदा याचा सामना करावा लागला. कारण एखादे मूल पडू शकते, तो काहीतरी खंडित करू शकतो, परंतु गट, विभाग खूप वेगाने पुढे सरकतो, म्हणजेच जेव्हा तो तीन महिन्यांनंतर तेथे आला तेव्हा तो इतका मागे पडला होता की ते आता त्याच्यात गुंतले नाहीत. असे देखील नाही की तो आता आश्वासन देत नाही, फक्त ते असे आहे की ते आधीच बॉल हुपमध्ये फेकत आहेत आणि तो अजूनही स्टेजवर आहे जेव्हा तो फक्त मजल्याभोवती फिरत होता. आणि आम्ही अशा मुलांना मदत करण्याचा प्रयत्न करतो, आम्ही त्यांच्याबरोबर काम करतो, त्यांना तत्परतेच्या पातळीवर आणतो ज्यांना आघात झाला नाही. क्रीडा पुनर्वसनाचा हा एक वेगळा विषय आहे, कारण क्रीडा स्पर्धांसाठी क्रीडा तयारीच्या पातळीवर आपण क्रीडापटू किंवा मुलाला, मग कोणाला खेळ खेळायचा आहे हे महत्त्वाचे नाही. हा देखील एक वेगळा विषय आहे, तो मुलांसाठी खूप महत्त्वाचा आहे, मुले खूप असुरक्षित आहेत, जेव्हा ते नंतर विभागात येतात आणि स्वतःला कामानिमित्त बाहेर पडतात तेव्हा ते इतके काळजीत असतात, की आम्ही देखील अभ्यास करतो आणि हा एक मनोरंजक, फायद्याचा विषय आहे. .
कशेरूदंडाच्या एका बाजूला असलेला बाक, हृदय दोष, हृदय दोष पासून पुनर्प्राप्ती, हृदय शस्त्रक्रिया पुनर्प्राप्ती, अनेक समस्या. परंतु येथे, सुदैवाने, धर्मादाय संस्था मदत करतात, आम्ही बरेच काही करतो, आम्ही फाउंडेशनसह बरेच काम करतो, मुख्यतः न्यूरोलॉजिकल रूग्णांसाठी, परंतु हृदयरोगाच्या रूग्णांसाठी देखील.
बालपणातील दुखापती टाळण्यासाठी आणि दुखापतींनंतर मुलांची पुनर्प्राप्ती याकडे आम्ही फारच कमी लक्ष देतो
ई. क्र्युकोवा:
ग्राहकांच्या बाजूने, उच्च विशिष्ट केंद्रांशी संपर्क करणे चांगले आहे का? प्रौढ पुनर्वसन, खेळ, मुलांचे पुनर्वसन, सेरेब्रल पाल्सी इत्यादींबाबत. किंवा अशी केंद्रे आहेत जी वरील सर्व गोष्टी पूर्णपणे एकत्र करतात?
के. लियाडोव:
तुम्हाला माहिती आहे, जे एकत्र करतात, त्यापैकी 10 देखील नाहीत, त्यापैकी पाच देशात आहेत आणि प्रत्येकजण त्यांना ओळखतो, आपण सर्व एकमेकांना ओळखतो. रुग्ण आपल्याकडून सहकाऱ्यांकडे, सहकाऱ्यांकडून आपल्याकडे जातात. 4-5-6 केंद्रे, आणि हे केवळ मॉस्कोच नाही, तर प्रोफेसर बेल्किनचे केंद्र येकातेरिनबर्ग देखील आहे. परंतु पुन्हा, येकातेरिनबर्ग हे प्रोफेसर बेल्किनचे केंद्र आहे आणि आम्ही यापुढे विशेष केंद्रांबद्दल बोलत नाही, कारण प्रादेशिक आणि प्रादेशिक रुग्णालयांमध्ये विभाग असूनही, ही विशेष केंद्रे नाहीत. तुम्हाला अजूनही एखादे केंद्र निवडावे लागेल जे मणक्याच्या शस्त्रक्रियेनंतर पुनर्प्राप्तीशी संबंधित असेल; जर ते सर्व करतात आणि ते यशस्वीरित्या करतात, तर तुम्ही सुरक्षितपणे तेथे जाऊ शकता.
ई. क्र्युकोवा:
तुमची समस्या, दुसऱ्या शब्दांत.
के. लियाडोव:
होय, ही तुमची समस्या आहे. परंतु तुम्हाला यूरोलॉजिकल समस्या किंवा स्त्रीरोग शस्त्रक्रियेनंतर बरे होण्याच्या समस्येसह तेथे जाण्याची आवश्यकता नाही, हा आमच्या बहुविद्याशाखीय केंद्रांचा व्यवसाय आहे.
ई. क्र्युकोवा:
आणि बहुविद्याशाखीय संघ असावा, शक्यतो.
के. लियाडोव:
बहुविद्याशाखीय, आणि अशी केंद्रे फार नाहीत.
ई. क्र्युकोवा:
अप्रतिम प्रसारणाबद्दल मनःपूर्वक धन्यवाद. कॉन्स्टँटिन लायडोव्ह, सर्जन, ऑन्कोलॉजिस्ट, वैद्यकीय शास्त्राचे डॉक्टर, प्राध्यापक, रशियन अकादमी ऑफ सायन्सेसचे शिक्षणतज्ज्ञ हे अतिथी होते.
के. लियाडोव:
ई. क्र्युकोवा:
आम्ही पुनर्वसन चर्चा केली, धन्यवाद, निरोगी व्हा, अलविदा.
के. लियाडोव:
के.व्ही. लयाडोव्ह हे रशियन पुनर्वसन तज्ञांपैकी एक आहेत. तुलनेने अलीकडेच देशांतर्गत आणि जागतिक आरोग्यसेवेच्या क्षितिजावर दिसणारी ही खासियत, भविष्यातील व्यवसाय असल्याचे तो मानतो. आणि जर 15-20 वर्षांपूर्वी अशा डॉक्टरांची आवश्यकता का आहे हे अगदी स्पष्ट नव्हते, तर आता पुनर्वसनाने इतर वैद्यकीय वैशिष्ट्यांमध्ये त्याचे विशेष स्थान घेतले आहे - जसे की शस्त्रक्रिया, थेरपी आणि पुनरुत्थान, आणि त्यांचे अपरिहार्य सहाय्यक बनले आहे. खरंच, आधुनिक पुनर्वसनशिवाय, इतर सर्व डॉक्टरांचे प्रयत्न कधीकधी निरुपयोगी ठरतात. हे वैशिष्ट्य काय आहे, अलिकडच्या वर्षांत ते कसे बदलले आहे आणि भविष्यात आपली काय प्रतीक्षा आहे याबद्दल आम्ही बोलत आहोत.
कॉन्स्टँटिन विक्टोरोविच, तुम्ही पुनर्वसन तज्ञ म्हणून सुरुवात केली नाही. आणि तुमचा डॉक्टरेट प्रबंध पोटाच्या अल्सरसाठी समर्पित होता.
जेव्हा मी सुरुवात केली त्या वर्षांत, आमच्या सध्याच्या समजानुसार पुनर्वसन अस्तित्वात नव्हते. फर्स्ट मेडिकल इन्स्टिट्यूटच्या सर्व बहुविद्याशाखीय रुग्णालये आणि क्लिनिकमध्ये, जिथे मी काम करण्यास सुरुवात केली, तेथे शारीरिक उपचार आणि फिजिओथेरपीचे विभाग होते, परंतु ही एक महत्त्वाची, मुख्य खासियत नव्हती ज्याकडे तुम्ही लक्ष देता.
- आणि का?
जेव्हा आम्ही हॉस्पिटलमध्ये यायचो तेव्हा असे रुग्ण होते ज्यांना आम्ही आता घरी सोडतो. कारण ते सहसा टिकत नसत. गंभीर पुनर्वसनाला वाव नव्हता. उदाहरणार्थ, जेव्हा आपण एंडोप्रोस्थेटिक्स नंतर मस्क्यूकोस्केलेटल सिस्टमच्या समस्यांसह पुनर्वसनाबद्दल बोलतो तेव्हा आपल्याला हे समजले पाहिजे की 30 वर्षांपूर्वी हे क्षेत्र नुकतेच विकसित होऊ लागले होते आणि हिप किंवा गुडघ्याच्या सांध्यातील जखम असलेले रुग्ण प्रामुख्याने औषधोपचारांवर अवलंबून राहू शकतात आणि फिजिओथेरपी वर थोडे. जेव्हा मी सुरुवात केली तेव्हा शस्त्रक्रिया, ऑन्कोलॉजी आणि स्त्रीरोगशास्त्र वेगाने विकसित होत होते, परंतु जसजसे ते विकसित होत गेले, त्यांनी मोठ्या संख्येने समस्या सोडल्या, ज्यांचे निराकरण करण्याचा विचार त्यांनी सुरू केला कारण या समस्या असलेले रुग्ण दिसू लागले.
माझ्या दृष्टिकोनातून, आपल्या देशात, आधुनिक अर्थाने पुनर्वसन कार्डिओलॉजीपासून सुरू झाले, इन्फेक्शननंतरच्या रूग्णांसह, जेव्हा थ्रोम्बोलिसिस, स्टेंटिंग, यशस्वी हृदयाची शस्त्रक्रिया दिसून आली आणि नंतर त्यांना समजू लागले की काही प्रकरणांमध्ये ते पुरेसे नाही. फक्त ऑपरेशन करा. या रुग्णांना शस्त्रक्रियेनंतर कसे पूर्ववत करायचे याचाही विचार करायला हवा. आणि आपल्या देशात एक प्रणाली म्हणून पुनर्वसन विकसित होऊ लागले ही वस्तुस्थिती इव्हगेनी इव्हानोविच चाझोव्हची एक उत्तम गुणवत्ता आहे, ज्यांनी नेहमीच रूग्णांच्या उपचारांसाठी एकात्मिक दृष्टिकोनाच्या गरजेकडे लक्ष वेधले. निःसंशयपणे, न्यूरोरेहॅबिलिटेशन आणि इतर क्षेत्रांमध्ये काम सतत चालू होते.
- वैद्यकीय क्षेत्र म्हणून पुनर्वसन करण्यात तुम्हाला कधी रस वाटला?
जेव्हा मी आधीच मॉस्को बेसिन हॉस्पिटलचा मुख्य चिकित्सक होतो, तेव्हा मी प्रथम या क्षेत्राकडे लक्ष दिले, कारण ते विज्ञानाच्या छेदनबिंदूवर होते. रुग्णांची एक तुकडी होती ज्यांना त्यांचे व्यावसायिक गुण टिकवून ठेवण्यासाठी सतत पुनर्वसन आवश्यक होते. हे खूप मनोरंजक होते. आम्ही बचाव कार्यसंघांसोबत काम केले आणि माझा डॉक्टरेट प्रबंध विशिष्ट सीमावर्ती राज्यांच्या निदानासाठी समर्पित होता, जेव्हा एखादी व्यक्ती फारशी कार्यक्षमतेने सक्षम नसते. म्हणजेच, त्याला बरे वाटते, परंतु आपण समजतो की तो संपूर्ण शिफ्ट किंवा संपूर्ण शिफ्टचा सामना करू शकणार नाही, तो आपली कर्तव्ये पूर्णपणे पार पाडू शकणार नाही. आम्ही सुरू केलेला हा पहिला भाग होता. आणि दुसरा भाग म्हणजे काय करावे जेणेकरून तो हे सर्व करू शकेल.

- तुम्हाला हे समजले का?
जीर्णोद्धार उपक्रम आयोजित करण्याची गरज आहे हे आम्हाला जाणवले. जर्मनी, स्वित्झर्लंड - जगात या विषयावर काय चालले आहे हे पाहण्यासाठी आम्ही फिरू लागलो. हे 1998-99 होते. या वर्षांमध्ये परदेशात आधीच विकसित होणारे पुनर्वसन आमच्याकडे नव्हते हे समजले. मग सर्वत्र फिजिकल थेरपी आणि फिजिओथेरपीचे समान विभाग होते, तेथे सेनेटोरियम होते, उदाहरणार्थ, राष्ट्रपती प्रशासनाचे हर्झेन सेनेटोरियम किंवा थर्ड डायरेक्टोरेटचे प्रसिद्ध गोलुबोये सेनेटोरियम आणि आता एफएमबीए, जिथे एखादी व्यक्ती भाग्यवान असेल तर, तो स्ट्रोक, क्रॅनियोसेरेब्रल किंवा पाठीच्या कण्याला दुखापत झाल्यानंतर जाऊ शकतो आणि तेथे त्यांनी त्यास सामोरे जाण्यास सुरुवात केली. परंतु विशेषतः रुग्णालयांमध्ये व्यावहारिकदृष्ट्या कोणताही पद्धतशीर दृष्टीकोन नव्हता.
आम्ही आमच्या हॉस्पिटलमध्ये प्रामुख्याने न्यूरोरेहॅबिलिटेशन विकसित करण्यास सुरुवात केली, तथापि, हे लवकरच स्पष्ट झाले की जवळजवळ सर्व क्षेत्रांमध्ये पुनर्वसन आवश्यक आहे.
त्यानंतर, जेव्हा सहकारी आमच्याकडे आले तेव्हा त्यांना आश्चर्य वाटले की केंद्र इतके वैविध्यपूर्ण का आहे. शेवटी, पारंपारिकपणे असे मानले जाते की एक केंद्र न्यूरोरेहॅबिलिटेशन, दुसरे ह्रदयाच्या रुग्णांसाठी आणि तिसरे हृदय शस्त्रक्रियेशी संबंधित आहे. शिवाय, ओपन कार्डियाक सर्जरी आणि एंडोव्हस्कुलर इंटरव्हेन्शन नंतरचे दृष्टिकोन वेगळे असतात. दोन्ही प्रकरणांमध्ये पुनर्वसन आवश्यक आहे, परंतु काही वैशिष्ट्ये आहेत.
- एंडोप्रोस्थेटिक्सचे काय?
सर्व सहकारी माझ्याशी सहमत नाहीत, परंतु मला वाटते की जेव्हा आम्ही एंडोप्रोस्थेटिक्सनंतर रुग्णांच्या पुनर्वसनाबद्दल बोलतो तेव्हा आम्ही अजूनही योग्य आहोत. हिप किंवा गुडघ्याच्या सांध्याचा नाश रुग्णासाठी वेदनादायक आहे. त्याला चालता येत नाही आणि सतत वेदना होत असतात. आणि अचानक त्याला एक प्रकारचा वेदना आराम दिला जातो, मग तो इंट्राव्हेनस असो, एंडोट्रॅकियल ऍनेस्थेसिया असो किंवा कंडक्शन ऍनेस्थेसिया असो, सांधे बदलले जातात - आणि वेदना अदृश्य होते. आणि माणूस स्वतः वेगळा झाला. त्याला त्या सांध्यावर पाऊल ठेवण्यास घाबरण्याची गरज नाही. येथे मुख्य समस्या मानसिक आहे. रुग्णाला हे कसे पटवून द्यावे हे माहित असलेल्या मानसशास्त्रज्ञाचे कार्य अत्यंत महत्वाचे आहे. म्हणूनच आम्ही रुग्णांच्या शाळांमध्ये मोठी भूमिका बजावतो. खूप भीती आहेत. स्ट्रोकच्या विपरीत, जे अचानक उद्भवतात, याची वेगळी विशिष्टता आहे. तो माझा गुडघा होता, पण तो आता माझा नाही. रुग्ण खोटे बोलतो, झोपत नाही, त्याला असे वाटते की त्याचा पाय आता त्याच्यापासून वेगळे "जगतो" आहे. येथे आमचे संशोधन आमच्या परदेशी सहकाऱ्यांच्या संशोधनाच्या समांतर चालते. काँग्रेसमध्ये बैठका आणि या विषयांवर चर्चा करताना, आम्हाला दिसते की परिस्थिती समान आहे आणि आम्ही एकत्र सोडवण्याचा प्रयत्न करतो. ज्या इंग्रजी शास्त्रज्ञांचा आम्हाला संदर्भ घ्यायचा आहे, त्यांनी या समस्येचा सखोल अभ्यास केला आणि आमच्यासारखेच निष्कर्ष काढले. असे दिसून आले की सांधे बदलण्याच्या शस्त्रक्रियेच्या दिवशी रुग्णाला त्याच्या पायावर उभे राहावे असा आग्रह आम्ही अगदी बरोबर होतो. का? कारण असे केले नाही तर तो खूप नंतर उठेल.
- तो घाबरेल का?
होय. आणि मग त्याच्याकडे त्याच्या सर्व भीती लक्षात ठेवण्यास वेळ नाही. ऍनेस्थेसिया बंद होताच, प्रशिक्षक त्याच्याकडे येतो आणि म्हणतो: “उठ! जा!" आणि दुसऱ्या दिवशी त्याला अजूनही ही भावना आहे की तो चालू शकतो. जर त्याला "परदेशी" कूल्हे किंवा गुडघा आहे या त्याच्या समस्येच्या भावनेने आपण त्याला झोपण्याची, झोपण्याची आणि जागे होण्याची संधी दिली, तर त्याच्या हॉस्पिटलायझेशनचा कालावधी जास्त असेल. हे आधीच सिद्ध झालेले तथ्य आहे. हे भयावह नाही हे पटवून देण्यासाठी दोन दिवस लागतात.
- हे सर्व पुनर्वसन रुग्णांना लागू होते का?
खूप खूप. अशी एक संकल्पना आहे - बहुविद्याशाखीय संघ. व्यायाम चिकित्सा, फिजिओथेरपी, मानसशास्त्रज्ञ, पोषणतज्ञ इत्यादींचा शस्त्रक्रियेशी कसा संबंध असू शकतो याची ही समज आहे. परंतु या सर्व तज्ञांचे कार्य आयोजित केले जाणे आवश्यक आहे, पुनर्वसन प्रक्रियेत त्यांचे स्थान आणि वेळ निश्चित करणे आणि पैसे देणे आवश्यक आहे. तसे, मला एकापेक्षा जास्त वेळा मुलाखती द्याव्या लागल्या, टेलीमेडिसिन हे डॉक्टरांचे नियमित भेटीसारखेच काम आहे. यास त्याचा वेळ लागतो, सल्लामसलत कामाच्या वेळापत्रकात समाविष्ट करणे आवश्यक आहे आणि पैसे दिले जाणे आवश्यक आहे. गैरसमज असा आहे की मी फोन केला आणि सर्वांनी मला लगेच उत्तर दिले. तसे होत नाही.
इथेही तेच आहे. हे सर्व तज्ञ शोधणे आणि त्यांच्या कामासाठी पैसे देणे आवश्यक होते. त्यांना कोणत्या टप्प्यावर कनेक्ट करणे आवश्यक आहे ते समजून घ्या. गट वर्गांची ओळख करून द्या. मग आम्ही शाळांमध्ये गेलो, हे लक्षात आले की शस्त्रक्रियेपूर्वी 20-30 रूग्णांना एकत्र करणे खूप सोपे आहे, तरीही ते स्वतः येऊ शकतात, त्यांना कोणत्या समस्या येऊ शकतात आणि त्यांचे निराकरण कसे करावे हे त्यांना आधीच समजावून सांगते. आणि मग ऑपरेशन नंतर फक्त 2-3 रुग्ण असतील ज्यांना हे सर्व माहित नाही. त्यामुळे काम खूप सोपे होते. पण आम्हाला सुरवातीपासून सुरुवात करावी लागली, कारण, पुन्हा, पुनर्वसन ही संकल्पना अस्तित्वात नव्हती. आणि हळुहळु कसं काम करायचं आणि कोणत्या रुग्णांना कव्हर करायचं हे समजू लागलं.

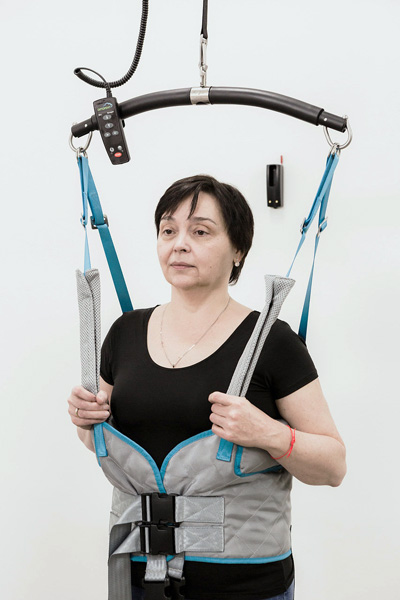
न्यूरोलॉजिकल, ऑर्थोपेडिक आणि कार्डियाक - तुम्हाला सर्व रुग्णांना कव्हर का करावे लागले? हे बरोबर आहे का?
आता ते चुकीचे ठरेल. अर्थात, विशेष वैद्यकीय केंद्रांद्वारे रुग्णांची काळजी घेतली पाहिजे. पण आम्ही पायनियर होतो, त्यामुळे व्याप्ती खूप विस्तृत होती. आमच्याकडे न्यूरोरेहॅबिलिटेशन, कार्डियाक रिहॅबिलिटेशन, ऑर्थोपेडिक पुनर्वसन विभाग होते...
- ऑन्कोलॉजीबद्दल काय?
अपरिहार्यपणे. ऑन्कोलॉजिकल पुनर्वसन होते आणि राहते. तथापि, कर्करोग तज्ञांनी अलीकडेच पुनर्वसन ओळखण्यास सुरुवात केली आहे. त्याची गरज का आहे हे त्यांना बराच वेळ समजले नाही. आश्चर्यकारक ऑन्कोलॉजिस्ट सर्जन मला म्हणाले: “का? मुख्य गोष्ट म्हणजे ऑपरेशन, ते सक्षमपणे, मूलभूतपणे केले गेले आणि सर्वकाही व्यवस्थित आहे. ” शस्त्रक्रियेच्या इतर सर्व क्षेत्रांमध्ये असेच घडत असे: तुम्ही ऑपरेशन करता आणि प्रत्येक गोष्ट स्वतःहून तयार झाली पाहिजे.
- हे चुकीचे आहे?
हे पूर्णपणे सत्य नाही. ऑन्कोलॉजिकल रीहॅबिलिटेशन, आमच्या दृष्टिकोनातून, यापुढे मास्टेक्टॉमीनंतर महिलांचे पुनर्वसन किंवा गुदाशय शस्त्रक्रियेनंतर कोलोस्टोमी असलेल्या रुग्णांचे पुनर्वसन नाही. हे 20 वर्षांपूर्वी होते. जर आपल्याला आता असे रुग्ण दिसले, तर आमचा असा विश्वास आहे की ही व्यक्ती आमच्याकडे येण्यापूर्वीच्या चुका आणि चुकीचे उपचार आहेत, कारण आधुनिक एकत्रित उपचारांमध्ये असे परिणाम होऊ शकतील अशा आघातजन्य मोठ्या ऑपरेशन्सचा समावेश नाही.
- तथापि, ते अस्तित्वात आहेत.
हो ते आहेत. गंभीर क्लेशकारक हस्तक्षेपांचे परिणाम असलेले रुग्ण आमच्याकडे येतात आणि आम्ही त्यांना आमच्या क्षमतेनुसार मदत करतो. परंतु तरीही, लिम्फ नोड विच्छेदनासह मूलगामी मास्टेक्टॉमीनंतर, एक आदर्श परिणाम प्राप्त करणे कठीण आहे. सूज आणि लिम्फोस्टेसिस राहते. हे वाईट आहे कारण हे रुग्ण काय करू नये याचे उदाहरण आहेत. या कारणास्तव स्त्रिया मॅमोग्रामसाठी जाण्यास घाबरतात: त्यांना माझ्यावर काहीतरी सापडेल - आणि मग ते असे होईल. त्याचप्रमाणे, जीवन नाही, छाती नाही, माझा हात वाकत नाही, माझा नवरा निघून गेला, मी कामावर जाऊ शकत नाही. आणि खरंच, तिचा हात डेकसारखा आहे. महिला अपंग आहे. म्हणून, त्यांना वाटते: मी न जाणे चांगले आहे, मी धीर धरेन, कदाचित ते स्वतःहून निघून जाईल.
- आणि त्याच कारणास्तव, प्रत्येकजण कोलोनोस्कोपी आणि इतर सर्व अभ्यासासाठी जाण्यास घाबरतो. ते कसे असावे?
आणि ट्यूमरच्या वैयक्तिक मूल्यांकनानुसार एक सक्षम संयोजन उपचार, योग्यरित्या निवडलेली केमोथेरपी असणे आवश्यक आहे. आपल्याला आता फक्त स्तनाच्या अनेक डझन प्रकारच्या ट्यूमर माहित आहेत. ते मोठ्या कॉम्प्लेक्समध्ये गटबद्ध केले जातात आणि प्रत्येक बाबतीत विशिष्ट जटिल उपचार आवश्यक असतात, काही प्रकरणांमध्ये अनुवांशिक थेरपी. आणि येथे एक पूर्णपणे भिन्न पुनर्वसन समोर येते - केमोथेरपीच्या अभ्यासक्रमांमधील पुनर्वसन, जे सहसा खराब सहन केले जाते, त्यामुळे अनेक दुष्परिणाम होतात आणि हे परिणाम बहुतेकदा स्त्रीला केमोथेरपी पूर्णपणे सोडून देण्यास भाग पाडतात आणि मानसशास्त्रज्ञांचे कार्य महत्वाचे आहे. हे सहसा केमोथेरपीच्या तिसऱ्या किंवा चौथ्या कोर्सनंतर होते. पहिला आणि दुसरा सहज पास होतो - मग समस्या सुरू होतात. शिवाय, पुरुष केमोथेरपी स्त्रियांपेक्षा कमी वेळा नाकारतात. वरवर पाहता ते कमी भावनिक आहेत. ते संवेदनशीलता कमी होणे किंवा मळमळ अधिक सहजपणे सहन करतात. त्यांना त्याची फारशी पर्वा नाही. स्त्रीला हे सर्व नाटकीयपणे समजते, तिला हे ऐकायचे नाही की आणखी एक किंवा दोन कोर्स, ऑपरेशन - आणि तेच आहे, तुम्ही निरोगी आहात. आणखी सहा महिने धीर धरा - आणि आयुष्य पुढे आहे. ती ऐकू इच्छित नाही आणि सर्वकाही सोडून देते. आणि हे खूप महत्वाचे आहे की या मध्यांतरांमध्ये आम्ही नैराश्य कमी करणे, संवेदनशीलता परत करणे आणि जीवनात व्यत्यय आणणारे अनेक पॅरामीटर्स बदलणे या उद्देशाने अनेक योग्य उपाययोजना करतो.
- किंवा टक्कल पडणे, उदाहरणार्थ.
उपचार प्रक्रियेदरम्यान रूग्णांना काळजी करणारे हे सर्वात कमी आहे. होय, उपचार सुरू करण्यापूर्वी बरेच लोक काळजी करतात, परंतु नंतर ही भीती कमी होते. कारण केस परत वाढतील, परंतु केमोथेरपी किंवा रेडिएशन थेरपीच्या कोर्स दरम्यान वास्तविक आरोग्य समस्या उपस्थित असतात: अॅनिमिया, न्यूरोपॅथी, पोस्ट-रेडिएशन सिस्टिटिस, कोलायटिस. रुग्णांची स्थिती स्थिर करण्यासाठी औषधोपचार, फिजिओथेरपी आणि मनोवैज्ञानिक सुधारणेचे कॉम्प्लेक्स निवडणे हे आमचे मुख्य कार्य आहे. आज आमचे कार्य रुग्णाला शक्य तितक्या आरामात उपचारांचा दीर्घ कोर्स करण्यास मदत करणे आहे. बरं, सर्जिकल उपचारानंतर पुनर्वसनही राहिलं. पण ती देखील बदलत आहे.
- नक्की काय वेगळे झाले आहे?
चला स्तनाच्या कर्करोगाकडे परत जाऊया. जर सौम्य ऑपरेशन केले असेल तर ते इतके क्लेशकारक नाही. हे एकतर त्वचेखालील मास्टेक्टॉमी किंवा अगदी रॅडिकल रेसेक्शन आहे. जर शल्यचिकित्सक काळजीपूर्वक लिम्फ नोड विच्छेदनाच्या व्याप्तीकडे गेले तर त्याचे परिणाम देखील कमी स्पष्ट होतील. त्यांच्या समस्या देखील आहेत, परंतु त्या वेगळ्या आहेत, कमी उच्चारल्या आहेत.
दुर्दैवाने, आमच्याकडे लोकांपर्यंत माहिती पोहोचवण्याचे फार कमी स्त्रोत आहेत. हे आम्हाला स्वतःला माहीत आहे, परंतु सर्व काही बदलले आहे हे नागरिकांना सांगणे कठीण आहे. सर्व काही बदलले आहे. मॅमोग्राफी, फ्लोरोग्राफी, कोलोनोस्कोपी, गॅस्ट्रोस्कोपी, अल्ट्रासाऊंड आणि स्क्रीनिंग अभ्यासासाठी या, ट्यूमर मार्करसाठी रक्तदान करा, कारण कर्करोग आज पूर्णपणे, पूर्णपणे बरा होऊ शकतो आणि आपण या आजाराबद्दल कायमचे विसरू शकता. पुनर्वसनही वेगळे झाले. आमचे प्रयत्न इतर डॉक्टर आणि मानसशास्त्रज्ञांच्या प्रयत्नांसह एकत्रित केले जातात आणि आम्ही आमच्या संयुक्त कार्याचे परिणाम पाहतो.

कॉन्स्टँटिन विक्टोरोविच, बरीच वर्षे तुम्ही मोठ्या राज्य वैद्यकीय संस्थांमध्ये काम केले, तेथे नेतृत्वाची पदे भूषवली. आणि अचानक, दीड वर्षापूर्वी, तुम्ही MEDSI मध्ये गेला होता - आज रशियामधील खाजगी वैद्यकीय दवाखान्यांचे सर्वात पहिले आणि सर्वात मोठे नेटवर्क, जिथे तुम्ही रूग्ण विभागाचे व्यवस्थापन करता. तुम्हाला MEDSI मध्ये जाण्याची गरज का होती?
होय, ही आपल्या देशातील सर्वात मोठी वैद्यकीय संघटना आहे. त्याचा फक्त एक छोटासा भाग माझ्या नेतृत्वाखाली होता - क्लिनिकल हॉस्पिटल आणि लगतच्या ओट्राडनोये क्लिनिक. आणि हे सर्व पूर्णपणे समजण्यायोग्य कारणास्तव घडले. तुम्ही आणखी काही करू शकता ही भावना माझ्या अनेक सहकाऱ्यांना माहीत आहे, पण तुम्ही नेतृत्वाच्या कामाच्या नित्यक्रमात गुरफटलेले आहात. बाकी कशासाठीही वेळ उरलेला नाही. त्यानंतर मी वेरोनिका इगोरेव्हना स्कोव्होर्त्सोवा यांच्याकडे आलो, ज्यांनी अक्षरशः सहा महिन्यांपूर्वी माझ्याशी आरोग्य मंत्रालयाच्या उपचार आणि पुनर्वसन केंद्राचे प्रमुख म्हणून अनिश्चित काळासाठी करार केला होता आणि सांगितले की मला अजूनही माझ्या कल्पना आणि विकासाची अंमलबजावणी करण्याचा प्रयत्न करायचा आहे. या व्यस्त वातावरणात हे सर्व करणे अशक्य होते.
- तिने तुला समजले का?
होय, तिने मला समजून घेतले आणि आम्ही तिच्याशी संपर्क साधत आहोत, ती आरोग्य मंत्रालयाच्या स्तरावर आमच्या घडामोडींचे समर्थन करते आणि यामुळे आम्हाला खूप मदत होते.
तथापि, येथे देखील तुमच्याकडे नेतृत्वाची स्थिती आहे आणि ती एक जबाबदार आहे. इथे खूप उलाढाल होत नाही का?
या अर्थाने, येथे सर्वकाही अतिशय व्यवस्थित आहे. मला नेहमीच्या कामांमध्ये न गुंतण्याची संधी देण्यात आली. मी धोरणात्मक काम करतो. मी बाह्यरुग्ण विभागांमध्ये कसे काम करावे हे शिकत आहे. माझ्यासाठी ही एक नवी दिशा आहे. परंतु माझे मुख्य कार्य धोरण आहे, आणि म्हणूनच कल्पना अंमलात आणणे, त्यांना इच्छित स्थितीत आणणे, त्यांचे पेटंट करणे आणि परिणाम मिळविण्यासाठी वेळ आहे.
- कोणत्या घडामोडी तुम्हाला सर्वात संबंधित वाटतात?
आम्हाला नवीन प्रकारचे पुनर्वसन संकुल जिवंत करायचे होते आणि नोव्हेंबर 2017 मध्ये आम्ही ते उघडले. रुग्णाला डिस्चार्ज करताना आणि तो घरी आल्यावर त्याच्या स्थितीतील अंतर भरून काढण्याचा हा कॉम्प्लेक्स आमचा प्रयत्न आहे. आम्ही बर्याच काळापासून घराच्या पुनर्वसनात गुंतलेले असल्याने, आम्ही पुन्हा पुन्हा पाहिले: रुग्ण रुग्णालयात काय करू शकतो, अचानक घरी हे सर्व करणे थांबवते. तो उठण्यास, चालण्यास आणि काही गोष्टी करण्यास नकार देतो ज्या त्याने आपल्याबरोबर स्पष्टपणे केल्या आहेत. आणि पुढील घडते. जेव्हा एखादी व्यक्ती आजारी पडते आणि रुग्णालयात दाखल होते, विशेषत: स्ट्रोक किंवा मेंदूला झालेल्या दुखापतीसारख्या कठीण परिस्थितीत, तेव्हा तिथले प्रत्येकजण त्याला मदत करतो. आणि ते योग्य आहे. पण तुम्हाला त्याची खूप लवकर सवय होते. आणि तुम्हाला त्याची सवय झाली आहे, तुम्हाला अवलंबून राहायचे आहे या वस्तुस्थितीच्या बाबतीतही नाही, परंतु तुम्ही काही करू शकत नाही, म्हणा, शर्ट घाला - काहीही नाही, ते तुम्हाला मदत करतील. आणि हा क्षण चुकला. तेव्हा त्यांनी त्याला वर केले, उभे केले आणि तो निघून गेला. पण आम्ही नेहमीच जवळ असतो. डॉक्टर, परिचारिका, नातेवाईक, कर्मचारी. आणि एखाद्या व्यक्तीला याची सवय होते की त्याला नेहमीच मदत केली जाईल. पण मग तो स्वत:ला घरी शोधतो - आणि तिथे त्याला अनेक गोष्टींचा सामना करावा लागतो ज्या त्याला स्वतःहून कसे करावे हे समजत नाही. आम्हाला एका कॉम्प्लेक्सची गरज आहे जी आम्हाला शक्य तितक्या वास्तविकतेच्या जवळ आणेल. होय, तो एक सिम्युलेटर आहे. परंतु हे वास्तव आहे, जीवनाच्या जवळच्या परिस्थिती पुन्हा तयार करणे. जेव्हा एखादी व्यक्ती स्वतःला घरी, रस्त्यावर, सार्वजनिक वाहतुकीवर, स्टोअरमध्ये इत्यादी आढळते तेव्हा आम्ही सर्व परिस्थिती लक्षात घेण्याचा प्रयत्न केला.


- आपण कोठे सुरू केले?
आम्ही कपड्यांपासून सुरुवात केली. खरंच, जेव्हा आपण एखाद्या रुग्णाला कपडे घालण्यास मदत करतो तेव्हा त्याच्यामध्ये काय चूक आहे हे आपल्याला समजू शकत नाही. म्हणून, कपडे हे मुख्य कामांपैकी एक आहे.
या प्रकरणात, प्रशिक्षक आणि ऑपरेटर काचेच्या मागे आहेत. ते त्याला पाहतात. ते कधीही बचावासाठी येऊ शकतात. ही 100% सुरक्षिततेची हमी आहे. पण ते जवळपास नाहीत. रुग्ण स्वतः सर्वकाही करतो. आणि हे अत्यंत महत्वाचे आहे. आमच्याकडे एक विशेष फिक्सेशन सिस्टम आहे, परंतु, तरीही, त्याने एकट्याने सर्वकाही केले पाहिजे.
- तुम्ही टास्क पूर्ण करण्यासाठी किती वेळ देता?
आपण वेळ पाहतो आणि जर आपल्याला दिसले की, तीन मिनिटांत एखादी व्यक्ती जाकीट घालू शकत नाही, तर त्याला तासभर त्रास होणार नाही. आम्ही समजतो की तो यशस्वी होत नाही आणि आम्ही प्रशिक्षकांसह कार्य करण्यास सुरवात करतो. आम्ही टास्क पॅरामीटर्स बदलतो.
अनेकदा आजारी व्यक्तीच्या मेंदूमध्ये काय चालले आहे हे आपण समजू शकत नाही. एक निरोगी मेंदू देखील हे शोधू शकत नाही. आम्हाला असे दिसते की सर्व काही ठीक आहे, परंतु घरी जाण्यापूर्वी, त्याने प्रथम टीव्ही स्क्रीनवर आवश्यक असलेल्या गोष्टी निवडल्या पाहिजेत. हे कार्य पूर्ण केल्याने, तो ओळखणे, ओळखणे, न्यूरोसायकोलॉजिस्टने कोणत्या गोष्टींकडे लक्ष दिले पाहिजे या कार्यांचा तो कसा सामना करतो हे आपल्याला समजते, कारण आपण त्याला जीवनात सोडत आहोत आणि त्याला स्वतंत्रपणे नेव्हिगेट करण्यास सक्षम असणे आवश्यक आहे. शेवटी, जर त्याला काही समजले नाही तर तो माघार घेऊ लागतो. प्रथम आक्रमकता आहे - मग तो त्याच्या "शेल" मध्ये लपतो. "मी कुठेही जात नाहीये." - "का?" - "जाणार नाही". आणि आम्ही त्यांना मानसशास्त्रज्ञ आणि मानसोपचारतज्ज्ञांच्या मदतीने प्रोत्साहन देतो. आंघोळ करण्यासाठी, दुकानात जाण्यासाठी, स्वयंपाक करण्यासाठी काय आवश्यक आहे हे समजून घेण्यासाठी आपण त्यांना शिकवले पाहिजे.
- आपल्या कॉम्प्लेक्समध्ये, आभासी वास्तविकतेकडे लक्षणीय लक्ष दिले जाते. पण ते जीवनाची जागा घेणार नाही.
होय, प्रत्येकजण आता खरोखर आभासी वास्तवात आहे. परंतु जर त्याने स्क्रीनवरील पाकीट दाबले तर वास्तविक जीवनात तो ते ओळखणार नाही. कारण त्याच्या पाकिटावर दबाव टाकायला शिकवले होते. म्हणून, आमचे दुसरे कार्य योग्य आयटम निवडणे आहे. त्यांनी ते केले. पण खऱ्या आयुष्यात तो असहाय्य आहे. म्हणून, दार स्क्रीनवर उघडते - आणि तो वास्तविक जीवनात जातो. हे अशा स्टोअरचे अनुकरण आहे जेथे वास्तविक, वास्तविक वस्तू आहेत: दुधाचे एक पुठ्ठा, मटार, ब्रेड, लोणी, चीज. किंवा एक फार्मसी जिथे त्याला औषध खरेदी करणे आवश्यक आहे. किंवा फक्त एक चालणे. तेथील हवामान कसे आहे? मी छत्री घ्यावी की नाही? त्याने या सर्व गोष्टींची तरतूद केली पाहिजे. हे सर्व विविध कार्यांचे एक जटिल आहे, जे एक "स्मार्ट" पुनर्वसन कक्ष आहे. होय, हे एक अपार्टमेंट किंवा स्टोअर नाही, परंतु हा एक बांधकाम संच आहे जो वास्तविक जीवनात आलेल्या अनेक कार्यांचे अनुकरण करतो.
- आणखी काय महत्वाचे आहे?
आवाज. हॉस्पिटल शांत आहे याकडे आम्ही लक्ष देत नाही. रूग्णालयातील व्यक्ती चालण्यावर, कार्ये पूर्ण करण्यावर लक्ष केंद्रित करते. आणि मग तो स्वतःला घरी शोधतो - आणि अचानक माघार घेतो. आम्ही नातेवाईकांशी संवाद साधण्यास सुरवात करतो, शॉर्ट सर्किट केव्हा झाला हे शोधून काढतो आणि तो बाहेर गेला होता. आणि गाड्यांचा आवाज, भुंकणारे कुत्रे, आवाज. तो वळला आणि निघून गेला. कारण असे असूनही आम्ही त्याला आवाजाला प्रतिसाद देण्याचे आणि एकाग्रतेचे प्रशिक्षण दिलेले नाही. म्हणजेच, तो त्याच्या हालचाली करतो, जरी त्याच्या आजूबाजूला आवाज असला तरीही.
आमच्या रुग्णांच्या पडण्यामागची कारणे आम्हाला समजू लागली. गोष्ट अशी आहे की पुनर्वसनाच्या पहिल्या टप्प्यावर आम्ही तुम्हाला तुमचे पाय पाहण्यास शिकवतो. आणि जेव्हा तो बाहेर जातो आणि एखाद्या गोष्टीने विचलित होतो तेव्हा तो त्याचे पाय विसरतो. आणि त्याला पायाखालचा आधार वाटण्याची सवय झाली होती. आणि या "स्मार्ट" हॉलचे कार्य हे आहे: समोर एक विशिष्ट प्रतिमा दिसते आणि येथे तो हळू हळू मार्गाने चालतो आणि त्याच वेळी कार्य पूर्ण करतो. त्याच्या समोरून किती लाल गाड्या गेल्या हे मोजायला हवे. पायाकडे बघून तो विसरला पाहिजे. आणि जेव्हा आपण वास्तविकतेचे सर्व स्तर एकमेकांच्या वर ठेवतो तेव्हा आपल्याला समजते की आपण काय गमावत आहोत.
- कोणते कार्य सर्वात कठीण होते?
सर्वात कठीण कामांपैकी एक म्हणजे एस्केलेटर. आणि विशेषतः एस्केलेटरवरून उतरणे. समजते का?
- समर्थनाचा अभाव?
होय. मार्ग संपला आहे, धरून ठेवण्यासारखे काही नाही. आणि तो पडतो. एस्केलेटरवरून उतरणे ही रुग्णांसाठी सर्वात मोठी समस्या ठरली. आणि मॉस्कोमध्ये, उदाहरणार्थ, एस्केलेटर सर्वत्र आहेत - मेट्रोमध्ये, शॉपिंग सेंटरमध्ये. आणि ते त्यांच्याकडे जाण्यास घाबरत होते. हा प्रश्नही सोडवायला हवा होता. आम्ही विशेषत: सिम्युलेटरचा आधार काढून टाकला जेणेकरून रुग्ण त्याशिवाय राहू शकतील. आणि ते पडले नाहीत. आम्ही त्यांना संतुलन राखायला शिकवतो. हळूहळू ते घाबरणे थांबवतात, जरी सुरुवातीला घाबरले.
- बस किंवा ट्रामच्या प्रवेशद्वाराबद्दल काय?
ते याचा अजिबात विचार करत नाहीत. आणि जेव्हा आम्ही रुग्णांच्या नातेवाईकांना विचारण्यास सुरुवात केली तेव्हा असे दिसून आले की ही संपूर्ण समस्या आहे. जेव्हा त्यांना ट्राम किंवा बसमध्ये जावे लागते तेव्हा ते काठी कुठे ठेवतात? त्याला पॅरेसिस आहे, त्याचा हात चांगला चालत नाही, त्याचा पाय नीट हलत नाही, परंतु तो चालतो आणि सक्रिय असतो. त्याला फार्मसी किंवा स्टोअरमध्ये जाण्याची आवश्यकता आहे. आणि मग तो ट्राम जवळ येतो. कांडी त्याच्या डाव्या हातात आहे. त्यासह तो टर्नस्टाईल पकडतो. काठी पडते. तो हरवला आहे. तिला उचलण्याचा प्रयत्न करत आहे... बस्स. ट्राम निघाली आहे. किंवा ते त्याला उचलतात आणि ट्रामवर उचलतात. पण हे त्याच्यासाठी फारसं सुखावह नाही. पुढच्या वेळी तो ट्रामवर बसणार नाही.
- ही समस्या कशी सोडवायची?
आम्ही त्याला शिकवतो: छडी दुसर्यावर टांगली जाऊ शकते, खराब काम करणारा हात. तुम्ही ते कोट बटणावर टांगू शकता. वेगवेगळे पर्याय आहेत आणि त्यावरही काम करणे आवश्यक आहे. कोणत्याही गोष्टीची लाज बाळगण्याची किंवा घाबरण्याची गरज नाही - सर्वकाही शिकता येते. तुम्ही काठी तुमच्या दुखत असलेल्या हातावर टांगता, तुमच्या निरोगी हाताने स्वतःला वर खेचा, उठून, तुमच्या निरोगी हाताने काठी घ्या - आणि तुमच्या व्यवसायात जा.


- आपण सर्व गोष्टींचा अंदाज लावला आहे किंवा आपण सतत नवीन निराकरण न झालेल्या समस्या शोधत आहात?
कामाच्या दरम्यान, सतत नवीन आणि नवीन समस्या उद्भवतात ज्या सोडवायला आपण शिकले पाहिजे. चला विविध प्रकारचे पृष्ठभाग म्हणूया. निसरडा, खडबडीत. रस्ता निसरडा असल्यामुळे एखादी व्यक्ती पडू शकते. किंवा तेथे फरसबंदी दगड आहे - त्यावर कसे चालायचे? आम्ही त्याला नेव्हिगेट करायला शिकवतो आणि दिलेल्या परिस्थितीत कसे वागायचे ते ठरवतो. लाजू नका, घाबरू नका.
आम्ही चार महिन्यांपूर्वी “स्मार्ट” हॉलच्या उद्घाटनाच्या वेळी होतो. आम्ही पहिल्या रुग्णाशी बोललो, जो खूप सकारात्मक व्यक्ती होता. वेळ निघून गेली. काही निष्कर्ष काढणे शक्य आहे का?
तुम्हाला माहिती आहे, या खोलीतील वर्गानंतर ते सर्व अधिक सकारात्मक होतात. आम्हाला या परिणामामुळे खूप आनंद झाला आहे: याचा अर्थ असा आहे की रुग्णाला समजले की या खोलीत काम करणे म्हणजे सामान्य जीवनाकडे आणखी एक पाऊल. त्यांच्यापैकी अनेकांना आता याची कल्पनाही येत नव्हती. पण घडते. ते फोबिया आणि भीतीवर मात करतात आणि पूर्णपणे जगायला शिकतात. मग असा पेशंट कॉरिडॉरच्या जागेतून बाहेर पडून खऱ्या आयुष्याच्या अवकाशात जातो आणि तो काम करत राहतो याची जाणीव होते. जीवन चांगले होत असल्याची भावना आहे. आणि जीवन संपले आहे असे त्यांना अनेकदा वाटण्याआधी ते फक्त त्यांचे जीवन जगत होते.
- मी ज्या रुग्णाशी बोललो त्याला चार वर्षांपूर्वी पक्षाघाताचा झटका आला होता. हे देखील खूप असामान्य वाटले.
याहूनही विशेष म्हणजे ही चार वर्षे त्यांनी सार्वजनिक वाहतूक केली नाही. तो अंगणात गेला, चालला, पण थांब्याजवळ गेला नाही, कारण तो कुठेतरी कसा जाऊ शकतो हे त्याला समजत नव्हते.
- आणि आता?
आता तो जवळजवळ दररोज प्रवास करतो. आम्ही इतर रुग्णांप्रमाणेच त्याच्याशी संपर्क साधतो. एक व्यक्ती सक्रिय जीवन जगते, स्वतःची काळजी घेते.
हे देखील आश्चर्यकारकपणे महत्त्वाचे वाटते: त्याचे पुनर्वसन पूर्णपणे विनामूल्य झाले. खाजगी दवाखान्यात. आणि फक्त त्यालाच नाही. असे दिसून आले की एक विशिष्ट सरकारी कार्यक्रम आहे ज्याच्या अंतर्गत पक्षाघाताचा झटका आला आहे आणि अपंगत्व आलेले लोक विनामूल्य पुनर्वसन करू शकतात, अगदी खाजगी क्लिनिकच्या भिंतीमध्ये देखील, जे MEDSI आहे.
आम्ही ज्या कार्यक्रमाबद्दल बोलत आहोत तो सध्या फक्त मॉस्कोमध्ये वैध आहे. राजधानीच्या सामाजिक संरक्षण विभागाचा हा कार्यक्रम आहे आणि ही अत्यंत महत्त्वाची गोष्ट आहे. MEDSI मध्ये, या वर्षी एकट्या या कार्यक्रमाच्या चौकटीत सुमारे 300 लोकांचे पुनर्वसन झाले आणि मॉस्कोमध्ये काही हजार लोकांचे पुनर्वसन झाले. हा एक मोठ्या प्रमाणावरचा कार्यक्रम आहे जो विकसित, विस्तारित आणि आश्चर्यकारक परिणाम देत आहे. आम्ही प्रौढांसोबत काम करतो, परंतु मुलांसाठी खूप मोठे कार्यक्रम आहेत. यामध्ये व्यायाम उपकरणे, पुनर्वसन केंद्रे आणि सेनेटोरियमचा समावेश आहे. मॉस्कोमध्ये खरोखरच मोठ्या प्रमाणावर काम केले जात आहे. इतर प्रदेशात असे कोणतेही पद्धतशीर काम अद्याप झालेले नाही. परंतु व्यक्तीसाठी आणि कुटुंबासाठी हा एक मोठा आधार आहे.
- तुमच्या भविष्यातील योजना काय आहेत?
आमचा पुढचा विषय ज्यावर आम्ही सध्या काम करत आहोत तो म्हणजे, सक्तीच्या वैद्यकीय विम्याच्या अंतर्गत मोफत पुनर्वसनाच्या चौकटीत, आम्हाला ते शक्य तितक्या प्रक्रियांनी परिपूर्ण करायचे आहे. मर्यादित दर एखाद्या व्यक्तीला आवश्यक असलेल्या सर्व गोष्टी देऊ शकत नाहीत. आम्ही सिम्युलेटर, संगणक प्रोग्राम आणि आधुनिक डिजिटल तंत्रज्ञानाच्या मदतीने ही समस्या सोडवण्याचा प्रयत्न करत आहोत.
सार्वजनिक-खासगी भागीदारी हा आता अत्यंत महत्त्वाचा विषय आहे. MEDSI आम्हाला या प्रकारच्या यशस्वी उदाहरणाचे उदाहरण दाखवते. तथापि, बहुतेक लोकांना हे माहित नसते की व्यावसायिक क्लिनिकमध्ये विनामूल्य उपचार करणे शक्य आहे.
असे झाल्याने अनेकांना आश्चर्य वाटते.
पण बहुतेकांना माहीतही नाही. तथापि, असे दिसून आले की असे बरेच प्रोग्राम आहेत ज्यामध्ये हे शक्य आहे. MEDSI राज्याला इतर कोणत्या क्षेत्रात सहकार्य करते?
तीव्र कोरोनरी सिंड्रोम, एंडोव्हस्कुलर शस्त्रक्रिया, स्टेंटिंग, ऑन्कोलॉजी आणि केमोथेरपी, जॉइंट रिप्लेसमेंट, काही शस्त्रक्रिया आणि स्त्रीरोगविषयक ऑपरेशन्स असलेले रुग्ण, जे खूप जटिल आणि उच्च तंत्रज्ञानाचे आहेत - आम्ही हे सर्व राज्य कार्यक्रमाच्या चौकटीत आणि खर्चावर करतो. राज्य आपण हे करू शकतो आणि करू शकतो, त्याबद्दल बोला जेणेकरून लोकांना कळेल आणि आमच्याकडे येण्यास घाबरू नये.
- या दिशेने काही अडथळे आणि समस्या आहेत का?
निःसंशयपणे. गंभीर आजारी रूग्णांचे अतिदक्षता विभागात पुनर्वसन करणे हे आपल्या औषधाचे “ब्लॅक होल” आहे. कोणीही अशा रुग्णांना घेऊ इच्छित नाही, कारण ते स्वस्त दर आहे, परंतु खूप कठोर परिश्रम आहे. सतत काळजी आणि अतिशय विशिष्ट प्रक्रिया. एखाद्या व्यक्तीला ऑपरेशनसाठी नेणे सोपे आणि अधिक फायदेशीर आहे. असे कार्य आयोजित करणे हे उत्साही आणि प्रादेशिक नेतृत्व यांच्या एकत्रित प्रयत्नांवर अवलंबून असते. प्रभावी परस्परसंवादाचे उदाहरण म्हणजे क्लिनिकल ब्रेन इन्स्टिट्यूट ऑफ येकातेरिनबर्ग, ज्याचे अध्यक्ष प्राध्यापक ए.ए. बेल्किन, सर्वोच्च उत्साही आणि व्यावसायिक.
- आम्ही क्लिनिकल ब्रेन इन्स्टिट्यूटबद्दल लिहिले.
होय, परंतु अशी काही उदाहरणे आहेत. बहुतेक प्रकरणांमध्ये, मी नमूद केलेल्या कारणांमुळे कोणीही हे करू इच्छित नाही.
त्याच वेळी, हे समजून घेणे महत्त्वाचे आहे की पुनर्वसन म्हणजे केवळ अशा लोकांना मदत करणे नाही जे स्वतःला कठीण जीवन परिस्थितीत सापडतात. तुम्ही त्यांना सामान्य जीवनात परत करा, त्यांना काम करण्याची, घरकाम करण्याची संधी द्या आणि स्वतःवर आणि इतरांवर ओझे होऊ नका.
होय, हे नक्कीच खरे आहे. पुनर्वसनाला आता जगभरात मोठी मागणी आहे कारण त्याचे परिणाम आपण पाहत आहोत. अन्यथा कोणीही याकडे इतके लक्ष दिले नसते. मला ती वेळ चांगली आठवते जेव्हा जटिल न्यूरोसर्जिकल हस्तक्षेप का केले जातात हे आम्हाला फारसे स्पष्ट नव्हते. डॉक्टरांनी एका माणसाचे प्राण वाचवले - आणि त्याला सतत काळजी घेण्याची गरज असलेल्या स्थितीत सोडले. तेव्हा "पुनर्वसन" ही संकल्पना अस्तित्वात नव्हती. आता येथे खरी क्रांती झाली आहे. स्ट्रोक आणि हृदयविकाराच्या झटक्यांनंतर, ऑन्कोलॉजिकल हस्तक्षेप, केमोथेरपी आणि रेडिएशन थेरपी, एकूण सांधे बदलल्यानंतर आम्ही सर्वात गंभीर रूग्णांचे पुनर्वसन करण्यास शिकलो आहोत आणि हे केवळ अशा लोकांची काळजी घेत नाही ज्यांना त्यांच्या नशिबावर सोडले जाऊ शकत नाही. आपण त्यांना समाजाला परत द्यायला शिकलो आहोत.
संवाद साधला नतालिया लेस्कोवा
शिक्षणतज्ज्ञ, प्राध्यापक, वैद्यकीय शास्त्राचे डॉक्टर कॉन्स्टँटिन विक्टोरोविच ल्याडोव्ह हे MEDSI इनपेशंट क्लस्टरचे प्रमुख असतील. यापूर्वी, 2006 पासून, कॉन्स्टँटिन ल्याडोव्ह यांनी रशियन फेडरेशनच्या आरोग्य मंत्रालयाच्या फेडरल स्टेट बजेटरी इन्स्टिट्यूट "उपचार आणि पुनर्वसन केंद्र" चे संचालक म्हणून काम केले.
कॉन्स्टँटिन व्हिक्टोरोविच ल्याडोव्हचा जन्म 1959 मध्ये मॉस्कोमध्ये झाला होता, त्यांनी प्रथम मॉस्को मेडिकल इन्स्टिट्यूटमधून पदवी प्राप्त केली होती, ज्याचे नाव I.M. सेचेनोव्ह. 1997 पासून, त्यांनी मॉस्को सेंट्रल क्लिनिकल बेसिन हॉस्पिटलचे मुख्य चिकित्सक म्हणून काम केले, नंतर संचालक म्हणून, नावाच्या नॅशनल मेडिकल अँड सर्जिकल सेंटरचे कार्यकारी संचालक म्हणून काम केले. एन.आय. पिरोगोव्ह. कॉन्स्टँटिन व्हिक्टोरोविच हे युरोपियन सोसायटी ऑफ कार्डियोलॉजीच्या कार्डियाक रिहॅबिलिटेशनवरील कार्य गटाचे सदस्य आहेत आणि 300 हून अधिक वैज्ञानिक लेख आणि 12 मोनोग्राफचे लेखक “बुलेटिन ऑफ रिस्टोरेटिव्ह मेडिसिन” जर्नलच्या संपादकीय मंडळाचे सदस्य आहेत. स्ट्रोक आणि मायोकार्डियल इन्फ्रक्शन नंतर मस्क्यूकोस्केलेटल सिस्टमला नुकसान आणि दुखापती असलेल्या रूग्णांच्या पुनर्वसनानंतरच्या रूग्णांच्या पुनर्वसनात शिक्षणतज्ज्ञ के.व्ही. ल्याडोव्ह हे प्रमुख तज्ञ आहेत. पुनर्वसनात नवीन आधुनिक तंत्रज्ञानाचा परिचय करून देणार्या अग्रगण्यांपैकी एक मानले जाते.
MEDSI मध्ये, Konstantin Lyadov MEDSI Inpatient Cluster प्रकल्प विकसित करेल, ज्यामध्ये Otradnoye मधील क्लिनिकल हॉस्पिटल, Otradnoye Sanatorium, Shchelkovo मधील क्लिनिक, Stupino मधील क्लिनिक, Krasnogorsk मधील क्लिनिक, Otradnoye मधील क्लिनिक, Mitino मधील क्लिनिक यांचा समावेश असेल. , आणि रुग्णवाहिका सेवा. मदत, पॉलीक्लिनिक ऑन सोल्यंका. MEDSI आंतररुग्ण क्लस्टर प्रकल्पाच्या यशस्वी अंमलबजावणीमुळे कंपनीला बाह्यरुग्ण, आंतररुग्ण आणि पुनर्वसन सेवांच्या तरतुदीसाठी बाजारात आपले स्थान मजबूत करता येईल.
कॉन्स्टँटिन ल्याडोव्ह यांच्यासमवेत, औषधाच्या विविध क्षेत्रातील तज्ञांची एक मजबूत टीम MEDSI मध्ये आली, ज्यात प्राध्यापक, डॉक्टर ऑफ मेडिकल सायन्सेस तात्याना व्लादिमिरोवना शापोवालेन्को, ओट्राडनोये येथील MEDSI क्लिनिकल हॉस्पिटलचे मुख्य चिकित्सक, ज्यांनी पूर्वी वैद्यकीय उपसंचालक पद भूषवले होते. फेडरल राज्य अर्थसंकल्पीय संस्थेचे कार्य "उपचार आणि पुनर्वसन केंद्र" » रशियन फेडरेशनचे आरोग्य मंत्रालय. तात्याना शापोवालेन्को पुनर्संचयित औषध आणि वैद्यकीय पुनर्वसन या मुद्द्यांवर देशी आणि परदेशी वैद्यकीय प्रकाशनांमध्ये असंख्य प्रकाशनांचे लेखक आहेत आणि रॉसिया टीव्ही चॅनेलवरील "गिव युवरसेल्फ लाइफ" या टेलिव्हिजन कार्यक्रमांच्या मालिकेचे प्रस्तुतकर्ता आणि मुख्य चिकित्सक म्हणून देखील ओळखले जातात. , निरोगी जीवनशैलीसाठी समर्पित.
मेडसी ग्रुप ऑफ कंपनीज JSC चे वैद्यकीय संचालक पावेल बोगोमोलोव्ह म्हणाले, "MEDSI टीममध्ये या स्तरावरील तज्ञांचे आगमन आम्हाला कंपनीची क्षमता वाढवण्यास, वैद्यकीय सेवेचे सर्व टप्पे एकत्र करण्यास आणि वैद्यकीय पुनर्वसनाची दिशा मजबूत करण्यास अनुमती देईल." वैद्यकीय विज्ञान च्या.

