लायडोव एक डॉक्टर हैं. शिक्षाविद् के.वी.
जैसा कि वेडेमेकम को पता चला, शिक्षाविद् कॉन्स्टेंटिन ल्याडोव अपना खुद का मेडिकल प्रोजेक्ट शुरू करने के लिए मेडसी ग्रुप ऑफ कंपनीज छोड़ रहे हैं। उनका इरादा "ल्याडोव क्लीनिक" नामक एक पुनर्वास केंद्र के साथ एक अस्पताल का आयोजन करने का है। परियोजना के निवेशक फार्मस्टैंडर्ड के मुख्य मालिक विक्टर खारिटोनिन होंगे।
जैसा कि कॉन्स्टेंटिन ल्याडोव ने वेडेमेकम को बताया, हम मॉस्को में एक अस्पताल और एक पुनर्वास केंद्र के साथ एक बहु-विषयक क्लिनिक बनाने के बारे में बात कर रहे हैं। “परियोजना का व्यवसाय मॉडल अनिवार्य चिकित्सा बीमा प्रणाली में काम करने की बारीकियों को ध्यान में रखता है। मैं ईमानदारी से मानता हूं कि भुगतान सेवाओं को छोड़कर, राज्य गारंटी कार्यक्रम के ढांचे के भीतर प्रभावी ढंग से चिकित्सा देखभाल प्रदान करना संभव और आवश्यक है, ”उन्होंने समझाया।
ल्याडोव क्लिनिक के लिए जगह का चयन पहले ही किया जा चुका है। भविष्य के चिकित्सा केंद्र का क्षेत्रफल 14 हजार वर्ग मीटर होगा। एम. ल्याडोव ने परियोजना में निवेश की मात्रा का नाम बताने से इनकार कर दिया।
वह वर्तमान में इनपेशेंट पुनर्वास के लिए नई प्रौद्योगिकियों के लिए पेटेंट प्राप्त कर रहा है: "मुझे उम्मीद है कि हम मौजूदा अनिवार्य चिकित्सा बीमा दरों के भीतर पूर्ण पुनर्वास का आयोजन करने में सक्षम होंगे।" क्षेत्रीय भागीदारों को प्रौद्योगिकियों के उपयोग के अधिकारों की बिक्री के माध्यम से परियोजना के इस हिस्से को बढ़ाने की योजना बनाई गई है।
इससे पहले, कॉन्स्टेंटिन ल्याडोव ने टेलीमेडिसिन कनेक्शन के माध्यम से एक डॉक्टर की देखरेख में घर पर रोगियों के दूरस्थ पुनर्वास के लिए एक प्रणाली प्रस्तुत की थी। वेडेमेकम के अनुसार, इस परियोजना का पहले से ही पायलट क्षेत्रों में परीक्षण किया जा रहा है।
फरवरी 2017 से, कॉन्स्टेंटिन ल्याडोव ने मेडसी ग्रुप में ओट्राडनो बिजनेस यूनिट का नेतृत्व किया है, जिसमें एक बहु-विषयक अस्पताल और मॉस्को और मॉस्को क्षेत्र में कई क्लीनिक शामिल हैं। वह किसी नए प्रोजेक्ट के लॉन्च होने तक कुछ समय तक समूह के काम में हिस्सा लेते रहेंगे।
“मेडसी ग्रुप का प्रबंधन इस काम के लिए कॉन्स्टेंटिन विक्टरोविच को धन्यवाद देता है। रिकॉर्ड समय में, उनकी भागीदारी के कारण, पायटनित्सकोय राजमार्ग पर क्लिनिकल अस्पताल नेटवर्क की अग्रणी संपत्तियों में से एक बन गया। कॉन्स्टेंटिन विक्टरोविच ने विशेषज्ञों की एक अनूठी टीम इकट्ठी की है जो समूह में काम करना जारी रखेगी। मेडसी ने समूह के प्रमुख प्रबंधकों में से एक के प्रस्थान पर टिप्पणी करते हुए कहा, हम इसे अपना क्लिनिक बनाने के लिए एक तार्किक और सुसंगत कदम मानते हैं।
"मेरा मानना है कि परियोजना में संभावनाएं हैं - कॉन्स्टेंटिन ल्याडोव के पास सरकारी और वाणिज्यिक सेवाओं की बिक्री के संयोजन में व्यापक अनुभव है। क्लिनिक को एक सस्ते अस्पताल के रूप में स्थापित करके, ऑपरेशन और पुनर्वास देखभाल के बुनियादी सेट दोनों के लिए कोटा प्राप्त करना और अतिरिक्त चिकित्सा सेवाओं की बिक्री पर पैसा कमाना संभव है, ”डीएमजी के प्रबंध भागीदार व्लादिमीर गेरास्किन कहते हैं।
कॉन्स्टेंटिन ल्याडोव द्वारा नियंत्रित दो नई कंपनियों के बारे में जानकारी 15 जून को यूनिफाइड स्टेट रजिस्टर ऑफ़ लीगल एंटिटीज़ में दिखाई दी। ये एलएलसी "मल्टीडिसिप्लिनरी मेडिकल सेंटर "ल्याडोव क्लीनिक" और एलएलसी "मॉस्को सेंटर फॉर रिस्टोरेटिव ट्रीटमेंट" हैं। ल्याडोव उनमें से 10% का मालिक है, और एमआईजी एलएलसी प्रत्येक 90% का मालिक है। इस कंपनी का 70% स्वामित्व विक्टर खारिटोनिन के पास है।
उसी समय, एमआईजी एलएलसी ने कई और कंपनियां पंजीकृत कीं - "इनोवेशन क्लिनिक", "न्यूक्लियर मेडिकल टेक्नोलॉजीज", "हाई टेक्नोलॉजीज", "क्लिनिक ग्रुप"। आईपीटी समूह, जो विक्टर खारिटोनिन की चिकित्सा परियोजनाओं का प्रबंधन करता है, ने नई कानूनी संस्थाओं की नियुक्ति का खुलासा नहीं किया।
ई. क्रुकोवा:
नमस्ते, मैं मीडिया डॉक्टर हूं, "ऑनलाइन रिसेप्शन", मैं ऑन एयर हूं, एकातेरिना क्रुकोवा। आज हमारा पुनर्वास विशेषज्ञ दिवस है, जिसके संबंध में हम कोन्स्टेंटिन ल्याडोव, सर्जन, ऑन्कोलॉजिस्ट, डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर, रूसी विज्ञान अकादमी के शिक्षाविद के साथ एकत्र हुए हैं। नमस्ते।
के. ल्याडोव:
नमस्ते।
ई. क्रुकोवा:
कॉन्स्टेंटिन विक्टरोविच, आइए जानें कि पुनर्वास डॉक्टर कौन है और हमें चिकित्सा पुनर्वास की आवश्यकता क्यों है?
के. ल्याडोव:
आप सबसे कठिन प्रश्न से शुरुआत करें। विशेषता का नाम अक्सर बदलता रहा। और एक पुनर्वास डॉक्टर शायद वह व्यक्ति होता है जो यह सुनिश्चित करने के लिए जिम्मेदार होता है कि हमारा मरीज, सर्जरी के बाद, उपचार के बाद, कुछ समस्याओं के बाद, जिनके साथ वह अस्पताल में था या जिनके साथ वह बाह्य रोगी डॉक्टर के पास आया था, अंततः सामान्य जीवन में वापस आ जाए। जितना संभव।
आदर्श पुनर्वास चिकित्सक एक सामान्य विशेषज्ञ होता है जो समझता है कि संपूर्ण शरीर के कार्यों को कैसे बहाल किया जाए। चूँकि व्यक्ति अक्सर एक विशिष्ट समस्या लेकर आता है, इसलिए इस समस्या का समाधान कर दिया जाता है। लेकिन इस समस्या को हल करते समय, अन्य समस्याएं उत्पन्न हो जाती हैं, क्योंकि ऑपरेशन से कुछ जटिलताएँ पैदा होती हैं। इलाज जटिल है, कठिन है, कीमोथेरेपी से शरीर पर दुष्प्रभाव भी होते हैं। और पुनर्वासकर्ता को उपचार के हानिकारक प्रभावों को कम करना चाहिए और शरीर की पुनर्प्राप्ति प्रक्रिया को अनुकूलित करना चाहिए।
आदर्श पुनर्वास डॉक्टर एक सामान्य विशेषज्ञ होता है जो समझता है कि पूरे शरीर के कार्यों को कैसे बहाल किया जाए
ई. क्रुकोवा:
क्या मैं सही ढंग से समझता हूं कि एक पुनर्वास डॉक्टर प्रत्येक ऑपरेशन के बाद प्रत्येक मरीज के पास नहीं जा सकता और यह नहीं पूछ सकता कि वह कैसा कर रहा है? यानी हम जिस संस्था, जिस क्लिनिक की बात कर रहे हैं, उसके प्रबंधन के स्तर पर ही पुनर्वास का मसला सुलझाया जाता है?
के. ल्याडोव:
बल्कि, एक डॉक्टर, विशेषज्ञ (न्यूरोलॉजिस्ट, ऑन्कोलॉजिस्ट, स्त्री रोग विशेषज्ञ) के विचार को बदलने के स्तर पर कि पुनर्वास क्या है। जब हम सहकर्मियों से मिलते हैं, व्याख्यान देते हैं, तो हम पूछते हैं कि इन उपचार विधियों को कौन निर्धारित करता है, ये गैर-दवा और कभी-कभी औषधीय विधियां हैं। हम आपको एक भौतिक चिकित्सा चिकित्सक या पुनर्वास विशेषज्ञ के पास भेजेंगे। और हम यह समझाने का प्रयास करते हैं कि उपचार के लिए उपस्थित चिकित्सक जिम्मेदार है। इसलिए, एक स्त्री रोग विशेषज्ञ, मूत्र रोग विशेषज्ञ, ऑन्कोलॉजिस्ट, न्यूरोलॉजिस्ट को रोगी को ठीक करने के लिए अब मौजूद तरीकों और संभावनाओं की सूची को यथासंभव जानना चाहिए।
गहन देखभाल इकाई में भौतिक चिकित्सा की आवश्यकता क्यों है? आप कुछ अजीब उपकरण लेकर आते हैं और उन्हें मरीज के पेट पर घुमाते हैं, लेकिन हमने उसके फेफड़ों या उसके पैरों का ऑपरेशन किया। हम कहते हैं कि जब रोगी लेटता है तो उसकी आंतें ठीक से काम नहीं करतीं। और जब आंतें सूज जाती हैं, तो फेफड़े सिकुड़ जाते हैं और डायाफ्राम ऊपर उठ जाता है। तो उसे कन्जेस्टिव निमोनिया होगा। यदि हम यह सुनिश्चित कर लें कि आंतें अच्छे से काम करें तो फेफड़े सिकुड़ेंगे नहीं।
और अक्सर सक्षम विशेषज्ञों को भी यह समझाना पड़ता है कि मानव शरीर एक बहुत ही जटिल परस्पर जुड़ा तंत्र है। और हम उन समस्याओं को हल करने के लिए पूरी तरह से, अप्रत्याशित प्रतीत होने वाले क्षणों को प्रभावित कर सकते हैं जिन्हें हम सीधे तौर पर हल करने का असफल प्रयास कर रहे हैं। एक पुनर्वास डॉक्टर एक एकीकृत विशेषज्ञ होता है जो किसी समस्या को विभिन्न कोणों से देख सकता है और विभिन्न तरीकों का उपयोग करके समाधान पेश कर सकता है।
पुनर्वास का पारंपरिक विचार व्यायाम चिकित्सा और फिजियोथेरेपी है। मुख्य भाग विभिन्न प्रकार के प्रशिक्षण, सिमुलेटर, तंत्र हैं, यह वह सब कुछ है जो चिकित्सा से संबंधित नहीं है। हालाँकि, हम रोगी को आगे के उपचार के लिए तैयार करने के लिए सक्रिय रूप से दवाओं का उपयोग भी करते हैं। और यह किसी व्यक्ति के प्रति बिल्कुल अलग दृष्टिकोण है। यानी पुनर्वास किसी भी समय शुरू हो सकता है और इसे पूरा करना बहुत मुश्किल है। क्योंकि जब हम फिटनेस सेंटर जाते हैं तो हम कह सकते हैं कि हम रिहैबिलिटेशन कर रहे हैं। जब हम एक ऐसे बच्चे को लाते हैं जो अपनी पढ़ाई पर ध्यान केंद्रित नहीं कर सकता है, और हमारे मनोवैज्ञानिक उसके साथ काम करते हैं ताकि उसे ध्यान केंद्रित करना सिखाया जा सके और ध्यान से बिखरा हुआ न हो (ध्यान अब एक बहुत आम समस्या है), पुनर्वास तकनीकों, विद्युत उत्तेजना, बायोफीडबैक का उपयोग करके, सभी प्रकार के तरीकों का उपयोग करके एक निश्चित सुधार, यह भी पुनर्वास है, हालांकि यह एक स्वस्थ बच्चा है, सामान्य तौर पर, वह किसी भी चीज से बीमार नहीं है। और जब हम जिम जाते हैं तो बीमार भी नहीं पड़ते। लेकिन हम खुद को अंतहीन रूप से सुधार सकते हैं। और इसी तरह पुनर्वास भी होता है। यह किसी भी समय शुरू हो सकता है: सर्जरी से पहले, इलाज के दौरान, चोट लगने के बाद। और इसे खत्म करना बहुत मुश्किल है, क्योंकि एक व्यक्ति हमेशा कुछ आदर्श हासिल करना चाहता है और ऑपरेशन से पहले उससे भी बेहतर बनना चाहता है। इसलिए, यहां प्रश्न सरल नहीं है, और उत्तर काफी अस्पष्ट हो सकता है, लेकिन, फिर भी, एक पुनर्वास विशेषज्ञ वह व्यक्ति होता है जो रोगी को उसकी व्यक्तिगत बीमारियों को अलग किए बिना समग्र रूप से देखता है।
पुनर्वास किसी भी समय शुरू हो सकता है: सर्जरी से पहले, उपचार के दौरान, चोट लगने के बाद। और इसे खत्म करना बहुत मुश्किल है, क्योंकि एक व्यक्ति हमेशा किसी न किसी आदर्श को हासिल करना चाहता है और ऑपरेशन से पहले उससे भी बेहतर बनना चाहता है।
ई. क्रुकोवा:
मुझे ऐसा लगता है कि जब कोई व्यक्ति खुद को ऐसी स्थिति में पाता है जहां उसे ऑपरेशन की आवश्यकता होती है, तो पूरी चिकित्सा टीम और कर्मियों का कार्य ऑपरेशन के बाद उसके जीवन को यथासंभव आसान बनाना, पुनर्वास के बाद की अवधि को छोटा करना और किसी भी इससे जुड़ी परेशानियां, और सभी जोखिमों को पहले से ही ध्यान में रखना होगा।
के. ल्याडोव:
हम अक्सर इस बात पर ध्यान देते हैं कि यह काम ऑपरेशन से पहले ही शुरू हो जाता है। इसकी शुरुआत तब होती है जब हम किसी मरीज को देखते हैं और यह समझने की कोशिश करते हैं कि जिस समस्या के साथ वह आया है, उसके अलावा उसके पास और क्या है, हमें उसकी हृदय प्रणाली, श्वसन प्रणाली और मनोवैज्ञानिक विशेषताओं को सर्जरी के लिए कैसे तैयार करना चाहिए। क्योंकि कभी-कभी इंसान सामान्य से ज्यादा डर जाता है और इसके दुखद परिणाम भी सामने आते हैं। जिस दिन मरीज अस्पताल में भर्ती हो उसी दिन ऑपरेशन करना बेहतर होता है, इससे कोई डर नहीं रहता, अनावश्यक अस्पताल में भर्ती नहीं रहना पड़ता। हमारे सहकर्मियों को समझाना बहुत मुश्किल है, लेकिन हमारे अधिकाधिक क्लीनिक इस निष्कर्ष पर पहुंच रहे हैं कि मरीज को तैयार रहना चाहिए, सुबह आना चाहिए और उसी दिन सर्जरी करनी चाहिए। सर्जन को यह समझाना बहुत मुश्किल है कि मरीज को एनेस्थीसिया से ठीक होते ही उठाया जाना चाहिए और चलने दिया जाना चाहिए। क्योंकि तंत्र का एक पूरा परिसर यहां सक्रिय है: प्रोप्रियोसेप्शन का तंत्र और श्वसन विश्लेषक के सक्रियण का तंत्र दोनों। हम सीधे चलने के आदी हैं, हमें लेटना नहीं चाहिए। और अगर कोई व्यक्ति एक अतिरिक्त दिन भी बिस्तर पर पड़ा रहे तो उसे ठीक करना और भी मुश्किल हो जाता है। हमारे सहकर्मियों को यह समझाना मुश्किल है कि जैसे ही कोई व्यक्ति होश में आता है, भौतिक चिकित्सा प्रशिक्षक गहन चिकित्सा इकाई में उसके पास आते हैं, उसे उठाते हैं और बिस्तर के चारों ओर उसके साथ चलते हैं।
हम सीधे चलने के आदी हैं, हमें लेटना नहीं चाहिए। और अगर कोई व्यक्ति एक अतिरिक्त दिन भी बिस्तर पर पड़ा रहे तो उसे ठीक करना और भी मुश्किल हो जाता है
ई. क्रुकोवा:
क्या आपने अब वास्तविक जीवन, वैज्ञानिक रूप से आधारित अनुशंसाओं का वर्णन किया है?
के. ल्याडोव:
वास्तव में विद्यमान, वैज्ञानिक रूप से आधारित पद्धति, और उनका वर्णन हमारे मोनोग्राफ में किया गया है, और यह पहले ही रूस में प्रकाशित हो चुका है और कई बार चर्चा की जा चुकी है। लेकिन हमें अभी भी लोगों को यह विश्वास दिलाना है कि यह सही और सुरक्षित है, क्योंकि डर न केवल मरीजों में मौजूद है, बल्कि डॉक्टरों में भी डर मौजूद है और कुछ आदतें भी हैं।
ई. क्रुकोवा:
हमें इन युक्तियों के बारे में और बताएं। आपने कहा था कि अस्पताल में भर्ती होने के पहले दिन आपको जल्दी उठना होगा।
के. ल्याडोव:
आप शायद उस स्थिति से परिचित हैं जब आपसे कहा जाता है कि ऑपरेशन से पहले आपको खाने या पीने की ज़रूरत नहीं है, और अधिमानतः शाम को। और पूरी दुनिया में ये माना जाता है कि ये ग़लत है. और ऑपरेशन से 2 घंटे पहले, आपको निश्चित रूप से एक गिलास, 200 ग्राम, कम से कम, कभी-कभी थोड़ा अधिक, अपने वजन के आधार पर, एक उच्च ऊर्जा पेय पीना चाहिए, या तो विशेष या सिर्फ मीठी चाय। क्योंकि तब मस्तिष्क एनेस्थीसिया को अधिक आसानी से सहन कर लेता है। और एनेस्थेसियोलॉजिस्ट कहते हैं: "कैसे पियें, उसे उल्टी हो जाएगी।" खाली पेट हमारे पेट में हमेशा डेढ़ लीटर तरल पदार्थ होता है, और क्योंकि हमने 200 ग्राम मीठा तरल, ऊर्जा तरल पदार्थ पी लिया था, इसलिए यह अधिक नहीं था। लेकिन यह हमारे मस्तिष्क के लिए बहुत आसान है, और यह हमारी आंतों के लिए बहुत आसान है, क्योंकि जब इसे पोषण नहीं मिलता है तो आंतों को यह पसंद नहीं होता है, यह ख़राब होने लगता है, बैक्टीरिया वहां काम करते हैं और हमें वही समस्याएं होती हैं जो मुझे पहले से हैं के बारे में बात की थी। हमें कड़े डायाफ्राम और फेफड़ों की समस्याएं होती हैं। यदि यह एक बुजुर्ग व्यक्ति है, और यदि वह धूम्रपान करता है, यदि उसके लिए सांस लेना पहले से ही मुश्किल था, तो अब हमने इसे और भी बदतर बना दिया है। जिस वजह से? क्योंकि हम अब भी कहते हैं कि सर्जरी वाले दिन आपको किसी भी हालत में खाना-पीना नहीं चाहिए। नहीं, 2 घंटे में 200 ग्राम पियें तो बेहतर रहेगा।
उनका कहना है कि सर्जरी से पहले आपको कुछ खाने-पीने की जरूरत नहीं है। और पूरी दुनिया में ये माना जाता है कि ये ग़लत है. और ऑपरेशन से 2 घंटे पहले आपको एक गिलास हाई-एनर्जी ड्रिंक या मीठी चाय जरूर पीनी चाहिए, क्योंकि तब मस्तिष्क एनेस्थीसिया को बहुत आसानी से सहन कर लेता है।
ई. क्रुकोवा:
एनीमा के साथ भी यही बात है, अब वे मना करने की कोशिश कर रहे हैं।
के. ल्याडोव:
हम ऐसा नहीं करते, और आप जानते हैं, कोई समस्या नहीं होती।
ई. क्रुकोवा:
ये सब पूर्वाग्रह हैं या इनका कोई आधार था, आंतों और निकटवर्ती अंगों की किसी प्रकार की सफाई, उपवास आदि।
के. ल्याडोव:
आप जानते हैं, इस प्रश्न का उत्तर देना बहुत कठिन है, शायद ऐसा था। जब यह अनिवार्य था तब हमने अध्ययन किया, लेकिन एनेस्थीसिया के लिए नई दवाएं सामने आईं, मरीज को एनेस्थीसिया से जल्दी बाहर लाने के नए अवसर आए। क्योंकि अब हम मरीज को कुछ ही सेकंड में एनेस्थीसिया से बाहर ला सकते हैं, यह खत्म हो जाता है और हम मरीज से संवाद कर उसे सक्रिय कर सकते हैं। संभवतः, लगभग 50 साल पहले यह वास्तव में असंभव था; यदि कोई व्यक्ति 3-4 घंटों में एनेस्थीसिया से बाहर आ जाता, तो यह सोचना भी संभव नहीं था कि वह इतनी जल्दी सक्रिय हो सकता है। यहां सब कुछ आपस में जुड़ा हुआ है: चिकित्सा प्रौद्योगिकियों का प्रचार, और पद्धतिगत दृष्टिकोण में बदलाव, एक मरीज को कैसे तैयार किया जाए, उसका ऑपरेशन कैसे किया जाए, उसके साथ क्या किया जाए।
यदि हम ऑन्कोलॉजी की ओर बढ़ते हैं, तो यह पूरी तरह से अलग ऑन्कोलॉजी है। यदि हम न्यूरोलॉजी, रिकवरी की ओर बढ़ते हैं, तो बिल्कुल आश्चर्यजनक परिवर्तन हुए हैं, और 10 साल पहले, जब हम रोगियों को ठीक कर रहे थे, हम अब जो उपयोग करते हैं उसका 30% भी उपयोग नहीं कर रहे थे। ये उपकरण अस्तित्व में ही नहीं थे, ये प्रौद्योगिकियाँ अस्तित्व में ही नहीं थीं। वे प्रकट हुए, और अन्य परिणाम सामने आये।
ई. क्रुकोवा:
जैसा कि मैं इसे समझता हूं, हमने फास्ट ट्रैक का थोड़ा वर्णन करना शुरू किया।
के. ल्याडोव:
हाँ, यह सर्जरी के करीब है।
ई. क्रुकोवा:
यह क्या है? किसके लिए उपायों का एक सेट?
के. ल्याडोव:
यह किसी भी ऑपरेशन से आघात को कम करने के उद्देश्य से उपायों का एक सेट है: स्त्री रोग संबंधी, ऑन्कोलॉजिकल, आघात संबंधी, कोई भी। अस्पताल में पहले से ही रोगी प्रबंधन के लिए तैयारी और विशेष दृष्टिकोण। मैंने पहले ही कहा है: सर्जरी के दिन अस्पताल में भर्ती होना, कोई उपवास नहीं, कोई एनीमा नहीं, रोगी की त्वरित सक्रियता, दवा प्रबंधन के लिए सिफारिशों की एक पूरी श्रृंखला। और हमारा काम यह सुनिश्चित करना है कि ऑपरेशन के बाद शाम को मरीज अपने पैरों पर बुफे में जा सके और नाश्ता कर सके। यह फास्ट ट्रैक का आदर्श है.
हमारा काम यह सुनिश्चित करना है कि मरीज सर्जरी के बाद शाम को बुफे में जा सके और अपने पैरों पर नाश्ता कर सके।
ई. क्रुकोवा:
ऑन्कोलॉजिकल रोगों, कीमोथेरेपी और पिछले ऑपरेशनों के संबंध में। आप कहते हैं कि यहां बहुत विशेष उपाय और पुनर्वास कार्य हैं।
के. ल्याडोव:
सौभाग्य से, ऑन्कोलॉजी बदल गई है। जैसे-जैसे अन्य ऑपरेशन सामने आने लगे, पुनर्वास चिकित्सक के रूप में हमारे लिए यह बहुत आसान हो गया। हम मरीजों से हर समय कहते हैं कि उन्हें इलाज से नहीं डरना चाहिए, उन्हें सर्जरी से नहीं डरना चाहिए, उन्हें डॉक्टर के पास जाने से नहीं डरना चाहिए क्योंकि वे अलग हो गए हैं। स्तन कैंसर के लिए विकृत ऑपरेशन ख़त्म हो गए हैं, थायरॉयड ग्रंथि के लिए बड़े चीरे ख़त्म हो गए हैं, अब हम इसे बगल के माध्यम से करते हैं। इसलिए, कोई कटौती नहीं रह गई है. चीरे लगने के डर से महिलाएं डॉक्टर के पास नहीं जाती हैं और वे अपनी थायरॉइड बीमारियों को उस स्तर तक ले जाती हैं जब उनसे निपटने के लिए बहुत देर हो चुकी होती है।
सबसे पहले परिवर्तन ऑपरेटिंग प्रौद्योगिकियाँ और एनेस्थीसिया प्रौद्योगिकियाँ थीं। लेकिन कैंसर के इलाज की प्रक्रिया स्वयं लंबी, अधिक प्रभावी, लेकिन, दुर्भाग्य से, रोगी के लिए अधिक दर्दनाक हो गई है। आधुनिक ऑन्कोलॉजी की सफलताओं को सर्जनों सहित सभी ने पहचाना है, ये कीमोथेरेपी और विकिरण चिकित्सा की सफलताएं हैं। नई लक्षित दवाएं उभर रही हैं जो किसी विशिष्ट रोगी के विशिष्ट ट्यूमर पर सीधे कार्य करती हैं। लेकिन ये शरीर के लिए काफी जहरीले होते हैं।
पहले, जब हम कैंसर रोगियों के पुनर्वास के बारे में बात करते थे, तो यह स्तन हटाने के बाद एडिमा के खिलाफ लड़ाई और प्रमुख आंतों के ऑपरेशन के दौरान रंध्र की देखभाल के बारे में था। और अब हम किसी और के पास जाते हैं, हम कहते हैं कि हमें यह सुनिश्चित करने की ज़रूरत है कि मरीज कीमोथेरेपी सहन कर सके। ऑपरेशन पहले से ही कम दर्दनाक हो गया है. लेकिन छह कोर्स पहले, छह कोर्स बाद में, और अगर ये नहीं किया तो कोई असर नहीं होगा, हम दवा की ये खुराक नहीं दे पाएंगे, जो मानव शरीर में कैंसर कोशिकाओं को मार देगी। और यह वह जगह है जहां हम तब आते हैं जब हम मूड को बहाल करने, मतली, अवसाद और न्यूरोपैथी से लड़ने में लगे होते हैं। यह शब्द व्यापक दर्शकों के लिए बहुत समझ में नहीं आ सकता है, लेकिन, दुर्भाग्य से, यह एक लगातार परिणाम है, जब संवेदनशीलता खो जाती है तो कीमोथेरेपी की जटिलताओं का प्रकटीकरण होता है। और कुछ भी नहीं होता है, लेकिन व्यक्ति अपनी उंगलियों को महसूस नहीं करता है, वह एक कप या टूथब्रश भी नहीं उठा सकता है। पैरों में संवेदना खोना। सब कुछ ठीक है, लेकिन व्यक्ति उठ नहीं पाता क्योंकि उसे अपने नीचे कुछ भी महसूस नहीं होता।
और जब हमने इन न्यूरोपैथी से निपटने के लिए उपायों का एक सेट विकसित करना शुरू किया, तो शायद पांच या छह साल पहले यह स्पष्ट हो गया कि यह एक ऐसी समस्या है जिसका हमें अधिक से अधिक बार सामना करना पड़ेगा। अब हम उपायों के एक सेट पर पहुंच गए हैं क्योंकि हमने तंत्र का पता लगाना शुरू कर दिया है। एक हाइपोक्सिक तंत्र, एक विषाक्त तंत्र, एक पोषण संबंधी विकार, एक चयापचय तंत्र है। यहां तक कि जब हम नसों को पोषण देने के लिए दवाएं इंजेक्ट करते हैं, तो हम मांसपेशियों को गर्म करके, ऊतकों को गर्म करके उन्हें इंजेक्ट करते हैं, या हमने ऐसा नहीं किया, और दवा बिंदु तक नहीं पहुंची, और हमें अच्छा नहीं मिला। प्रभाव।
प्रक्रियाओं का क्रम बहुत महत्वपूर्ण है: कभी फिजियोथेरेपी, कभी भौतिक चिकित्सा, कभी साँस लेना और साँस लेने के व्यायाम। क्योंकि वे हमसे पूछते हैं: क्यों? हम समझाते हैं: आपके पास पर्याप्त ऑक्सीजन नहीं है, और इन परिणामों से लड़ने के लिए, हमें हाइपोक्सिया, हाइपोक्सिक तनाव से लड़ना होगा। यह पूरा परिसर है, जो वास्तव में, पुनर्वास डॉक्टर द्वारा तय किया जाता है, जो हमें कीमोथेरेपी पाठ्यक्रमों के बीच 3-4 दिनों में एक व्यक्ति को ठीक करने और उसे कीमोथेरेपी जारी रखने की अनुमति देता है।
ई. क्रुकोवा:
पुनर्वास चिकित्सक के साथ ऐसा संचार स्थापित करने के लिए हमारे लिए सबसे अच्छी जगह कौन सी है? क्या कोई व्यक्ति अकेले आ सकता है या अस्पताल या सेनेटोरियम में रहना बेहतर है? आपके अनुसार कौन सा अधिक प्रभावी है?
के. ल्याडोव:
यदि ये गंभीर जटिलताएँ हैं, तो ये विशेष केंद्र हैं। और पुनर्वास हृदय शल्य चिकित्सा के समान ही चिकित्सा की तकनीकी शाखा है। यदि समस्याएँ गंभीर हैं, तो ऐसे विशेष केंद्र की तलाश करना बेहतर है जो इन विशिष्ट समस्याओं से निपटता हो। यह सिर्फ इतना है कि जो लोग किसी प्रकार की पीठ की समस्याओं से उबरने में लगे हुए हैं, वे अपने सिर का बहुत अच्छे से इलाज नहीं करते हैं और ऑन्कोलॉजी का बिल्कुल भी ध्यान नहीं रखते हैं। अर्थात्, यह या तो एक बड़ा बहु-विषयक पुनर्वास केंद्र है जिसमें इन क्षेत्रों के विशेषज्ञ हैं, या वे किसी तरह अपने डॉक्टरों को समझाने की कोशिश कर रहे हैं कि उन्हें भी किताबें पढ़ने, व्याख्यान सुनने और किसी तरह मदद करने की ज़रूरत है। यह सरल नहीं है.
पुनर्वास हृदय शल्य चिकित्सा के समान ही चिकित्सा की तकनीकी शाखा है
ई. क्रुकोवा:
लेकिन साथ ही, पुनर्वास का सर्वोच्च लक्ष्य रोगी के लिए स्वतंत्रता प्राप्त करना है।
के. ल्याडोव:
जीवन की अधिकतम गुणवत्ता प्राप्त करें। ताकि वह समाज में यथासंभव सहज और आरामदायक महसूस करे। ताकि यह अस्तित्व में रह सके और स्वतंत्र रूप से कार्य कर सके। और अगर समस्याएँ बनी भी रहती हैं तो यह उसके लिए कोई मनोवैज्ञानिक समस्या नहीं होनी चाहिए। क्योंकि ऐसी स्थितियां हैं: एक नया जोड़ स्थापित किया गया है, लेकिन यह अभी भी संबंधित नहीं है। आप इस तथ्य पर टिके नहीं रह सकते कि मैं वैसा ही बनना चाहता हूं जैसा मैं 20 साल पहले था जब मेरे पास अपना खुद का था। इसका मतलब यह है कि हमें आपको यह विश्वास दिलाना होगा कि हमने अधिकतम प्रभाव हासिल कर लिया है, आप जो चाहें कर सकते हैं, कुछ भी नुकसान नहीं पहुंचाएगा और यह अद्भुत है।
ई. क्रुकोवा:
आइए दिल के दौरे और स्ट्रोक के बारे में थोड़ी बात करें।
के. ल्याडोव:
निःसंदेह, स्ट्रोक और तंत्रिका पुनर्वास एक बहुत बड़ी समस्या है। स्ट्रोक, दर्दनाक मस्तिष्क की चोट - बहुत समान परिवर्तन, थोड़ा अधिक, थोड़ा कम। मस्तिष्क के ऊतक नष्ट हो जाते हैं, व्यक्ति के बचपन से परिचित कार्य नष्ट हो जाते हैं। और हमारा काम कार्यों को बहाल करना है, लेकिन मस्तिष्क की प्लास्टिसिटी का उपयोग करके, मस्तिष्क के उन क्षेत्रों का उपयोग करके जो पहले कभी इसके लिए जिम्मेदार नहीं थे। यह एक बहुत ही दिलचस्प कार्य है, यह न्यूरोरेहैबिलिटेशन है। ये स्पष्ट रूप से पुनर्वास विशेषज्ञ हैं, क्योंकि गहन देखभाल डॉक्टर जीवन बचाते हैं, और यह बहुत अच्छा है, पूरी तरह से बिना किसी विडंबना के। लेकिन फिर उनके अगले मरीज़ आ जाते हैं, और मरीज़ कहाँ जाता है? पुनर्वास में चला जाता है. गहन चिकित्सा इकाई में गहन उपचार के दौरान उसे कुछ किया जाता है।
ई. क्रुकोवा:
यानी राज्य सहायता प्रणाली.
के. ल्याडोव:
बेशक, पुनर्वास के पहले चरण पर काफी अच्छी तरह से काम किया गया है, सौभाग्य से, यह वास्तव में आवश्यक है।
ई. क्रुकोवा:
इसके बिना मरीज को प्रथम चरण के बिना छुट्टी नहीं मिलेगी?
के. ल्याडोव:
पहले चरण में जो अधिकतम किया जा सकता था, किया जाएगा। लेकिन नतीजा क्या हुआ ये कोई नहीं कह सकता. कुछ लोगों के लिए यह अद्भुत होगा और मरीज़ घर चला जायेगा; उसके लिए पहला चरण ही काफी था। कुछ लोगों को दूसरे की ज़रूरत होती है, कुछ लोगों को तीसरे की। और यहां वह समस्या है जो अभी भी मौजूद है, वह दूसरे चरण में कहां जाएगा, और स्ट्रोक के बाद, एक दर्दनाक मस्तिष्क की चोट के बाद वे इस दूसरे चरण में उसकी कैसे मदद कर सकते हैं।
ई. क्रुकोवा:
क्या वे कुछ गलत कर सकते हैं?
के. ल्याडोव:
राज्य प्रणाली के पास दूसरे चरण के दीर्घकालिक, गंभीर पुनर्वास के लिए पर्याप्त धन नहीं है, हम इसे समझते हैं। एक महत्वपूर्ण हिस्सा मदद करने का प्रबंधन करता है। लेकिन अगर हम गंभीर परिणामों के बारे में बात कर रहे हैं, तो दुर्भाग्य से, यह भुगतान सहायता बनी हुई है और देश में बहुत कम संख्या में केंद्रों में प्रदान की जाती है। मेरी आलोचना की जा सकती है, लेकिन मुझे लगता है कि ऐसे एक दर्जन भी गंभीर न्यूरोरेहैबिलिटेशन केंद्र नहीं हैं जो वास्तव में अत्यंत गंभीर स्थिति वाले रोगियों का इलाज करते हैं, लेकिन जब तीव्र अवधि पहले ही बीत चुकी होती है। विकार इतने गंभीर हैं कि हमें हर चीज़ से व्यापक रूप से निपटना होगा: गति, मूत्र प्रणाली, श्वसन प्रणाली, तंत्रिका तंत्र और सब कुछ, सब कुछ, सब कुछ। यह एक अलग विषय है, रोगियों की एक बहुत ही कठिन श्रेणी है, और इस प्रकार के पुनर्वास के लिए अभी भी भुगतान किया जाता है।
अगर हम गंभीर परिणामों के बारे में बात कर रहे हैं, तो दुर्भाग्यवश, यह एक सशुल्क सेवा बनी हुई है और देश में बहुत कम संख्या में केंद्रों में प्रदान की जाती है
ई. क्रुकोवा:
क्या यह सच है कि हम इसमें पूरी तरह देरी नहीं कर सकते, मान लीजिए कि एक साल में हम मरीज के साथ काम नहीं कर पाएंगे?
के. ल्याडोव:
तुरंत काम शुरू करना बेहतर है, मैं दोहराऊंगा। लेकिन मैं इस बात से सहमत नहीं हूं कि एक साल के बाद, दो साल के बाद या तीन साल के बाद भी कोई प्रभाव नहीं पड़ता है। हम अक्सर ऐसे मरीजों को देखते हैं जो हमारे पास आने और जाने का फैसला बिल्कुल अलग तरीके से करते हैं, क्योंकि हम अपने मस्तिष्क के बारे में इतना नहीं जानते हैं कि हमें बिल्कुल भी पता नहीं होता है कि यह नई पुनर्वास तकनीकों पर कैसे प्रतिक्रिया कर सकता है। मैं दोहराता हूं, उत्तेजना के नए तरीके उभर रहे हैं, मस्तिष्क के विकास के नए तरीके, मस्तिष्क की विद्युत उत्तेजना, कुछ ऐसा जिस पर पहले बिल्कुल भी चर्चा नहीं की गई थी।
ई. क्रुकोवा:
हमें थोड़ा बताओ.
के. ल्याडोव:
आजकल ब्रेन फिटनेस वाक्यांश बहुत फैशनेबल है, जब हम मस्तिष्क को विशेष अभ्यासों की मदद से और उत्तेजना तकनीकों, कंप्यूटर तकनीकों और बायोफीडबैक तकनीकों की मदद से प्रशिक्षित करते हैं। एक स्वस्थ व्यक्ति में हम RAM की मात्रा बहुत तेजी से बढ़ा सकते हैं। यानी 30 मिनट की कसरत के बाद आप दो पेज ले सकते हैं और पढ़ने के बाद तुरंत उन्हें दोहरा सकते हैं।
ई. क्रुकोवा:
यह कौन सा विशेषज्ञ है?
के. ल्याडोव:
पुनर्वास विशेषज्ञ, बेशक, हमेशा की तरह। लेकिन हम हमेशा कहते हैं कि आपको प्रशिक्षण अवश्य लेना चाहिए। जब आप जिम जाते हैं तो आप समझते हैं कि आपको व्यायाम दोहराना होगा। मस्तिष्क के साथ भी ऐसा ही है. यानी मस्तिष्क उन्हीं चीज़ों को प्रदर्शित करता है। हमें स्कूल से याद है, अगर हम किसी कविता को बार-बार दोहराते हैं, तो हम अपने दिमाग को प्रशिक्षित करते हैं, और अंततः उसे याद कर लेते हैं। फिर समय बीतता गया, हमने अपने दिमाग को प्रशिक्षित करना बंद कर दिया, हम इस कविता को भूल गए। इससे पता चलता है कि मस्तिष्क पुनर्वास के योग्य है, इसे बहाल किया जा सकता है, और यह चोट की अवधि पर निर्भर नहीं करता है। हम उन क्षेत्रों को ढूंढ सकते हैं जो किसी व्यक्ति को बहुत बेहतर महसूस करने और बेहतर तरीके से उबरने की अनुमति देंगे।
जब आप जिम जाते हैं तो आप समझते हैं कि आपको व्यायाम दोहराना होगा। मस्तिष्क के साथ भी ऐसा ही है.
ई. क्रुकोवा:
लेकिन यह सिर्फ एक विशेषज्ञ नहीं होना चाहिए, यह एक न्यूरोसाइकोलॉजिस्ट, एक फिजियोथेरेपिस्ट या कुछ और होना चाहिए।
के. ल्याडोव:
एक बहुविषयक टीम की अवधारणा है। बेशक, एक भौतिक चिकित्सा चिकित्सक और, फिर से, एक पुनर्वास विशेषज्ञ और चिकित्सा विशेषज्ञ, एक न्यूरोलॉजिस्ट या ऑन्कोलॉजिस्ट, अगर हम एक ऑन्कोलॉजिकल रोगी के साथ काम कर रहे हैं। पुनर्वास में एक बहु-विषयक टीम की अवधारणा लंबे समय से मौजूद है, जब हर किसी को उपचार प्रक्रिया में शामिल किया जाता है, उपचार प्रक्रिया से जोड़ा जाता है। लेकिन फिर भी, हमेशा कोई न कोई होता है जो इस उपचार प्रक्रिया का समन्वय करता है। आइए उसे पुनर्वास विशेषज्ञ कहें।
ई. क्रुकोवा:
अब हमारे मरीज़ थोड़ी प्रगति कर चुके हैं, और जब अपने लिए कोई ऑपरेशन चुनते हैं, तो वे लेप्रोस्कोपिक ऑपरेशन का ऑर्डर देने का प्रयास करते हैं। क्या हम हमेशा मरीज़ से आधे रास्ते में मिलने का प्रबंधन करते हैं, और क्या यह हमेशा उचित होता है? फिर से, फास्ट ट्रैक पर छूना, इस राज्य से बाहर निकलने का एक त्वरित तरीका।
के. ल्याडोव:
आप जानते हैं, फास्ट ट्रैक को डॉ. केलेट ने इस बात के प्रमाण के रूप में विकसित किया था कि एक ऑपरेशन को पूरी तरह से करके, उन सभी नियमों का पालन करके जिनके बारे में हमने बात की थी, आप लेप्रोस्कोपिक सर्जरी के समान परिणाम प्राप्त कर सकते हैं, लेकिन एक खुली सर्जरी के साथ। उन्होंने तर्क दिया कि रोगी के लिए एक 10-सेंटीमीटर या तीन 1-सेंटीमीटर चीरों की तुलना में तेजी से ठीक होने के उद्देश्य से इन सभी नियमों का पालन करना कहीं अधिक महत्वपूर्ण है।
ई. क्रुकोवा:
लेकिन आप और मैं इसे समझते हैं, लेकिन मरीज मनमौजी है, उदाहरण के लिए, एक महिला निशान नहीं चाहती, वह लैप्रोस्कोपी चाहती है।
के. ल्याडोव:
वह मनमौजी नहीं है, उसे ऐसा महसूस नहीं होता। और वह बिल्कुल सही है, वह लेप्रोस्कोपिक सर्जरी चाहती है, जिसका मतलब है कि हमें उससे आधे रास्ते में मिलने की कोशिश करनी होगी। और अब, मेरी राय में, हमारे देश के अधिकांश अस्पताल और केंद्र लेप्रोस्कोपिक उपकरणों से सुसज्जित हैं। कभी-कभी, अगर डॉक्टरों को यह पता नहीं होता है, तो वे ओपन सर्जरी का सहारा लेते हैं। मैं यह नहीं कह सकता कि यह बुरा है. लेकिन मैं रोगी को समझता हूं, मैं रोगी को समझता हूं। बेशक, पहले चरण में, लेप्रोस्कोपिक सर्जरी के बाद रिकवरी बहुत तेज होती है। और फिर भी, इस संबंध में, लेप्रोस्कोपिक सर्जरी ओपन सर्जरी की तुलना में कम दर्दनाक, अधिक कोमल और अधिक शारीरिक है। लेकिन यह अलग-अलग तरीकों से होता है. ऐसे मामले हैं जब इसे लैप्रोस्कोपिक तरीके से करना संभव नहीं है, और, वैसे, उनकी संख्या कम होती जा रही है। प्रौद्योगिकियां तेजी से आगे बढ़ रही हैं, दा विंची रोबोट दिखाई दिया, 3डी स्टैंड और 4K स्टैंड अब दिखाई दे रहे हैं। यानी, उदर गुहा में प्रवेश करते समय, आप छवि को बड़ा कर सकते हैं, आप उतने विस्तार से देख सकते हैं जितना आप खुली सर्जरी में कभी नहीं देख पाएंगे। ये सभी लैप्रोस्कोपिक सर्जरी के फायदे हैं, और इन्हें नकारा नहीं जा सकता है। इसलिए, चुनाव अभी भी डॉक्टर पर निर्भर है; हम रोगी की इच्छाओं का पालन करने का प्रयास करते हैं।
मेरा दृष्टिकोण यह है कि लेप्रोस्कोपिक सर्जरी कम दर्दनाक है और इसे बढ़ावा दिया जाना चाहिए और इसका विकास किया जाना चाहिए। हालाँकि, मैं एक बार फिर दोहराऊंगा, अगर किसी कारण से डॉक्टर का मानना है कि ऑपरेशन खुले तौर पर किया जाना चाहिए, तो मरीज को डॉक्टर की राय सुननी होगी। डॉक्टर का कार्य यह सुनिश्चित करना है कि यह चोट, यह चीरा, रोगी के जीवन में यथासंभव कम हस्तक्षेप करे या सर्जरी के बाद उसकी रिकवरी में हस्तक्षेप करे। थोरैकोस्कोपिक सर्जरी, यह एक बिल्कुल नया शब्द है, जब हम उपकरणों और पंचर की मदद से फेफड़ों पर ऑपरेशन करते हैं, तो लेप्रोस्कोपिक सर्जरी से भी रिकवरी में फेफड़ों की सर्जरी जितना अंतर नहीं हो सकता है।
ई. क्रुकोवा:
क्या यह कैंसर सर्जरी है?
के. ल्याडोव:
उनमें से कई प्रकार हैं, सौम्य वातस्फीति, फुफ्फुसीय वातस्फीति, बुलस वातस्फीति भी हैं। लेकिन फिर भी, पारंपरिक वक्ष सर्जरी में इंटरकोस्टल स्थानों में बड़े, दर्दनाक चीरे शामिल होते हैं। ये साँस लेने में कठिनाइयाँ हैं, ये अनेक, अनेक समस्याएँ हैं, और एक व्यक्ति अक्सर कई वर्षों तक इनके साथ रहता है। थोरैकोस्कोपिक सर्जरी आपको इससे पूरी तरह बचने की अनुमति देती है। यानी, यहां ऐसी चीजें हैं जहां, यदि आप थोरैकोस्कोपिक प्रक्रिया कर सकते हैं, तो आपको वहां जाना होगा जहां वे इसे करते हैं, और वहां नहीं रहना चाहिए जहां वे ऐसा नहीं करते हैं। क्योंकि यहां रोगी के लिए प्रभावशीलता, सुरक्षा और लाभ शायद पेट की सर्जरी से भी अधिक है।
यदि आप थोरैकोस्कोपिक सर्जरी कर सकते हैं, तो आपको वहां जाना होगा जहां वे ऐसा करते हैं और वहां नहीं रहना चाहिए जहां वे ऐसा नहीं करते हैं। क्योंकि यहां रोगी के लिए प्रभावशीलता, सुरक्षा और लाभ पेट की सर्जरी से भी अधिक है
ई. क्रुकोवा:
क्या हम चिकित्सा संस्थानों में डॉक्टरों को लैप्रोस्कोपी में प्रशिक्षित करते हैं या यह एक व्यक्तिगत पहल, कुछ पाठ्यक्रम, सेमिनार, मास्टर कक्षाएं हैं?
के. ल्याडोव:
वे पढ़ाते हैं, अब चिकित्सा विश्वविद्यालयों में, पहले चिकित्सा संस्थान में, बोटकिन अस्पताल में बड़ी संख्या में सिमुलेशन केंद्र हैं।
ई. क्रुकोवा:
यानी जो कोई भी इसे बिना किसी परेशानी के करना चाहता है?
के. ल्याडोव:
और जो चाहे तो निर्देश देते हैं, न चाहें तो जबरदस्ती भी करते हैं। लेप्रोस्कोपिक सर्जनों का प्रशिक्षण काफी सक्रिय है। एक और बात यह है कि एक सर्जन को अभी भी किसी चीज़ में विशेषज्ञ होना चाहिए, क्योंकि तब उपचार की प्रभावशीलता बहुत अधिक होगी यदि वह बिखरा नहीं है और एक क्षेत्र पर ध्यान केंद्रित करता है। इसे लेप्रोस्कोपिक सर्जरी होने दें, लेकिन आंतों की सर्जरी या एसोफेजियल सर्जरी, उनमें अभी भी अंतर है, और लेप्रोस्कोपिक में भी। यह भी एक अलग विषय है, न कि केवल पुनर्वास विशेषज्ञ के लिए, क्या अधिक प्रभावी है, किस विशेषज्ञ को चुनना है, किसके पास जाना है, कब निर्णय लेना है, किसी सामान्य विशेषज्ञ के पास या ऐसे व्यक्ति के पास जो केवल ऐसे ऑपरेशनों से संबंधित है। मैं संभवतः किसी ऐसे व्यक्ति को चुनूंगा जो केवल ऐसे परिचालनों से निपटता हो।
ई. क्रुकोवा:
तार्किक. कॉन्स्टेंटिन विक्टरोविच, आपको इस क्षेत्र में अग्रणी माना जाता है, कि आप नई पुनर्वास प्रणालियाँ लाए, आपने लंबे समय तक एक प्रसिद्ध पुनर्वास केंद्र का नेतृत्व किया। मैं आपसे पूछना चाहता हूं कि कुछ वैचारिक समाधानों के अलावा, संभवतः जटिल आर्थिक और संगठनात्मक कार्य भी थे, और क्या आपको इस अर्थ में समझौता करना पड़ा?
के. ल्याडोव:
मुख्य समझौता जो था, या यूँ कहें कि मुख्य समस्या जो समझौता था, जिसे हमें आज भी करना पड़ता है, वह अभी भी पुनर्वास का संगठन, स्वास्थ्य देखभाल प्रणाली में इसका समावेश और इस पुनर्वास का वित्तपोषण है। चूँकि हम राज्य गारंटी प्रणाली में काम करते हैं, हम निःशुल्क चिकित्सा देखभाल प्रदान करते हैं। लेकिन, दुर्भाग्य से, हम कई चीज़ें उपलब्ध नहीं करा सकते। कानून के अनुसार, कोई व्यक्ति सशुल्क सहायता प्राप्त करना चाह सकता है, लेकिन यहां, उदाहरण के लिए, यह मुझे गलत लगता है जब किसी व्यक्ति की इच्छा, सनक, इच्छाएं, कुछ भी हो। हां, मुझे पता है कि मुझे यह कहीं मिल सकता है, लेकिन मैं वहां जाना चाहता हूं, मैं पैसे चुकाना चाहता हूं और इसे बेहतर करना चाहता हूं, जैसा कि मुझे लगता है, या वास्तव में ऐसा है। दुर्भाग्य से, पुनर्वास की समस्या बहुत लंबी है, यह बहुत महंगी है, और राज्य इसके लिए भुगतान नहीं कर सकता है। जब यह दिखाया जाता है, तो इसकी आवश्यकता होती है, और इसे वित्तपोषित करने का कोई तरीका नहीं है, और आपको उस व्यक्ति को बताना होगा कि आप जानते हैं, फिर भी आपको इसके लिए भुगतान करना होगा। 20 साल पहले यह हमारे लिए एक समस्या थी, और फिर भी हमें इस तथ्य को स्वीकार करना पड़ा कि यह एक भुगतान दिशा है, दुर्भाग्य से, यह अब भी वैसा ही है। बहुत कुछ बदल गया है, पहला चरण सामने आया है, और उपचार के दौरान वे पुनर्वास गतिविधियों में संलग्न होने लगे। और यहाँ स्वास्थ्य मंत्रालय की योग्यता है। लेकिन एक वस्तुनिष्ठ स्थिति है.
ई. क्रुकोवा:
किसकी कमी है?
के. ल्याडोव:
स्ट्रोक, दर्दनाक मस्तिष्क की चोट, कुछ न्यूरोसर्जिकल ऑपरेशन, कुछ स्थितियों के बाद कुछ गंभीर रोगियों के इलाज के लिए पर्याप्त पैसा नहीं है। उनमें से अपेक्षाकृत कम हैं, लेकिन वे मौजूद हैं। और जबकि अनिवार्य चिकित्सा बीमा प्रणाली काम नहीं कर रही है, अभी तक पैसा नहीं है। एक समय में संघीय कोटा थे, फिर तात्याना अलेक्सेवना गोलिकोवा के मंत्रालय के दौरान उन्हें समाप्त कर दिया गया। यानी उनसे पहले यह मान्यता थी कि पुनर्वास उच्च तकनीक चिकित्सा देखभाल है। और यह बहुत सही था, और इससे लोगों को बहुत मदद मिली। पुनर्वास केंद्र, और हमारा केंद्र, और न्यूरोलॉजी संस्थान, और चिकित्सा और जैविक एजेंसी का एफएमबीए केंद्र बहुत बड़ी संख्या में रोगियों को सहायता प्रदान कर सकता है और फिर उन्हें एक अलग स्तर पर आगे के उपचार के लिए उनके निवास स्थान पर भेज सकता है। .
पिछले कुछ वर्षों में, पुनर्वास को उच्च तकनीक देखभाल प्रणाली से हटा दिया गया है और अनिवार्य चिकित्सा बीमा प्रणाली में स्थानांतरित कर दिया गया है। लेकिन अनिवार्य चिकित्सा बीमा असीमित नहीं है; अनिवार्य चिकित्सा बीमा अभी सब कुछ बंद नहीं कर सकता है।
जहां तक आर्थिक चीजों, संगठन, प्रशिक्षण का सवाल है, हम शायद इसमें अग्रणी थे कि हम सक्रिय रूप से बहु-विषयक टीमों को पेश करने वाले पहले लोगों में से थे और समझते थे कि पुनर्वास सर्जरी, चिकित्सा या प्रसूति-स्त्री रोग विज्ञान के समान दिशा है, कि यह अभी भी एक अलग क्षेत्र है पेशेवर तरीके से अलग से निपटने की जरूरत है। शुरुआत में, प्रायोजकों ने हमारी बहुत मदद की, यह कहना शायद अधिक सही होगा, और जिन संगठनों ने हमारी मदद की उनमें से अधिकांश को पैसे की उम्मीद नहीं थी, उन्होंने पैसे वापस नहीं मांगे, उन्होंने नए विकास में निवेश किया।
उस समय कोई गंभीर केंद्र नहीं थे; हमने पश्चिमी शैली में, बहु-विषयक केंद्र बनाया। एकमात्र चीज जो हमें हमारे पश्चिमी सहयोगियों से अलग करती थी, वह यह थी कि वे हमेशा कुछ हद तक विशेषज्ञता रखते थे। और चूँकि हम संघीय थे, और कार्य बड़े थे, यानी, हमारे पास मस्कुलोस्केलेटल सिस्टम, और न्यूरोरेहैबिलिटेशन, और यूरोलॉजिकल, और स्त्री रोग संबंधी थे। जब सहकर्मी आए और बोले: तुम्हारे पास इतनी सारी चीज़ें क्यों हैं? क्योंकि हमारे पास एक संघीय केंद्र है, हमें हर चीज़ से निपटना होगा। लेकिन दूसरी ओर, यह एक बहुत बड़ा अनुभव था, और फिर लोग हमारे अनुभव से सीखने के लिए हमारे पास आए, और हम सहकर्मियों के साथ बहुत संवाद करते हैं। अब भी, जब हम पहले से संचित अनुभव का उपयोग करके एक नया केंद्र बना रहे हैं, तो मुझे कोई वैश्विक समस्या नहीं दिखती। चेतना पहले ही बदल चुकी है, 20 साल पहले यह समझ ही नहीं थी कि पुनर्वास की ऐसी कोई शाखा होती है, अब तो कोई इससे इनकार भी नहीं करता।
पिछले कुछ वर्षों में, पुनर्वास को उच्च तकनीक देखभाल प्रणाली से हटा दिया गया है और अनिवार्य चिकित्सा बीमा प्रणाली में स्थानांतरित कर दिया गया है। लेकिन अनिवार्य चिकित्सा बीमा असीमित नहीं है; अनिवार्य चिकित्सा बीमा अभी सब कुछ बंद नहीं कर सकता है
ई. क्रुकोवा:
मुझे ऐसा लगता है कि केवल चरम मामलों में ही हमारे लोग इसे याद रखते हैं, और यदि कोई जटिल ऑपरेशन आगे होता है, तो सबसे अधिक संभावना है कि वे जर्मनी, इज़राइल के लिए उड़ान भरेंगे, अगर यह ऑन्कोलॉजी से संबंधित है।
के. ल्याडोव:
फिर भी, हमारे अधिकांश नागरिक अभी भी देश में इलाजरत रहेंगे। और हमारा काम यह सुनिश्चित करना है कि उन्हें इसका पछतावा न हो, ताकि जर्मनी से आए लोगों को पता चले कि जो व्यक्ति रूस में रहा, उसे वही मदद मिली और उसे वही पुनर्वास दिया गया। लेकिन इसमें पैसा खर्च होता है, और हमारे देश में भी।
ई. क्रुकोवा:
लेकिन स्ट्रोक से संबंधित न होने वाले ऑपरेशन के बाद सरकारी एजेंसियां हमारी किसी भी तरह से मदद नहीं करेंगी?
के. ल्याडोव:
स्ट्रोक के बाद, वे पहले चरण में काफी अच्छी तरह से मदद करेंगे, और फिर भी। टैरिफ बहुत कम हैं, आइए पूरी तरह से ईमानदार रहें। 18 दिन - 48,000 रूबल, 50,000 रूबल। दूसरे चरण के पुनर्वास के 18 दिनों का भुगतान, एक नियम के रूप में, क्षेत्रीय निधि द्वारा किया जाता है। 2000 रूबल। एक दिन में। लेकिन उनमें से 1000 को भोजन के लिए, बिस्तर के लिए, अन्य चीजों के लिए त्याग दें। 1000 रगड़। प्रति दिन, जिसमें से 300 रूबल। मजदूरी का भुगतान करना होगा. वहाँ एक प्रशिक्षक, एक फिजियोथेरेपिस्ट, एक मनोवैज्ञानिक और एक न्यूरोरेहैबिलिटेशन विशेषज्ञ है, और उन सभी को इस रोगी के लिए 300 रूबल मिलेंगे। एक दिन में। खैर, उसे जितनी मात्रा की आवश्यकता है उसे पूरा करना बिल्कुल असंभव है। कुछ किया जा रहा है, लेकिन उस हद तक नहीं, जितनी जरूरत है।
दूसरी बात यह है कि कई रोगियों को गंभीर पुनर्वास की आवश्यकता नहीं है; वे धीरे-धीरे घर पर ही ठीक हो रहे हैं। हम विशेष रूप से उन लोगों के बारे में बात कर रहे हैं जो जरूरतमंद हैं। हम उच्चतम स्तर पर सेवाएं प्रदान कर सकते हैं, विदेशों की तुलना में सस्ती, लेकिन फिर भी पैसे के लिए। पुनर्वास, जटिल पुनर्वास, अभी भी महँगी चीज़ है। और रूस में यह एक महँगी चीज़ है। यह प्रभावी है, यह आपको अपने पैरों पर वापस खड़ा होने की अनुमति देता है, यह आपको जीवन में लौटने की अनुमति देता है, और वास्तव में जीवन में लौटने की अनुमति देता है।
हमारे सामने हाल ही में एक ऐसी स्थिति आई थी जहां हम इस बारे में बात कर रहे थे कि इसकी लागत कितनी है। हमारे सहकर्मियों की सिफ़ारिश पर स्ट्रोक से पीड़ित एक व्यक्ति का बेटा हमारे पास आया। एक काफी युवा व्यक्ति, उच्च रक्तचाप से पीड़ित, 50 वर्ष से अधिक उम्र का, सक्रिय रूप से काम कर रहा है, मानसिक कार्य में लगा हुआ है। वे एक केंद्र में थे, वे दूसरे केंद्र में थे, उन्होंने वह सब कुछ किया जो आवश्यक था, और काफी अच्छी तरह से। लेकिन फिर राज्य द्वारा प्रदान किए गए अवसर समाप्त हो गए, और बहाली पूरी तरह से नहीं हुई। और परिवार के पास एक दुविधा थी: वे सब कुछ छोड़ देते हैं, एक नर्स को काम पर रखते हैं, वह गंभीर रूप से विकलांग रहता है, या पैसे ढूंढकर उसे जीवन में वापस लाने का प्रयास करने का मौका है। और जब मेरा बेटा आया, "चलो पहला चरण देखते हैं, दो सप्ताह।" दो सप्ताह, फिर दो सप्ताह, वह साढ़े तीन महीने तक हमारे साथ रहा, इसमें बहुत अच्छा पैसा खर्च हुआ, लेकिन वह जीवित हो गया। और तीन महीने पहले उन्हें बताया गया था कि वह अत्यधिक विकलांग, अपाहिज और अपाहिज ही रहेगा। इसलिए, यहां सवाल यह है कि यह इसके लायक है या नहीं, आपको पैसा ढूंढने की जरूरत है।
ई. क्रुकोवा:
बेशक, लोगों को यह समझाना सार्थक और आवश्यक है। आइए बच्चों के पुनर्वास का मुद्दा उठाएं. मुझे ऐसा लगता है कि हमारे देश में इसे लेकर स्थिति बेहतर है, वे इसे अधिक जिम्मेदारी से लेते हैं और बाजार में अधिक मौजूदा विकल्प मौजूद हैं।
के. ल्याडोव:
अधिक दान जो मदद करते हैं। अर्थात्, हम फिर से इस तथ्य पर लौटते हैं कि आखिरकार, यह एक ऐसा आयोजन है जिसे किसी के द्वारा, कहीं राज्य द्वारा, कहीं परोपकारियों द्वारा, कहीं माता-पिता द्वारा वित्त पोषित किया जाता है।
बाल चिकित्सा पुनर्वास भी बहुत विविध है। सेरेब्रल पाल्सी वाले बच्चे हैं, यह एक विषय है, जटिल, समझने योग्य, विकसित। कुछ योजनाएं हैं, क्षेत्रीय कार्यक्रम हैं, और मॉस्को में सेरेब्रल पाल्सी वाले बच्चों के पुनर्वास के लिए एक उत्कृष्ट केंद्र है। हम बच्चों और वयस्कों के साथ दूर से बहुत काम करते हैं, क्योंकि लोग अभी भी घर पर रहते हैं, और हम इंटरनेट का उपयोग करके, वीडियो कैमरों का उपयोग करके उनकी मदद करते हैं, हमारे प्रशिक्षक देखते हैं कि वे घर पर कैसे काम करते हैं।
अभी, ठीक वैसा ही कार्यक्रम चल रहा है, विकलांग बच्चों के लिए, आमतौर पर सेरेब्रल पाल्सी से पीड़ित बच्चों के लिए, सामाजिक सुरक्षा विभाग द्वारा बच्चों के घरों में उपकरण लाए जाते हैं। और, निःसंदेह, यह बहुत महत्वपूर्ण है कि वे सही ढंग से अध्ययन करें, ताकि माता-पिता समझ सकें कि क्या किया जा सकता है और क्या नहीं किया जा सकता है। यानी इन कार्यक्रमों पर काम किया गया है. हम ऑन्कोलॉजिकल पुनर्वास के साथ प्रयास कर रहे हैं, वहां हेमेटोलॉजिकल मरीज़ हैं, और एक अस्पताल है, और दीमा रोगचेव केंद्र है, और सेनेटोरियम हैं, जहां ये बच्चे फिर जाते हैं और जहां वे उनकी देखभाल करने और ठीक होने की कोशिश करते हैं, एक तरफ।
दूसरी ओर, हम बचपन की चोटों की रोकथाम और चोटों के बाद बच्चों की रिकवरी पर बहुत कम ध्यान देते हैं। खेल पुनर्वास में हमें अक्सर इसका सामना करना पड़ा। क्योंकि एक बच्चा गिर सकता है, कुछ तोड़ सकता है, लेकिन समूह, वर्ग बहुत तेजी से आगे बढ़ता है, यानी जब वह तीन महीने बाद वहां आया, तो वह पहले ही इतना पीछे हो चुका था कि अब उनका उसमें कोई लेना-देना नहीं था। ऐसा भी नहीं है कि वह अब आशाजनक नहीं है, यह सिर्फ इतना है कि वे पहले से ही गेंद को घेरा में फेंक रहे हैं, और वह अभी भी उस स्तर पर है जब वह इसे फर्श के चारों ओर घुमा रहा था। और हम ऐसे बच्चों की मदद करने की कोशिश करते हैं, हम उनके साथ काम करते हैं, उन्हें उन बच्चों के समान तत्परता के स्तर पर लाते हैं जिन्हें कोई आघात नहीं हुआ है। यह खेल पुनर्वास का एक अलग विषय है, क्योंकि हमें किसी एथलीट या बच्चे को, चाहे वह कोई भी खेल खेलना चाहता हो, खेल आयोजनों के लिए खेल तत्परता के स्तर पर लाना होगा। यह भी एक अलग विषय है, यह बच्चों के लिए बहुत महत्वपूर्ण है, बच्चे इतने कमजोर होते हैं, जब वे बाद में अनुभाग में आते हैं और खुद को काम से बाहर पाते हैं तो वे इतने चिंतित होते हैं कि हम भी अध्ययन करते हैं, और यह एक दिलचस्प, फायदेमंद विषय है .
स्कोलियोसिस, हृदय दोष, हृदय दोष से रिकवरी, कार्डियक सर्जरी से रिकवरी, कई समस्याएं। लेकिन यहां, सौभाग्य से, धर्मार्थ फाउंडेशन मदद करते हैं, हम बहुत कुछ करते हैं, हम फाउंडेशनों के साथ बहुत काम करते हैं, ज्यादातर न्यूरोलॉजिकल रोगियों के साथ, लेकिन हृदय रोगियों के साथ भी।
हम बचपन की चोटों की रोकथाम और चोटों के बाद बच्चों की रिकवरी पर बहुत कम ध्यान देते हैं
ई. क्रुकोवा:
उपभोक्ता पक्ष पर, क्या अत्यधिक विशिष्ट केंद्रों से संपर्क करना बेहतर है? वयस्क पुनर्वास, खेल, बच्चों के पुनर्वास, सेरेब्रल पाल्सी आदि के संबंध में। या क्या ऐसे केंद्र हैं जो उपरोक्त सभी को पूरी तरह से जोड़ते हैं?
के. ल्याडोव:
आप जानते हैं, जो गठबंधन करते हैं, वो 10 भी नहीं होते, देश में पांच होते हैं और उनको सब जानते हैं, हम सब एक-दूसरे को जानते हैं। मरीज़ हमसे सहकर्मियों की ओर, सहकर्मियों से हमारी ओर आते हैं। 4-5-6 केंद्र, और यह केवल मास्को नहीं है, यह प्रोफेसर बेल्किन का केंद्र येकातेरिनबर्ग भी है। लेकिन फिर, येकातेरिनबर्ग प्रोफेसर बेल्किन का केंद्र है, और हम अब विशेष केंद्रों के बारे में बात नहीं कर रहे हैं, क्योंकि क्षेत्रीय और क्षेत्रीय अस्पतालों में विभागों की उपस्थिति के बावजूद, ये विशेष केंद्र नहीं हैं। आपको अभी भी एक ऐसा केंद्र चुनने की ज़रूरत है जो रीढ़ की हड्डी की सर्जरी के बाद रिकवरी से संबंधित हो; यदि वे बस इतना ही करते हैं, और वे इसे सफलतापूर्वक करते हैं, तो आप सुरक्षित रूप से वहां जा सकते हैं।
ई. क्रुकोवा:
दूसरे शब्दों में, आपकी समस्या.
के. ल्याडोव:
हाँ, यह आपकी समस्या है. लेकिन आपको मूत्र संबंधी समस्या या स्त्री रोग संबंधी सर्जरी के बाद ठीक होने की समस्या के साथ वहां जाने की जरूरत नहीं है, यह हमारे बहु-विषयक केंद्रों का व्यवसाय है।
ई. क्रुकोवा:
और अधिमानतः एक बहु-विषयक टीम होनी चाहिए।
के. ल्याडोव:
बहुविषयक, और ऐसे बहुत सारे केंद्र नहीं हैं।
ई. क्रुकोवा:
अद्भुत प्रसारण के लिए आपका बहुत-बहुत धन्यवाद। अतिथि कॉन्स्टेंटिन ल्याडोव, सर्जन, ऑन्कोलॉजिस्ट, चिकित्सा विज्ञान के डॉक्टर, प्रोफेसर, रूसी विज्ञान अकादमी के शिक्षाविद थे।
के. ल्याडोव:
ई. क्रुकोवा:
हमने पुनर्वास पर चर्चा की, धन्यवाद, स्वस्थ रहें, अलविदा।
के. ल्याडोव:
के। वी। ल्याडोव प्रमुख रूसी पुनर्वास विशेषज्ञों में से एक हैं। वह इस विशेषता को, जो अपेक्षाकृत हाल ही में घरेलू और विश्व स्वास्थ्य सेवा के क्षितिज पर दिखाई दी, भविष्य का पेशा मानते हैं। और यदि 15-20 साल पहले यह बहुत स्पष्ट नहीं था कि ऐसे डॉक्टरों की आवश्यकता क्यों है, तो अब पुनर्वास ने अन्य चिकित्सा विशिष्टताओं - जैसे सर्जरी, चिकित्सा और पुनर्जीवन - के बीच अपना विशेष स्थान ले लिया है, और उनका अपरिहार्य सहायक बन गया है। दरअसल, आधुनिक पुनर्वास के बिना अन्य सभी डॉक्टरों के प्रयास कभी-कभी बेकार हो जाते हैं। हम इस बारे में बात कर रहे हैं कि यह विशेषता क्या है, हाल के वर्षों में यह कैसे बदल गई है और भविष्य में हमारा क्या इंतजार है।
कॉन्स्टेंटिन विक्टरोविच, आपने पुनर्वास विशेषज्ञ के रूप में शुरुआत नहीं की। और आपका डॉक्टरेट शोध प्रबंध पेट के अल्सर के लिए समर्पित था।
उन वर्षों में जब मैंने शुरुआत की थी, हमारी वर्तमान समझ में पुनर्वास मौजूद नहीं था। फर्स्ट मेडिकल इंस्टीट्यूट के सभी बहु-विषयक अस्पतालों और क्लीनिकों में, जहां मैंने काम करना शुरू किया, भौतिक चिकित्सा और फिजियोथेरेपी विभाग थे, लेकिन यह कोई महत्वपूर्ण, मुख्य विशेषता नहीं थी जिस पर आप ध्यान दें।
- और क्यों?
जब हम अस्पताल आते थे तो ऐसे मरीज होते थे जिन्हें अब हम घर भेज देते हैं। क्योंकि वे आम तौर पर जीवित नहीं रहते थे। गंभीर पुनर्वास की कोई गुंजाइश नहीं थी. उदाहरण के लिए, जब हम अब एंडोप्रोस्थेटिक्स के बाद मस्कुलोस्केलेटल प्रणाली की समस्याओं के पुनर्वास के बारे में बात करते हैं, तो हमें यह समझना चाहिए कि 30 साल पहले यह क्षेत्र विकसित होना शुरू ही हुआ था, और कूल्हे या घुटने के जोड़ों के घाव वाले मरीज़ मुख्य रूप से दवा उपचार पर भरोसा कर सकते थे और फिजियोथेरेपी पर थोड़ा। जब मैंने शुरुआत की थी, सर्जरी, ऑन्कोलॉजी और स्त्री रोग तीव्र गति से विकसित हो रहे थे, लेकिन जैसे-जैसे वे विकसित हुए, उन्होंने बड़ी संख्या में समस्याएं छोड़ दीं, जिन्हें इन समस्याओं वाले मरीज सामने आने पर वे हल करने के बारे में सोचने लगे।
मेरे दृष्टिकोण से, हमारे देश में, आधुनिक अर्थों में पुनर्वास हृदय रोग विज्ञान से शुरू हुआ, रोधगलन के बाद के रोगियों के साथ, जब थ्रोम्बोलिसिस, स्टेंटिंग, सफल हृदय शल्य चिकित्सा दिखाई दी, और तब उन्हें समझ में आने लगा कि कुछ मामलों में यह पर्याप्त नहीं है बस एक ऑपरेशन करें. हमें यह भी सोचने की ज़रूरत है कि सर्जरी के बाद इन रोगियों को कैसे ठीक किया जाए। और यह तथ्य कि हमारे देश में पुनर्वास एक प्रणाली के रूप में विकसित होना शुरू हुआ, एवगेनी इवानोविच चाज़ोव की एक महान योग्यता है, जिन्होंने हमेशा रोगियों के उपचार के लिए एक एकीकृत दृष्टिकोण की आवश्यकता पर ध्यान आकर्षित किया। निस्संदेह, न्यूरोरेहैबिलिटेशन और अन्य क्षेत्रों में लगातार काम चल रहा था।
- चिकित्सा के क्षेत्र के रूप में पुनर्वास में आपकी रुचि कब जागृत हुई?
जब मैं पहले से ही मॉस्को बेसिन अस्पताल का मुख्य चिकित्सक था, मैंने पहली बार इस क्षेत्र पर ध्यान दिया, क्योंकि यह विज्ञान के चौराहे पर था। ऐसे रोगियों का एक दल था जिन्हें अपने पेशेवर गुणों को बनाए रखने के लिए निरंतर पुनर्वास की आवश्यकता थी। यह बहुत दिलचस्प हूँ। हमने बचाव टीमों के साथ काम किया, और मेरा डॉक्टरेट शोध प्रबंध कुछ सीमावर्ती स्थितियों के निदान के लिए समर्पित था, जब कोई व्यक्ति कार्यात्मक रूप से बहुत सक्षम नहीं हो जाता है। यानी उसे ठीक लगता है, लेकिन हम समझते हैं कि वह पूरी शिफ्ट या पूरी शिफ्ट को झेल नहीं पाएगा, वह अपने कर्तव्यों को पूरी तरह से पूरा नहीं कर पाएगा। यह पहला भाग था जिसे हमने करना शुरू किया था। और दूसरा भाग यह है कि क्या करें कि वह यह सब कर सके।

- क्या आपको ये समझ आया?
हमने महसूस किया कि पुनर्स्थापना गतिविधियों को आयोजित करने की आवश्यकता है। हम यह देखने के लिए यात्रा करने लगे कि दुनिया भर में इस विषय पर क्या किया जा रहा है - जर्मनी, स्विट्जरलैंड। यह 1998-99 था। यह समझ आ गई कि इन वर्षों के दौरान विदेशों में जो पुनर्वास विकसित होना शुरू हो गया था, वह हमारे पास बिल्कुल भी नहीं था। तब हर जगह भौतिक चिकित्सा और फिजियोथेरेपी के समान विभाग थे, सेनेटोरियम थे, उदाहरण के लिए, राष्ट्रपति प्रशासन का हर्ज़ेन सेनेटोरियम या तीसरे निदेशालय का प्रसिद्ध गोलूबॉय सेनेटोरियम, और अब एफएमबीए, जहां, यदि कोई व्यक्ति भाग्यशाली था, वह स्ट्रोक, मस्तिष्क या रीढ़ की हड्डी में चोट के बाद जा सकता था, और वहीं से उन्होंने इससे निपटना शुरू किया। लेकिन विशेष रूप से अस्पतालों में व्यावहारिक रूप से कोई व्यवस्थित दृष्टिकोण नहीं था।
हमने अपने अस्पताल में मुख्य रूप से न्यूरोरिहैबिलिटेशन विकसित करना शुरू किया, हालांकि, जल्द ही यह स्पष्ट हो गया कि लगभग सभी क्षेत्रों में पुनर्वास की आवश्यकता है।
इसके बाद, जब सहकर्मी हमारे पास आए, तो उन्हें आश्चर्य हुआ कि केंद्र इतना विविध क्यों था। आख़िरकार, यह परंपरागत रूप से माना जाता है कि एक केंद्र न्यूरोरेहैबिलिटेशन से संबंधित है, दूसरा हृदय रोगियों के साथ, और तीसरा हृदय शल्य चिकित्सा से संबंधित है। इसके अलावा, ओपन कार्डियक सर्जरी और एंडोवास्कुलर हस्तक्षेप के बाद दृष्टिकोण अलग-अलग होते हैं। दोनों ही मामलों में पुनर्वास आवश्यक है, लेकिन इसकी विशिष्टताएँ भी हैं।
- एंडोप्रोस्थेटिक्स के बारे में क्या?
सभी सहकर्मी मुझसे सहमत नहीं हैं, लेकिन मुझे लगता है कि जब हम एंडोप्रोस्थेटिक्स के बाद रोगियों के पुनर्वास के बारे में बात करते हैं तो हम अभी भी सही हैं। कूल्हे या घुटने के जोड़ का नष्ट होना रोगी के लिए कष्टकारी होता है। वह चल नहीं सकता और लगातार दर्द में रहता है। और अचानक उसे किसी प्रकार के दर्द से राहत दी जाती है, चाहे यह अंतःशिरा, एंडोट्रैचियल एनेस्थेसिया या कंडक्शन एनेस्थेसिया हो, जोड़ बदल दिया जाता है - और दर्द गायब हो जाता है। और आदमी स्वयं अलग हो गया। उसे उस जोड़ पर कदम रखने से डरने की ज़रूरत नहीं है। यहां मुख्य समस्या मनोवैज्ञानिक है। एक मनोवैज्ञानिक का काम जो यह जानता है कि मरीज को इस बारे में कैसे समझाना है, बेहद महत्वपूर्ण है। इसीलिए हम रोगी विद्यालयों में एक बड़ी भूमिका निभाते हैं। बहुत सारे डर हैं. स्ट्रोक के विपरीत, जो अचानक होता है, इसकी एक अलग विशिष्टता होती है। यह मेरा घुटना था, लेकिन अब यह मेरा नहीं रहा। रोगी झूठ बोलता है, सोता नहीं है, उसे लगता है कि उसका पैर अब उससे अलग "रहने" लगा है। यहां हमारा शोध हमारे विदेशी सहयोगियों के शोध के समानांतर चलता है। कांग्रेस में बैठक करके और इन विषयों पर चर्चा करके, हम देखते हैं कि परिस्थितियाँ समान हैं और हम उन्हें मिलकर हल करने का प्रयास करते हैं। उन्हीं अँग्रेज़ी वैज्ञानिकों ने, जिनका उल्लेख हम करना चाहते हैं, समस्या का गहन अध्ययन किया और हमारे जैसे ही निष्कर्षों पर पहुँचे। यह पता चला कि हम इस बात पर जोर देने में बिल्कुल सही थे कि जोड़ प्रतिस्थापन सर्जरी के दिन मरीज को उसके पैरों पर खड़ा किया जाए। क्यों? क्योंकि यदि ऐसा नहीं किया गया तो वह बहुत देर से उठेगा।
- क्या वह डरेगा?
हाँ। और फिर उसके पास अपने सभी डर को याद करने का समय नहीं होता। जैसे ही एनेस्थीसिया ख़त्म हो जाता है, प्रशिक्षक उसके पास आता है और कहता है: “उठो! जाना!" और अगले दिन भी उसे यही अहसास होता है कि वह चल सकता है। यदि हमने उसे उसकी समस्या के एहसास के साथ लेटने, सोने और जागने का अवसर दिया, कि उसके पास "विदेशी" कूल्हा या घुटना है, तो उसके अस्पताल में भर्ती होने की अवधि लंबी हो जाएगी। यह पहले से ही सिद्ध तथ्य है. उसे यह समझाने में दो दिन लग गए कि यह डरावना नहीं है।
- क्या यह सभी पुनर्वास रोगियों पर लागू होता है?
बहुत सारे। ऐसी एक अवधारणा है - बहु-विषयक टीमें। यह इस बात की समझ है कि व्यायाम चिकित्सा, फिजियोथेरेपी, एक मनोवैज्ञानिक, एक पोषण विशेषज्ञ, इत्यादि सर्जरी से कैसे संबंधित हो सकते हैं। लेकिन इन सभी विशेषज्ञों के काम को व्यवस्थित किया जाना चाहिए, पुनर्वास प्रक्रिया में उनका स्थान और समय निर्धारित किया जाना चाहिए और भुगतान किया जाना चाहिए। वैसे, मुझे यह समझाते हुए एक से अधिक बार साक्षात्कार देना पड़ा कि टेलीमेडिसिन एक डॉक्टर का नियमित अपॉइंटमेंट के समान ही काम है। इसमें उनका समय लगता है, परामर्श को कार्यसूची में शामिल किया जाना चाहिए और भुगतान किया जाना चाहिए। ग़लतफ़हमी यह है कि मैंने फ़ोन किया और सभी ने मुझे तुरंत उत्तर दिया। ऐसा नहीं होता.
यहाँ भी वैसा ही है. इन सभी विशेषज्ञों और उनके काम के भुगतान के लिए धन की तलाश करना आवश्यक था। समझें कि उन्हें किस बिंदु पर कनेक्ट होने की आवश्यकता है। समूह कक्षाओं का परिचय दें. फिर हम स्कूलों में चले गए, यह महसूस करते हुए कि सिद्धांत रूप में सर्जरी से पहले 20-30 रोगियों को इकट्ठा करना बहुत आसान है, जबकि वे अभी भी खुद आ सकते हैं, उन्हें पहले से समझा सकते हैं कि उन्हें क्या समस्याएं आ सकती हैं और उन्हें कैसे हल करना है। और फिर ऑपरेशन के बाद 2-3 मरीज ही ऐसे होंगे जिन्हें ये सब नहीं पता होगा. इससे काम काफी आसान हो जाता है. लेकिन हमें शून्य से शुरुआत करनी पड़ी, क्योंकि, फिर से, पुनर्वास की अवधारणा मौजूद नहीं थी। और धीरे-धीरे समझ आ गई कि कैसे काम करना है और किन मरीजों को कवर करना है।

आपको सभी रोगियों - न्यूरोलॉजिकल, आर्थोपेडिक और कार्डियक को कवर क्यों करना पड़ा? क्या यह सही है?
अब यह ग़लत होगा. बेशक, मरीजों की देखभाल विशेष चिकित्सा केंद्रों द्वारा की जानी चाहिए। लेकिन हम अग्रणी थे, इसलिए कवरेज बहुत व्यापक था। हमारे पास न्यूरोरिहैबिलिटेशन, कार्डियक रिहैबिलिटेशन, ऑर्थोपेडिक रिहैबिलिटेशन विभाग थे...
- ऑन्कोलॉजी के बारे में क्या?
अनिवार्य रूप से। ऑन्कोलॉजिकल पुनर्वास रहा है और रहेगा। हालाँकि, ऑन्कोलॉजिस्टों ने हाल ही में पुनर्वास को पहचानना शुरू किया है। काफ़ी समय तक उन्हें समझ नहीं आया कि इसकी आवश्यकता क्यों है। अद्भुत ऑन्कोलॉजिस्ट सर्जनों ने मुझसे कहा: “क्यों? मुख्य बात यह है कि ऑपरेशन, यह सक्षमता से, मौलिक रूप से किया गया और सब कुछ क्रम में है। सर्जरी के अन्य सभी क्षेत्रों में यही होता था: आप एक ऑपरेशन करते हैं और सब कुछ किसी तरह अपने आप बन जाना चाहिए।
- यह गलत है?
यह पूरी तरह से सच नहीं है। हमारे दृष्टिकोण से, ऑन्कोलॉजिकल पुनर्वास अब मास्टेक्टॉमी के बाद महिलाओं या रेक्टल सर्जरी के बाद कोलोस्टोमी वाले रोगियों का पुनर्वास नहीं है। ये 20 साल पहले की बात है. यदि अब हम ऐसे रोगियों को देखते हैं, तो हम मानते हैं कि ये व्यक्ति के हमारे पास आने से पहले की त्रुटियां और गलत उपचार हैं, क्योंकि आधुनिक संयुक्त उपचार में दर्दनाक बड़े ऑपरेशन शामिल नहीं होते हैं जो ऐसे परिणामों को जन्म देते हैं।
- हालाँकि, वे मौजूद हैं।
हां, वे। गंभीर दर्दनाक हस्तक्षेपों के परिणाम वाले मरीज़ हमारे पास आते हैं, और हम अपनी सर्वोत्तम क्षमता से उनकी मदद करते हैं। लेकिन फिर भी, लिम्फ नोड विच्छेदन के साथ एक कट्टरपंथी मास्टेक्टॉमी के बाद, एक आदर्श प्रभाव प्राप्त करना मुश्किल है। सूजन और लिम्फोस्टेसिस बनी रहती है। यह बुरा है क्योंकि ये मरीज़ इस बात का उदाहरण हैं कि क्या नहीं किया जाना चाहिए। यही कारण है कि महिलाएं मैमोग्राम के लिए जाने से डरती हैं: उन्हें मुझ पर कुछ मिलेगा - और फिर यह इस तरह होगा। वैसे भी, कोई जीवन नहीं है, कोई छाती नहीं है, मेरा हाथ नहीं झुकता, मेरे पति चले गए, मैं काम पर नहीं जा सकती। और सचमुच, उसका हाथ एक डेक की तरह है। महिला अत्यधिक विकलांग है। इसलिए, वे सोचते हैं: बेहतर होगा कि मैं न जाऊं, मैं धैर्य रखूंगा, शायद यह अपने आप दूर हो जाएगा।
- और इसी कारण से, हर कोई कोलोनोस्कोपी और अन्य सभी अध्ययनों के लिए जाने से डरता है। यह कैसा होना चाहिए?
और ट्यूमर के व्यक्तिगत मूल्यांकन के अनुसार एक सक्षम संयोजन उपचार, सही ढंग से चयनित कीमोथेरेपी होनी चाहिए। अब हम अकेले स्तन के कई दर्जन प्रकार के ट्यूमर जानते हैं। उन्हें बड़े परिसरों में वर्गीकृत किया गया है, और प्रत्येक मामले में विशिष्ट जटिल उपचार की आवश्यकता होती है, कुछ मामलों में आनुवंशिक चिकित्सा की। और यहां एक पूरी तरह से अलग पुनर्वास सामने आता है - कीमोथेरेपी के पाठ्यक्रमों के बीच पुनर्वास, जिसे आमतौर पर खराब सहन किया जाता है, कई दुष्प्रभावों का कारण बनता है, और ये प्रभाव अक्सर एक महिला को कीमोथेरेपी को पूरी तरह से छोड़ने के लिए मजबूर करते हैं, और मनोवैज्ञानिकों का काम महत्वपूर्ण है। यह आमतौर पर कीमोथेरेपी के तीसरे या चौथे कोर्स के बाद होता है। पहला और दूसरा आसानी से बीत जाता है - फिर समस्याएं शुरू हो जाती हैं। इसके अलावा, महिलाओं की तुलना में पुरुष कम बार कीमोथेरेपी से इनकार करते हैं। जाहिर तौर पर वे कम भावुक हैं. वे संवेदनशीलता की हानि या मतली को अधिक आसानी से सहन करते हैं। उन्हें इतनी परवाह नहीं है. महिला यह सब नाटकीय ढंग से समझती है, वह यह नहीं सुनना चाहती कि एक या दो और कोर्स, एक ऑपरेशन - और बस, आप स्वस्थ हैं। अगले छह महीने तक धैर्य रखें - और जीवन आगे है। वह सुनना नहीं चाहती और सब कुछ छोड़ देती है। और यह बहुत महत्वपूर्ण है कि इन अंतरालों के दौरान हम अवसाद को कम करने, संवेदनशीलता वापस लाने, जीवन में हस्तक्षेप करने वाले कई मापदंडों को बदलने के उद्देश्य से कई सही उपाय करें।
- या गंजापन, उदाहरण के लिए।
यह उपचार प्रक्रिया के दौरान रोगियों को सबसे कम चिंता का विषय है। हां, कई लोग इलाज शुरू करने से पहले चिंता करते हैं, लेकिन फिर ये डर कम हो जाता है। क्योंकि बाल वापस उग आएंगे, लेकिन वास्तविक स्वास्थ्य समस्याएं कीमोथेरेपी या विकिरण थेरेपी के दौरान मौजूद होती हैं: एनीमिया, न्यूरोपैथी, पोस्ट-रेडिएशन सिस्टिटिस, कोलाइटिस। हमारा मुख्य कार्य रोगियों की स्थिति को स्थिर करने के लिए ड्रग थेरेपी, फिजियोथेरेपी और मनोवैज्ञानिक सुधार के परिसरों का चयन करना है। आज हमारा काम मरीज को यथासंभव आराम से लंबे समय तक इलाज कराने में मदद करना है। खैर, सर्जिकल उपचार के बाद पुनर्वास भी बना रहा। लेकिन वह भी बदल रही है.
- वास्तव में क्या अलग हो गया है?
आइए स्तन कैंसर पर वापस लौटें। यदि कोई सौम्य ऑपरेशन किया गया हो, तो यह बिल्कुल भी इतना दर्दनाक नहीं होता। यह या तो चमड़े के नीचे की मास्टेक्टॉमी है या रेडिकल रिसेक्शन भी है। यदि सर्जन सावधानी से लिम्फ नोड विच्छेदन की सीमा तक पहुंचता है, तो परिणाम भी बहुत कम स्पष्ट होंगे। उनकी भी अपनी समस्याएं हैं, लेकिन वे अलग-अलग हैं, कम स्पष्ट हैं।
दुर्भाग्य से, हमारे पास जनता तक जानकारी पहुंचाने के बहुत कम स्रोत हैं। यह हम खुद जानते हैं, लेकिन नागरिकों को यह बताना मुश्किल है कि सब कुछ बदल गया है। सब कुछ बदल गया है। मैमोग्राफी, फ्लोरोग्राफी, कोलोनोस्कोपी, गैस्ट्रोस्कोपी, अल्ट्रासाउंड और स्क्रीनिंग अध्ययन के लिए आएं, ट्यूमर मार्करों के लिए रक्त दान करें, क्योंकि आज कैंसर को पूरी तरह से ठीक किया जा सकता है, और आप बीमारी के बारे में हमेशा के लिए भूल सकते हैं। पुनर्वास भी अलग हो गया. हमारे प्रयास अन्य डॉक्टरों और मनोवैज्ञानिकों के प्रयासों के साथ संयुक्त हैं, और हम अपने संयुक्त कार्य के परिणाम देखते हैं।

कॉन्स्टेंटिन विक्टरोविच, कई वर्षों तक आपने बड़े राज्य चिकित्सा संस्थानों में काम किया, वहां नेतृत्व के पदों पर रहे। और अचानक, डेढ़ साल पहले, आप MEDSI में गए - आज रूस में निजी चिकित्सा क्लीनिकों का सबसे पहला और सबसे बड़ा नेटवर्क, जहाँ आप आंतरिक रोगी भाग का प्रबंधन करते हैं। आपको मेडसी जाने की आवश्यकता क्यों पड़ी?
हाँ, यह हमारे देश के सबसे बड़े चिकित्सा संघों में से एक है। इसका केवल एक छोटा सा हिस्सा मेरे नेतृत्व में था - क्लिनिकल अस्पताल और निकटवर्ती ओट्राडनॉय क्लीनिक। और यह सब बिल्कुल समझने योग्य कारण से हुआ। मेरे कई सहकर्मी इस भावना को जानते हैं कि आप और अधिक कर सकते हैं, लेकिन आप नेतृत्व कार्य की दिनचर्या में फंस गए हैं। किसी और चीज़ के लिए समय ही नहीं बचा है। इसके बाद मैं वेरोनिका इगोरेवना स्कोवर्त्सोवा के पास आया, जिन्होंने सचमुच छह महीने पहले स्वास्थ्य मंत्रालय के उपचार और पुनर्वास केंद्र के प्रमुख के रूप में मेरे लिए एक अनिश्चितकालीन अनुबंध पर हस्ताक्षर किए थे, और कहा था कि मैं अभी भी अपने विचारों और विकास को लागू करने का प्रयास करना चाहूंगा। इस व्यस्त माहौल में ये सब करना नामुमकिन था.
- क्या उसने आपको समझा?
हाँ, वह मुझे समझती है, और हम उससे संपर्क करना जारी रखते हैं, वह स्वास्थ्य मंत्रालय के स्तर पर हमारे विकास का समर्थन करती है, और इससे हमें बहुत मदद मिलती है।
हालाँकि, यहाँ भी आपकी स्थिति नेतृत्वकारी है और काफ़ी ज़िम्मेदार है। क्या यहाँ बहुत ज्यादा टर्नओवर नहीं है?
इस लिहाज से यहां सब कुछ बहुत अच्छे से व्यवस्थित है. मुझे नियमित गतिविधियों में शामिल न होने का अवसर दिया गया। मैं रणनीतिक काम करता हूं. मैं सीख रहा हूं कि बाह्य रोगी विभागों में कैसे काम करना है। यह मेरे लिए एक नई दिशा है. लेकिन मेरा मुख्य कार्य रणनीति है, और इसलिए विचारों को लागू करने, उन्हें वांछित स्थिति में लाने, उन्हें पेटेंट कराने और परिणाम प्राप्त करने का समय है।
- कौन से घटनाक्रम आपको सबसे अधिक प्रासंगिक लगते हैं?
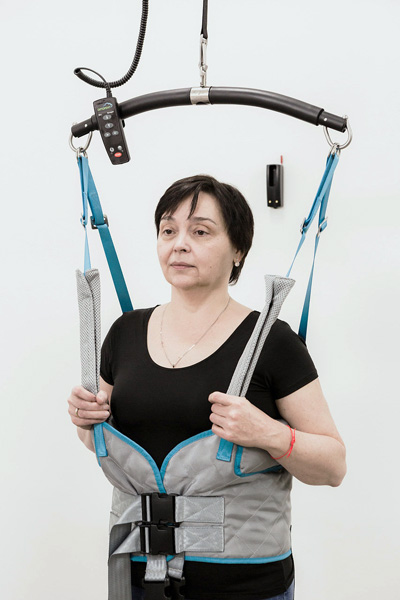
हम लंबे समय से एक नए प्रकार के पुनर्वास परिसर को जीवंत करना चाहते थे और नवंबर 2017 में हमने इसे खोला। यह कॉम्प्लेक्स मरीज की स्थिति के बीच के अंतर को पाटने का हमारा प्रयास है जब हम उसे छुट्टी देते हैं और जब वह घर पहुंचता है। चूंकि हम लंबे समय से घरेलू पुनर्वास में लगे हुए हैं, हमने बार-बार देखा है: मरीज अस्पताल में जो कर सकता था, वह अचानक घर पर वह सब करना बंद कर देता है। वह उठने, चलने और कुछ चीजें करने से इनकार करता है जो उसने स्पष्ट रूप से हमारे साथ की थीं। और निम्नलिखित होता है. जब कोई व्यक्ति बीमार हो जाता है और अस्पताल पहुंचता है, खासकर स्ट्रोक या दर्दनाक मस्तिष्क की चोट जैसी कठिन परिस्थिति में, तो वहां हर कोई उसकी मदद करता है। और यह सही है. लेकिन आपको इसकी आदत बहुत जल्दी पड़ जाती है. और आपको इसकी आदत हो जाती है, इस संदर्भ में भी नहीं कि आप आश्रित रहना चाहते हैं, बल्कि इस तथ्य के संदर्भ में कि आप कुछ नहीं कर सकते, मान लीजिए, शर्ट पहन लें - कुछ नहीं, वे आपकी मदद करेंगे। और यह क्षण चूक गया। इसलिये उन्होंने उसे उठाया, खड़ा किया, और वह चला गया। लेकिन हम हर समय करीब हैं. डॉक्टर, नर्स, रिश्तेदार, कर्मचारी। और एक व्यक्ति को इस बात की आदत हो जाती है कि उसकी हमेशा मदद की जाएगी। लेकिन फिर वह खुद को घर पर पाता है - और वहां उसे कई सारी चीजों का सामना करना पड़ता है, जिसे वह समझ नहीं पाता है कि उसे खुद कैसे करना है। हमें एक ऐसे कॉम्प्लेक्स की ज़रूरत थी जो हमें यथासंभव वास्तविकता के करीब लाए। हाँ, यह एक सिम्युलेटर है. लेकिन यह वास्तविकता है, जीवन के करीब स्थितियों का पुनर्निर्माण। हमने उन सभी स्थितियों को ध्यान में रखने की कोशिश की जिनका सामना एक व्यक्ति को तब करना पड़ सकता है जब वह खुद को घर पर, सड़क पर, सार्वजनिक परिवहन पर, किसी स्टोर में आदि पाता है।


- आपने कहां से शुरुआत की?
हमने कपड़ों से शुरुआत की. दरअसल, जब हम किसी मरीज को कपड़े पहनने में मदद करते हैं तो हम समझ नहीं पाते कि उसे क्या दिक्कत है। इसलिए, कपड़े पहनना मुख्य कार्यों में से एक है।
इस मामले में प्रशिक्षक और संचालक शीशे के पीछे हैं। वे उसे देखते हैं. वे किसी भी समय बचाव के लिए आ सकते हैं। यह 100% सुरक्षा की गारंटी है. लेकिन वे पास नहीं हैं. रोगी सब कुछ स्वयं करता है। और ये बेहद महत्वपूर्ण है. हमारे पास एक विशेष निर्धारण प्रणाली है, लेकिन, फिर भी, उसे अकेले ही सब कुछ करना होगा।
- आप कार्य को पूरा करने के लिए कितना समय देते हैं?
हम समय देखते हैं और अगर हम देखते हैं कि तीन मिनट के भीतर एक व्यक्ति जैकेट नहीं पहन सकता है, तो वह एक घंटे तक परेशान नहीं होगा। हम समझते हैं कि वह सफल नहीं हो रहा है, और हम प्रशिक्षकों के साथ मिलकर कार्य पर काम करना शुरू करते हैं। हम कार्य पैरामीटर बदलते हैं।
अक्सर हम यह नहीं समझ पाते कि बीमार व्यक्ति के दिमाग में क्या चल रहा है। यहाँ तक कि एक स्वस्थ मस्तिष्क भी इसका पता नहीं लगा सकता। हमें ऐसा लगता है कि सब कुछ ठीक है, लेकिन घर जाने से पहले उसे सबसे पहले टीवी स्क्रीन पर अपनी जरूरत की चीजें चुननी होंगी. इस कार्य को पूरा करके, हम समझते हैं कि वह मान्यता, मान्यता के कार्यों का सामना कैसे करता है, एक न्यूरोसाइकोलॉजिस्ट को किस पर ध्यान देना चाहिए, क्योंकि हम उसे जीवन में छोड़ रहे हैं, और उसे इसे स्वतंत्र रूप से नेविगेट करने में सक्षम होना चाहिए। आख़िरकार, अगर उसे कुछ समझ नहीं आता तो वह पीछे हटने लगता है। पहले आक्रामकता होती है - फिर वह अपने "खोल" में छिप जाता है। "मैं कहीं नहीं जा रहा।" - "क्यों?" - "नहीं जाएगा"। और हम मनोवैज्ञानिकों और मनोचिकित्सकों की मदद से उन्हें बढ़ावा देते हैं। इससे पता चलता है कि हमें उन्हें यह समझना सिखाना चाहिए कि स्नान करने, दुकान पर जाने, खाना पकाने के लिए क्या आवश्यक है।
- आपके कॉम्प्लेक्स में आभासी वास्तविकता पर काफी ध्यान दिया जाता है। लेकिन यह जीवन का स्थान नहीं लेगा.
हाँ, हर कोई अब वास्तव में आभासी वास्तविकता में है। लेकिन अगर वह स्क्रीन पर बटुए को दबाएगा तो असल जिंदगी में वह उसे पहचान नहीं पाएगा। क्योंकि उसे अपने बटुए पर दबाव डालना सिखाया गया था। इसलिए, हमारा दूसरा काम सही वस्तुओं का चयन करना है। उसने किया। लेकिन असल जिंदगी में वह बेबस हैं. इसलिए, स्क्रीन पर दरवाजा खुलता है - और वह वास्तविक जीवन में चला जाता है। यह एक दुकान की नकल है जहां वास्तविक, वास्तविक वस्तुएं हैं: दूध का एक कार्टन, मटर की एक कैन, ब्रेड, मक्खन, पनीर। या कोई फार्मेसी जहां उसे दवा खरीदनी हो। या बस एक सैर. वहां मौसम कैसा है? छाता लेना चाहिए या नहीं? उसे यह सब उपलब्ध कराना होगा। यह सब विभिन्न कार्यों का एक जटिल है, जो एक "स्मार्ट" पुनर्वास कक्ष है। हां, यह कोई अपार्टमेंट या स्टोर नहीं है, बल्कि यह एक निर्माण सेट है जो वास्तविक जीवन में आने वाले कई कार्यों का अनुकरण करता है।
- और क्या महत्वपूर्ण है?
ध्वनियाँ. हम इस बात पर ध्यान नहीं देते कि अस्पताल शांत है. अस्पताल में एक व्यक्ति का ध्यान चलने पर, कार्यों को पूरा करने पर है। और फिर वह खुद को घर पर पाता है - और अचानक वापस चला जाता है। हम रिश्तेदारों के साथ संवाद करना शुरू करते हैं, पता लगाते हैं कि शॉर्ट सर्किट कब हुआ और पता चला कि वह बाहर गया था। और कारों का शोर, कुत्तों के भौंकने, आवाजें हैं। वह मुड़ा और चला गया. क्योंकि इसके बावजूद हमने उसे आवाजों पर प्रतिक्रिया करना और ध्यान केंद्रित करना नहीं सिखाया। यानी वह अपनी हरकतें करता है, भले ही उसके चारों ओर शोर हो।
हम अपने मरीजों के गिरने के कारणों को समझने लगे। बात यह है कि पुनर्वास के पहले चरण में हम आपको अपने पैरों को देखना सिखाते हैं। और जब वह बाहर जाता है और किसी चीज़ से उसका ध्यान भटकता है, तो वह अपने पैरों के बारे में भूल जाता है। और वह अपने पैरों के नीचे सहारा महसूस करने का आदी था। और इस "स्मार्ट" हॉल का कार्य यह है: एक निश्चित छवि सामने आती है, और यहां वह धीरे-धीरे रास्ते पर चलता है और उसी समय कार्य पूरा करता है। हमें गिनना होगा कि उसके सामने से कितनी लाल कारें गुजरीं। उसे अपने पैरों को देखना भूल जाना चाहिए। और जब हम वास्तविकता की सभी परतों को एक-दूसरे के ऊपर रखते हैं, तो हमें समझ आता है कि हम क्या खो रहे थे।
- कौन सा कार्य सबसे कठिन था?
सबसे कठिन कार्यों में से एक, जैसा कि बाद में पता चला, एस्केलेटर था। और विशेष रूप से एस्केलेटर से उतरना। क्या आप समझते हैं क्यों?
- समर्थन की कमी?
हाँ। रास्ता ख़त्म हो गया है, पकड़ने के लिए कुछ भी नहीं है। और वह गिर जाता है. एस्केलेटर से उतरना मरीजों के लिए सबसे बड़ी समस्या बन गया। और मॉस्को में, उदाहरण के लिए, एस्केलेटर हर जगह हैं - मेट्रो में, शॉपिंग सेंटर में। और वे उनके पास जाने से डरते थे। इस समस्या का भी समाधान करना था. हमने विशेष रूप से सिम्युलेटर का समर्थन हटा दिया ताकि मरीज़ इसके बिना रह सकें। और वे गिरे नहीं. हम उन्हें संतुलन बनाए रखना सिखाते हैं. धीरे-धीरे वे इससे डरना बंद कर देते हैं, हालांकि पहले तो घबराहट होती है।
- बस या ट्राम के प्रवेश द्वार के बारे में क्या?
वे इसके बारे में बिल्कुल नहीं सोचते. और जब हमने मरीजों के रिश्तेदारों से पूछना शुरू किया तो पता चला कि ये तो पूरी समस्या है. जब उन्हें ट्राम या बस में चढ़ना होता है तो वे छड़ी कहाँ रखते हैं? उसे पेरेसिस है, उसका हाथ ठीक से काम नहीं करता है, उसका पैर ठीक से नहीं चलता है, लेकिन वह चलता है और सक्रिय है। उसे फार्मेसी या स्टोर पर जाना होगा। और फिर वह ट्राम के पास पहुंचता है। छड़ी उसके बाएँ हाथ में है. इसके साथ वह टर्नस्टाइल पकड़ लेता है। छड़ी गिरती है. वह खो गया है। उसे उठाने की कोशिश कर रहा हूँ... बस इतना ही। ट्राम निकल चुकी है. या वे उसे उठाकर ट्राम पर चढ़ा देते हैं। लेकिन ये उनके लिए बहुत सुखद भी नहीं है. अगली बार वह ट्राम पर नहीं चढ़ेगा।
- इस समस्या को हल कैसे करें?
हम उसे सिखाते हैं: बेंत को दूसरे, खराब काम करने वाले हाथ पर लटकाया जा सकता है। आप इसे कोट बटन पर लटका सकते हैं। अलग-अलग विकल्प हैं और उन पर भी काम करने की जरूरत है। किसी भी चीज़ से शर्माने या डरने की ज़रूरत नहीं है - सब कुछ सीखा जा सकता है। आप छड़ी को अपने दुखते हाथ पर लटकाएं, अपने स्वस्थ हाथ से खुद को ऊपर खींचें, उठें, अपने स्वस्थ हाथ से छड़ी लें - और अपने काम में लग जाएं।


- क्या आपने सब कुछ पहले से देख लिया है या आप लगातार नई समस्याओं की खोज कर रहे हैं जिन्हें कवर नहीं किया गया है?
काम के दौरान लगातार नई-नई समस्याएं सामने आती रहती हैं जिन्हें हमें हल करना सीखना चाहिए। मान लीजिए विभिन्न प्रकार की सतहें। फिसलन भरा, खुरदुरा। सड़क पर फिसलन होने के कारण कोई व्यक्ति गिर सकता है। या क्या वहाँ फ़र्श के पत्थर हैं - उन पर कैसे चलें? हम उसे नेविगेट करना और यह तय करना सिखाते हैं कि किसी स्थिति में कैसे व्यवहार करना है। शरमाओ मत, इससे डरो मत।
हम चार महीने पहले "स्मार्ट" हॉल के उद्घाटन पर थे। हमने पहले मरीज़ से बात की, जो बहुत सकारात्मक व्यक्ति लग रहा था। समय गुजर गया है। क्या कोई निष्कर्ष निकालना संभव है?
आप जानते हैं, इस कमरे में कक्षाओं के बाद वे सभी अधिक सकारात्मक हो जाते हैं। हम इस प्रभाव से बहुत प्रसन्न हैं: इसका मतलब है कि मरीज को एहसास हुआ कि इस कमरे में काम करने का मतलब सामान्य जीवन की ओर एक और कदम है। उनमें से बहुत से लोग अब इसकी कल्पना भी नहीं कर सकते थे। लेकिन ऐसा होता है. वे फोबिया और डर पर काबू पाते हैं और पूरी तरह से जीना सीखते हैं। तब ऐसा रोगी गलियारे की जगह से निकलकर वास्तविक जीवन की जगह पर पहुंच जाता है और उसे एहसास होता है कि वह काम करना जारी रखता है। ऐसा महसूस हो रहा है कि जीवन बेहतर हो रहा है। और इससे पहले कि अक्सर उन्हें ऐसा लगे कि जीवन ख़त्म हो गया है, वे बस अपना जीवन जी रहे थे।
- जिस मरीज से मैंने बात की उसे चार साल पहले स्ट्रोक हुआ था। ये भी बहुत असामान्य लग रहा था.
इससे भी अधिक दिलचस्प बात यह है कि इन सभी चार वर्षों में उन्होंने सार्वजनिक परिवहन नहीं लिया। वह बाहर आँगन में गया, चला, लेकिन स्टॉप तक नहीं पहुँचा, क्योंकि उसे समझ नहीं आ रहा था कि वह कहीं कैसे जा सकता है।
- और अब?
अब वह लगभग हर दिन यात्रा करते हैं। हम उनसे संपर्क करना जारी रखते हैं, जैसा कि हम अन्य रोगियों से करते हैं। व्यक्ति सक्रिय जीवन जीता है, अपना ख्याल रखता है।
यह भी अविश्वसनीय रूप से महत्वपूर्ण लगता है: उनका पुनर्वास पूरी तरह से नि:शुल्क किया गया। एक निजी क्लिनिक में. और केवल वह ही नहीं. यह पता चला है कि एक निश्चित सरकारी कार्यक्रम है जिसके तहत जिन लोगों को स्ट्रोक हुआ है और वे विकलांग हैं, वे एक निजी क्लिनिक की दीवारों के भीतर भी, जो कि MEDSI है, मुफ्त में पुनर्वास कर सकते हैं।
जिस प्रोग्राम के बारे में हम बात कर रहे हैं वह फिलहाल केवल मॉस्को में मान्य है। यह राजधानी के सामाजिक सुरक्षा विभाग का एक कार्यक्रम है, और यह एक अत्यंत महत्वपूर्ण बात है। मेडसी में, इस वर्ष अकेले इस कार्यक्रम के ढांचे के भीतर लगभग 300 लोगों का पुनर्वास हुआ, और मॉस्को में कई हजार लोगों का पुनर्वास हुआ। यह एक बड़े पैमाने का कार्यक्रम है जो विकसित हो रहा है, विस्तार कर रहा है और आश्चर्यजनक परिणाम दे रहा है। हम वयस्कों के साथ काम करते हैं, लेकिन बच्चों के लिए बहुत बड़े कार्यक्रम हैं। इनमें व्यायाम उपकरण, पुनर्वास केंद्र और सेनेटोरियम शामिल हैं। एक बहुत बड़े पैमाने का काम जो वास्तव में मॉस्को में किया जा रहा है। अन्य क्षेत्रों में अभी तक इतना व्यवस्थित कार्य नहीं हुआ है। लेकिन यह व्यक्ति के खुद के लिए और परिवार के लिए बहुत बड़ा सहारा है।
- अपने भविष्य की क्या योजनाएं हैं?
हमारा अगला विषय जिस पर हम वर्तमान में काम कर रहे हैं वह यह है कि अनिवार्य चिकित्सा बीमा के तहत मुफ्त पुनर्वास के ढांचे के भीतर, हम इसे यथासंभव प्रक्रियाओं से भरपूर बनाना चाहते हैं। सीमित टैरिफ किसी व्यक्ति को उसकी जरूरत की हर चीज नहीं दे सकते। हम सिमुलेटर, कंप्यूटर प्रोग्राम और आधुनिक डिजिटल तकनीकों की मदद से इस समस्या को हल करने का प्रयास कर रहे हैं।
अब एक अविश्वसनीय रूप से महत्वपूर्ण विषय सार्वजनिक-निजी भागीदारी है। MEDSI हमें इस प्रकार का एक सफल उदाहरण दिखाता है। आख़िरकार, अधिकांश लोगों को यह नहीं पता कि किसी व्यावसायिक क्लिनिक में मुफ़्त इलाज कराना संभव है।
कई लोग आश्चर्यचकित हैं कि ऐसा है।
लेकिन अधिकांश को तो पता ही नहीं. हालाँकि, यह पता चला है कि ऐसे कई कार्यक्रम हैं जिनके अंतर्गत यह संभव है। MEDSI राज्य के साथ अन्य किन क्षेत्रों में सहयोग करता है?
तीव्र कोरोनरी सिंड्रोम, एंडोवास्कुलर सर्जरी, स्टेंटिंग, ऑन्कोलॉजी और कीमोथेरेपी, संयुक्त प्रतिस्थापन, कुछ सर्जिकल और स्त्री रोग संबंधी ऑपरेशन वाले मरीज़, जो काफी जटिल और उच्च तकनीक वाले हैं - हम यह सब राज्य कार्यक्रम के ढांचे के भीतर और की कीमत पर करते हैं। राज्य। हम ऐसा कर सकते हैं और करना भी चाहिए, इसके बारे में बात करें ताकि लोगों को पता चले और वे हमारे पास आने से न डरें।
- क्या इस दिशा में कोई बाधाएँ एवं समस्याएँ हैं?
निश्चित रूप से। गहन देखभाल इकाइयों में गंभीर रूप से बीमार रोगियों का पुनर्वास हमारी चिकित्सा का एक "ब्लैक होल" है। कोई भी ऐसे मरीज़ों को भर्ती नहीं करना चाहता, क्योंकि यह सस्ती दर है, लेकिन बहुत कठिन काम है। निरंतर देखभाल और बहुत विशिष्ट प्रक्रियाएं। किसी व्यक्ति को ऑपरेशन के लिए ले जाना आसान और अधिक लाभदायक है। ऐसे कार्यों के आयोजन में बहुत कुछ उत्साही लोगों और क्षेत्रीय नेतृत्व के संयुक्त प्रयासों पर निर्भर करता है। प्रभावी बातचीत का एक उदाहरण येकातेरिनबर्ग का क्लिनिकल ब्रेन इंस्टीट्यूट है, जिसके प्रमुख प्रोफेसर ए.ए. हैं। बेल्किन, सर्वोच्च उत्साही और पेशेवर।
- हमने क्लिनिकल ब्रेन इंस्टीट्यूट के बारे में लिखा।
हाँ, लेकिन ऐसे कुछ ही उदाहरण हैं। ज्यादातर मामलों में, मेरे द्वारा बताए गए कारणों से कोई भी ऐसा नहीं करना चाहता।
साथ ही, यह समझना महत्वपूर्ण है कि पुनर्वास केवल उन लोगों की मदद करने के बारे में नहीं है जो खुद को कठिन जीवन स्थितियों में पाते हैं। आप उन्हें सामान्य जीवन में लौटाएं, उन्हें काम करने, घर का काम करने का अवसर दें और खुद पर और दूसरों पर बोझ न बनें।
हाँ, यह बिल्कुल सच है। पुनर्वास की अब पूरी दुनिया में बहुत मांग है क्योंकि हम परिणाम देख रहे हैं। अगर कुछ और होता तो कोई भी इस पर इतना ध्यान नहीं देता। मुझे वह समय अच्छी तरह से याद है जब यह हमारे लिए बहुत स्पष्ट नहीं था कि जटिल न्यूरोसर्जिकल हस्तक्षेप क्यों किए गए थे। डॉक्टरों ने एक आदमी की जान बचाई - और उसे निरंतर देखभाल की आवश्यकता वाली स्थिति में छोड़ दिया। तब "पुनर्वास" की अवधारणा अस्तित्व में नहीं थी। अब यहां असली क्रांति हो गई है.' हमने स्ट्रोक और दिल के दौरे के बाद, ऑन्कोलॉजिकल हस्तक्षेप, कीमोथेरेपी और विकिरण थेरेपी, पूर्ण संयुक्त प्रतिस्थापन के बाद सबसे गंभीर रोगियों का पुनर्वास करना सीख लिया है, और यह केवल उन लोगों की देखभाल नहीं है जिन्हें उनके भाग्य पर नहीं छोड़ा जा सकता है। हमने उन्हें समाज को वापस देना सीख लिया है।
बातचीत का संचालन किया नतालिया लेस्कोवा
शिक्षाविद, प्रोफेसर, चिकित्सा विज्ञान के डॉक्टर कॉन्स्टेंटिन विक्टरोविच ल्याडोव MEDSI इनपेशेंट क्लस्टर के प्रमुख होंगे। इससे पहले, 2006 से, कॉन्स्टेंटिन ल्याडोव ने रूसी संघ के स्वास्थ्य मंत्रालय के संघीय राज्य बजटीय संस्थान "उपचार और पुनर्वास केंद्र" के निदेशक के रूप में कार्य किया था।
कॉन्स्टेंटिन विक्टरोविच ल्याडोव का जन्म 1959 में मॉस्को में हुआ था, उन्होंने आई.एम. के नाम पर फर्स्ट मॉस्को मेडिकल इंस्टीट्यूट से स्नातक किया था। सेचेनोव। 1997 से, उन्होंने मॉस्को सेंट्रल क्लिनिकल बेसिन हॉस्पिटल के मुख्य चिकित्सक के रूप में काम किया, बाद में नेशनल मेडिकल एंड सर्जिकल सेंटर के निदेशक, कार्यकारी निदेशक के रूप में काम किया। एन.आई. पिरोगोव। कॉन्स्टेंटिन विक्टरोविच यूरोपियन सोसाइटी ऑफ कार्डियोलॉजी के हृदय पुनर्वास पर कार्य समूह के सदस्य और "बुलेटिन ऑफ रिस्टोरेटिव मेडिसिन" पत्रिका के संपादकीय बोर्ड के सदस्य हैं, जो 300 से अधिक वैज्ञानिक लेखों और 12 मोनोग्राफ के लेखक हैं। शिक्षाविद के.वी. ल्याडोव मस्कुलोस्केलेटल प्रणाली को नुकसान के साथ स्ट्रोक और मायोकार्डियल रोधगलन के बाद रोगियों के पुनर्वास और चोटों वाले रोगियों के पुनर्वास में एक अग्रणी विशेषज्ञ हैं। उन्हें पुनर्वास में नई आधुनिक तकनीकों को पेश करने वाले अग्रदूतों में से एक माना जाता है।
MEDSI में, कॉन्स्टेंटिन ल्याडोव MEDSI इनपेशेंट क्लस्टर प्रोजेक्ट के विकास में शामिल होंगे, जिसमें ओट्राडनॉय में क्लिनिकल अस्पताल, ओट्राडनॉय सेनेटोरियम, शचेलकोवो में क्लिनिक, स्टुपिनो में क्लिनिक, क्रास्नोगोर्स्क में क्लिनिक, ओट्राडनॉय में क्लिनिक शामिल होंगे। , मिटिनो में क्लिनिक, और एम्बुलेंस सेवा। सहायता, सोल्यंका पर पॉलीक्लिनिक। मेडसी इनपेशेंट क्लस्टर परियोजना के सफल कार्यान्वयन से कंपनी को आउट पेशेंट, इनपेशेंट और पुनर्वास सेवाओं के प्रावधान के लिए बाजार में अपनी स्थिति मजबूत करने में मदद मिलेगी।
कॉन्स्टेंटिन ल्याडोव के साथ, चिकित्सा के विभिन्न क्षेत्रों के विशेषज्ञों की एक मजबूत टीम MEDSI में आई, जिसमें प्रोफेसर, डॉक्टर ऑफ मेडिकल साइंसेज तात्याना व्लादिमीरोवना शापोवालेन्को, ओट्राडनॉय में MEDSI क्लिनिकल अस्पताल के मुख्य चिकित्सक शामिल थे, जो पहले चिकित्सा के लिए उप निदेशक का पद संभाल चुके थे। संघीय राज्य बजटीय संस्थान "उपचार और पुनर्वास केंद्र" का कार्य »रूसी संघ के स्वास्थ्य मंत्रालय। तात्याना शापोवालेन्को पुनर्स्थापना चिकित्सा और चिकित्सा पुनर्वास के मुद्दों पर घरेलू और विदेशी चिकित्सा प्रकाशनों में कई प्रकाशनों की लेखिका हैं, और उन्हें रोसिया टीवी चैनल पर टेलीविजन कार्यक्रमों "गिव योरसेल्फ लाइफ" की श्रृंखला के प्रस्तुतकर्ता और मुख्य चिकित्सक के रूप में भी जाना जाता है। , एक स्वस्थ जीवन शैली के लिए समर्पित।
"मेडसी टीम में इस स्तर के विशेषज्ञों के आने से हमें कंपनी की दक्षताओं का विस्तार करने, चिकित्सा देखभाल के सभी चरणों को संयोजित करने और चिकित्सा पुनर्वास की दिशा को मजबूत करने की अनुमति मिलेगी," मेडसी ग्रुप ऑफ कंपनीज जेएससी के मेडिकल डायरेक्टर पावेल बोगोमोलोव, उम्मीदवार ने कहा। चिकित्सा विज्ञान के.

