Патология эндометрия: причины, диагностика, лечение. Нормальные и патологические изменения эндометрия на узи Результаты и обсуждение
План статьи
Неоднородный эндометрий – это тревожный сигнал о присутствии различных отклонений в организме женщины. Итак, что это значит? Эндометрий представляет собой ткань, которая покрывает внутренний слой матки, а ее неоднородность подтверждает наличие воспалительного процесса или гормонального нарушения. Для врачей такая неоднородность матки сигнализирует об отклонении не только в женских половых органах, а и в организме в целом.
Особенности эндометрия
Слизистая оболочка матки, которая обогащена кровеносными сосудами. Размер внутреннего слоя матки помогает в определении заболевания, которое может угрожать даже жизни женщины. Толщина эндометрия видоизменяется в зависимости от различных факторов, но в некоторых случаях это может являться нормой.
Нормальные показатели
Для женщин детородного возраста нормальный эндометрий на различных фазах цикла имеет свои особенности:
- 1 фаза – Начало цикла. Толщина эндометрия варьируется от 5 до 9 мм. Звук проходит отлично, а также разделений на слои не имеется.
- 2 фаза – Середина цикла. Происходит уплотнение эндометрия. Эхогенность снижается, однако проходимость звука остается достаточно высокой.
- 3 фаза – Конец цикла. Происходит разделение эндометрия на слои с гиперэхогенными включениями, которые достигают 9-10 мм. Также стоит отметить, что эта самая благоприятная фаза для зачатия.
А для женщин в стадии постменопаузы нормой считается толщина внутренней оболочки матки не менее 6 мм с ровной структурой.
В целом эндометрий в норме имеет в какой-то степени однородную структуру, то есть он одинаково уплотненный и также примерно утолщен в зависимости от фазы цикла. Однако стоит отметить, что в редких случаях неоднородный внутренний слой матки может являться физиологической нормой, но в основном это свидетельствует об опасных нарушениях в организме.
Причины отклонений
В основном, когда эндометрий неоднородной структуры — это считается физиологической нормой. Она зависит, в какой сейчас фазе менструального цикла находится женщина.
А о проблемах с неравномерной толщиной эндометрия говорят следующие отклонения:
- Когда неоднородный внутренний слой матки, вне зависимости от периода менструального цикла, проявляется изменением гормонального фона женского организма.
- Когда женщина находится в периоде пред- или постменопаузе, такое состояние может гласить о наличии онкологического заболевания или же об иных серьезных патологических процессах.
Существенным фактором неоднородности эндометрия является нарушение кровоснабжения внутренней слизистой оболочки матки.
Перед гинекологом стоит главная задача — определение точной причины отклонения. Для этого пациентке предстоит пройти обширное обследование, а иногда даже проконсультироваться со специалистами иного профиля.
На узи специалист видит структуру, и дает заключение, присутствуют ли патологические изменения или нет.
Типы
В данное время принято разделять данное состояние на два типа, а именно:
- Нормальный неоднородный эндометрий – это когда развитие происходит во время менструального цикла или же во время вынашивания ребенка. Такое состояние является нормой, то есть естественным, оно не причиняет дискомфорта и не требует приема медикаментов.
- Патологический – это когда развитие происходит вне вынашивания ребенка и вне соответствующего дня менструации. Данную патологию необходимо подвергнуть медикаментозному лечению, но сначала нужно определить причину ее возникновения. Факторов может быть много: дисбаланс гормонов, травма слизистой оболочки матки, нарушение кровоснабжения, а также микроциркуляции внутреннего слоя и органов малого таза в целом.
Стоит отменить, что бывают случаи врожденной неоднородности эндометрия из-за недоразвитости или особенности развития репродуктивной системы.
Симптомы
Симптоматические проявления у данного заболевания недостаточно определимы, но как врача, так и саму пациентку должно насторожить, во-первых, нарушения в менструальном цикле и наличие болевых ощущений при менструации. Такими признаками неоднородный эндометрий проявляется на начальных стадиях.
Неоднородная структура эндометрия диагностируется гинекологом по результатам ультразвукового исследования, а после дополнительного обследования возможно определение ряда иных заболеваний. При своевременном обращении к врачу, женщина может предупредить развитие бесплодия, онкологического заболевания, обильных кровотечений, скопления крови в полости матки, а также разрыва эндометрия.
Если уже поставлен диагноз неоднородный эндометрий, это означает, что в организме запущен воспалительный процесс. Его нельзя игнорировать, а тем более, заниматься самолечением, это только усугубит ситуацию.
Возможно, гинеколог назначит выскабливание – это довольно простая процедура. Она предусматривает удаление верхнего слоя матки, который потом имеет свойство восстанавливаться. Как правило, данную процедуру проводят за некоторое время до наступления месячных.
Лечение после операции назначается с помощью антибиотиков. На протяжении небольшого количества времени могут наблюдаться кровянистые выделения или же небольшое кровотечение.
Неоднородная структура внутреннего слоя матки бывает после проведения медикаментозного аборта. В данном случае из-за тонкого слоя эндометрия выскабливание не назначается.
Процесс восстановления длится на протяжении месяца, однако медики пытаются ускорить данный процесс.
Лечение
В зависимости от рода патологического процесса и состояния слизистой оболочки назначается определенная лекарственная терапия. В случаях воспалительного процесса лечение проходит при помощи антибиотиков, которые имеют обширный спектр действия, а именно:
- Цефтриаксон;
- Амоксициллин.
Также назначают препараты для повышения иммунной системы. В некоторых случаях, в дополнение назначают нестероидные противовоспалительные медикаменты:
- Ибупрофен;
- Диклофенак.
В случаях дисбаланса гормонального фона лечение происходит с помощью гормонов:
- Довольно часто с применением комбинированных, оральных контрацептивов, таких как Регулон, Ярина;
- Эстрогена, например, Эстрожель;
- Прогестерона, например, Утрожестан, Ноколут.
Профилактика
В целях предотвращения данного заболевания следует взять на вооружение последующие рекомендации.
Во-первых, подобает начать с прохождения узи и профилактического осмотра у гинеколога с интервалами один раз в полгода. Следует также сдать необходимые анализы и мазки, особенно для женщин репродуктивного возраста, так как нужно регулярно следить за уровнем гормонов.
Во время полового акта стоит со вниманием отнестись к применению барьерных методов контрацепции, которые смогут предотвратить наступление нежелательного зачатия. А также это является одним из методов профилактики заражения венерическими заболеваниями.
Обязательным требованием является прохождение профилактического осмотра и узи один раз в год женщин, которые находятся в состоянии менопаузы, так как данные женщины находятся в зоне риска.
При возникновении первых тревожных симптомов или болезненности в области органов малого таза надо срочно обратиться к своему лечащему гинекологу. Данное состояние может означать наличие инфекции или развитие патологических отклонений. Если внимательно относиться к своему здоровью и беречь его, можно предотвратить возникновение различного рода заболеваний или же быстро вылечить их на ранней стадии.
Эндометрий матки – слизистый слой, который находится внутри маточного тела, полностью выстилает ее полость и обеспечивает большим количеством кровеносных сосудов. Ему отводится главная роль при менструальном периоде.
К основной функции эндометрия относят создание благоприятной среды и условий для прикрепления плодного яйца внутри тела матки.
Если он будет слишком тонкий или будет отмечаться утолщение, то беременность не сможет протекать нормально, возможен в данной ситуации выкидыш. Лечение любого патологического процесса должно проводиться исключительно специалистом, после предварительного обследования.
Эндометрий – что это такое?
Эндометрий тела матки – это слизистый слой органа, создающий благоприятные условия для прикрепления плодного яйца. Он изменяется течение всего менструального периода, то есть его толщина. Наибольшая толщина приходится на последние дни цикла, а наименьшая – в первые дни.
Из-за влияния неблагоприятных факторов эндометрий органа может стать тонкий, такое состояние будет препятствовать прикреплению зародыша, а также может спровоцировать бесплодие у женщины. Бывают такие случаи, когда яйцеклетка прикрепляется к тонкому слою, но через время происходит произвольный выкидыш. Правильное лечение поможет избавиться от проблемы, благоприятно зачать и выносить малыша.
Норма толщины эндометрия матки
Как уже говорилось ранее, эндометрий и его толщина изменяется в течение всего менструального периода. Каждая фаза цикла соответствует определенной толщине слоя. Все изменения происходят под воздействием половых женских гормонов.
Чтобы наступила беременность, толщина данного слоя должна быть в норме. Норма эндометрия тела матки для прикрепления оплодотворенной яйцеклетки – 0,7 см.
Определить данный параметр можно при помощи ультразвукового исследования, которое назначается женщине в определенный период цикла.
Любые отклонения от нормы могут свидетельствовать о том, что прогрессирует патология, причины данного процесса могут быть разнообразными.
Тонкий слой эндометрия в матке
Гипоплазия или тонкий слой эндометрия тела матки – отклонение от нормы. Проявляется патология в виде недоразвития верхней или нижней слизистой оболочки органа. Такое нарушение приводит к невозможности прикрепления оплодотворенной яйцеклетки.
Причины гипоплазии:

Симптомы гипоплазии могут не проявиться на начальной стадии, а патология определяется только при гинекологическом осмотре.
Симптомы заболевания слизистого слоя органа:

Тонкий эндометрий и беременность не могут сочетаться. Данная патология провоцирует нарушения репродуктивной функции и может привести к абсолютному бесплодию. В такой ситуации лечение должно проводиться незамедлительно, чтобы исключить серьезные последствия.
Своевременная терапия может увеличить шанс на вынашивание и рождение здорового малыша.
Утолщение слоя эндометрия тела матки
В гинекологии также отмечается такое определение, как гиперплазия, которое свидетельствует об утолщение слизистого слоя и образовании полипов. Данная патология имеет доброкачественное течение.
 Определить отклонение толщины от нормы можно во время гинекологического осмотра, а также при помощи ультразвукового исследования. Лечение может и не проводиться, если не наблюдается бесплодие и отсутствуют какие-либо симптомы патологии.
Определить отклонение толщины от нормы можно во время гинекологического осмотра, а также при помощи ультразвукового исследования. Лечение может и не проводиться, если не наблюдается бесплодие и отсутствуют какие-либо симптомы патологии.
Гиперплазия бывает простого типа и атипической формы. Простая гиперплазия характеризуется преобладанием железистых клеток, приводящих к развитию кистозных образований. Лечение включает не только использованием препаратов, но и проведение операции. Полипы в зависимости от клеточного строения могут быть железистыми, фиброзными, смешанного типа.
Патология слизистого слоя тела матки атипической формы включает прогрессирование аденоматоза. Гистологический анализ показывает изменения в структуре ткани. Аденоматоз в большей степени относится к злокачественному заболеванию.
Спровоцировать утолщение слоя могут такие разнообразные причины:

Многие специалисты также придерживаются мнения, что вызвать гиперплазию могут и такие причины, как сбой гормонального фона, прогрессирование опухолей, воспалительные процессы, заболевания эндокринной системы, инфекции, передающиеся половым путем.
Также патология возникает и в результате длительного приема противозачаточных средств, которые содержат исключительно эстрогены.
Симптомы гиперплазии:
- Нарушение месячных (цикл становится более длинным или наоборот уменьшенным).
- Мазание крови, которое отмечается у пациентки за несколько дней до месячных.
- Кровотечение со сгустками.
- Выделение крови при половом акте.
- Изменения в длительности и обильности выделений при менструации.
Лечение проводится либо консервативным путем (иногда, в комплексе, проводится и народными средствами), либо при помощи операции. Если отказаться от терапии или провести ее несвоевременно, то могут возникнуть следующие осложнения:

К профилактике данного заболевания относят:
- исключение внеплановой беременности и абортов;
- правильный и здоровый образ жизни;
- уменьшение стрессовых ситуаций;
- своевременное лечение заболеваний и патологий половой системы, а также эндокринной системы.
Патология, симптомы, причины и лечение
В современной медицине выделяют несколько патологий слизистого слоя тела матки, каждая из которой имеет определенные причины возникновения, симптомы и способы лечения.

Диагностика патологии
Если у женщины были выявлены признаки заболевания, то необходимо пройти тщательное обследование, сдать анализ крови и мочи. При гинекологическом осмотре специалист может обнаружить, что эндометрий стал тонкий или наоборот утолщенный, матка изменила форму и находится в тонусе. Также пациентке рекомендуется пройти:

Норма, когда показатели УЗИ и анализов в пределах допустимых значений.
Возможно ли лечение без операции?
Лечение заболевания может проводиться консервативным и хирургическим путем. Операционное вмешательство проводится только при запущенных ситуациях.
 Консервативная терапия включает лечение медикаментозное и народными средствами. Выбор гормональных препаратов будет зависеть от возрастной категории пациентки, желания в будущем иметь детей, стадии заболевания.
Консервативная терапия включает лечение медикаментозное и народными средствами. Выбор гормональных препаратов будет зависеть от возрастной категории пациентки, желания в будущем иметь детей, стадии заболевания.
Лечение народными средствами проводиться под наблюдением специалиста, курс подбирается индивидуально в зависимости от многих факторов. Пациентке могут порекомендовать крапиву, календулу, шиповник, тысячелистник, подорожник. Данные травы помогут остановить кровотечения. Также назначается гирудотерапия, которая оказывает положительный эффект при сгущении крови.
Dueholm, C. Møller, S. Rydbjerg, E. S. Hansen, G. Ørtoft
P.G.Leone, D.Timmerman, T.Bourne, L.Valentin, E.Epstein, S.R.Goldstein, H.Marret, A.K.Parsons, B.Gull, O.Istre, W.Sepulveda, E.Ferrazzi, T.Van den Bosch
Трансвагинальное ультразвуковое обследование имеет большое значение в диагностике рака эндометрия у женщин с постменопаузальным кровотечением. Женщины с эндометрием толщиной ≤ 4 мм, измеренным с помощью трансвагинального сканирования, имеют низкий риск развития рака эндометрия (1 на 100 случаев, если они не принимают заместительную гормональную терапию, 1 на 1000, если они принимают терапию). У женщин с постменопаузальным кровотечением и толщиной эндометрия ≥ 5 мм присутствует высокий риск рака эндометрия (1 на 4 случая), поэтому необходимо получить качественный внутриматочный соскоб для гистологического анализа. Ультразвуковое исследование может предоставить информацию об индивидуальном риске злокачественных новообразований у женщин в постменопаузе с кровотечением и толщиной эндометрия ≥ 5 мм.
Наше исследование включает женщин с постменопаузальным кровотечением и толщиной эндометрия ≥ 5 мм, который был измерен трансвагинальным датчиком. Исследование проводилось в Университетской клинике в Орхусе, Дания, в период с ноября 2010 по февраль 2012. Всем женщинам проводили трансвагинальное сканирование (TVS) и гель-инфузионную сонографию (ГИС), все были запланированы на гистероскопию с резектоскопической биопсией и дополнительным выскабливанием для оценки внутриматочной патологии (Таб.1).
Таблица.1. Схема отбора пациентов для исследования.
Трансвагинальное сканирование (TVS)
TVS проводили на аппарате Voluson E8 Expert, оборудованном эндовагинальным датчиком (6-12 МГц), согласно протоколу сканирования. Параметры допплерографии была настроены заранее, стандартизировано (частота 6 МГц, коэффициент усиления мощности допплера 50, динамический диапазон 10 дБ; персистентность 2, цвет карты 1, фильтр 3).
TVS сканирование включало визуальную оценку следующих параметров, определенных Международной Группой Опухолевого Анализа Эндометрия (IETA): толщина эндометрия, его эхогенность (гипер-, гипо-, и изоэхогенный, гомо / гетерогенный), кистозный компонент (да / нет), если есть, то ровные или неровные пределы, границы эндометрия (ровные или неровные, гомо- / гетерогенные), линия смыкания (да / нет), прервана (да / нет)).
Анализ энергетического допплера включал визуальную оценку следующих параметров: сосуды (имеющиеся (да / нет), наличие доминирующего сосуда (да / нет), если доминирующий сосуд есть, то единичный (да / нет) или двойной (да / нет), происхождение (фокусное / мультифокусное) множественные сосуды (да / нет); разветвления (да / нет), если есть разветвления, то упорядоченные / беспорядочные, круговое направление сосудов (да / нет). Мы оценивали субъективно: большие сосуды (да / нет) , цветной допплер (да / нет), плотность расположения сосудов (да / нет).
Гель-инфузионная сонография (ГИС)
ГИС была проведена после TVS. Мы использовали небольшой гибкий стерильный катетер, оснащенный шприцем на 10 мл, содержащий Instillagel® (E.Tjellesen A / S, Lynge, Дания), который вводился в полость матки. У пациентов с непроходимой шейкой матки мы использовали небольшой расширитель Гегара. Введение геля в полость матки проводили под контролем УЗИ.
Полость матки затем сканировали в сагиттальной и поперечной плоскостях, оценивая те же параметры, что и для обычного TVS. Также были оценены: наличие образования, его локализацию и процент поражения эндометрия (то есть повреждено ≤ 25% поверхности) (да / нет); Структура поверхности локального повреждения (равномерная / неравномерная); Структура общей поверхности эндометрия (гладкая, полиповидная, неровная).
Гистероскопия
Амбулаторная гистероскопия проведена всем пациентам с использованием местной или общей анестезии. У 112 пациентов гистероскопия была выполнена сразу после ультразвукового исследования, у других пациентов при следующем визите в течение 3-х недель после ультразвукового исследования. Во время гистероскопии были предприняты попытки удалить всю ткань из полости матки. У одного пациента были отобраны от трех до пяти образцов эндометрия.
Расчет риска развития рака эндометрия по балльной системе
(Risk of endometrial cancer score (REC score))
На основании наших анализов, мы разработали систему подсчета баллов риска развития рака эндометрия (Рис.1). Система подсчета баллов включила индекс массы тела (≥30 = 1 балл), толщину эндометрия (≥10мм = 1 балл), (≥15мм = 1 балл), наличие васкуляризации, доминантный сосуд (присутствует = 1 балл), несколько сосудов (присутствуют = 1 балл), большие сосуды (присутствуют = 1 балл) и плотно расположенные сосуды (присутствуют = 1 балл), прерывистая эндомиометриальная зона (присутствует = 1 балл) и неровная поверхность эндометрия при ГИС (присутствует = 1 балл). Добавление этих значений составляет балл риска развития рака эндометрия. Количество баллов 3 для TVS или 4 для ГИС показали хорошие результаты при сканировании и правильно диагностировали высокий уровень развития рака эндометрия у около 90% всех пациентов.

Рис.1. Схематическое изображение определения риска развития рака эндометрия по балльной системе.
УЗИ параметры исследования эндометрия определены Международной Группой Опухолевого Анализа Эндометрия (IETA)
Толщина эндометрия измеряется в сагиттальной плоскости. Калиперы должны быть размещены на границе эндометриально-миометриального слоя, перпендикулярно средней линии эндометрия (рис.2). Когда присутствует жидкость, тогда измеряется толщина отдельных частей эндометрия и сумма их записывается (рис.2b).

Рис.2. Схематическое и УЗ-изображение измерения эндометрия в норме (а), и при наличии внутриматочной жидкости (b).
Эхогенность эндометрия оценивается по сравнению с эхогенностью миометрия, как гиперэхогенный, изоэхогенный или гипоэхогенный.
Гомогенность эндометрия оценивается по его структуре. “Гомогенный” эндометрий является однородным и имеет трехслойную структуру (Рис.3). “Гетерогенный” эндометрий описывается, если есть неоднородность структуры, асимметрия или кистозные образования (Рис.4).

Рис.3. “Гомогенный” эндометрий: (a) схематическое изображение трехслойного эндометрия, (b) гипоэхогенный, (c) гиперэхогенный, (d) изоэхогенный.

Рис.4. “Гетерогенный” эндометрий: на однородном фоне визуализируются кистозные образования с ровными краями (а), на однородном фоне наблюдаются кистозные образования с неровными краями (b), гетерогенный фон без кистозных участков (с), на гетерогенном фоне присутствуют кистозные образования с ровными краями (d) и на гетерогенном фоне кистозные образования с неровными краями (е).
Эндометрий считается “линейным”, если линия смыкания листков эндометрия определяется как прямая, и “нелинейным”, если линия смыкания визуализируется как “зазубренная” или “прерванная” или вообще отсутствует (рис.5).
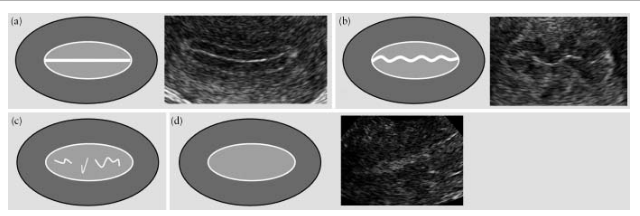
Рис.5. Линия смыкания листков эндометрия: “линейная” (а), “зазубренная” (b), “прерванная” (с) и такая, которая не визуализируется (d).
Эндометриально-миометриальный участок описывается как “ровный”, “неровный”, “прерванный” или “неопределенный” (рис.6).

Рис.6. Эндометриально-миометриальный участок: “ровный” (a), “неровный” (b), “прерванный” (c) и “неопределенный” (d).
Внутриматочная жидкость описывается как анэхогенная, изоэхогенная, смешанной эхогенности (Рис.7).

Рис.7. Внутриматочная жидкость: (a) гипоэхогенная, (b) изоэхогенная, (c) смешанной эхогенности.
Оценка допплерометрии
Настройки допплера должны быть скорректированы, чтобы обеспечить максимальную чувствительность (частота ультразвука не менее 5,0 МГц, частота повторения импульсов (PRF) 0,3-0,9 кГц, фильтр стенки сосудов 30-50 Гц, усиление цвета допплера должно быть уменьшено до тех пор, пока все цветовые артефакты не исчезнут).
Допплер оценивается по присутствию кровотока: 1 балл дается, когда нет потока цветных сигналов в эндометрие, 2 балла, если только минимальный кровоток может быть обнаружен, 3 балла – когда умеренный кровоток присутствует, и оценка 4, когда проявляется значительный кровоток (Рис.8) .
ОБСУЖДЕНИЕ
Мы построили систему подсчета баллов (REC), что позволяет эффективно отличать доброкачественные и злокачественные образования эндометрия. REC система подсчета баллов правильно определила новообразования у девяти из 10 женщин в постменопаузе с толщиной эндометрия ≥ 5 мм. Подход расчета баллов может быть использован для снижения количества проведения инвазивных процедур.
Мы пользовались терминами и классификацией, определенными Международной Группой Опухолевого Анализа Эндометрия (IETA), которые можно использовать для измерения и описания патологии с локализацией в полости матки. Основная цель данной работы заключается в создании списка терминов и определений, которые могут быть использованы как в ежедневной практике врачей, так и в научных исследованиях.
По мнению В.Н. Демидова и А.И. Гуса , ультразвуковое исследование эндометрия следует осуществлять в первые три дня после окончания менструации, в норме в это время эндометрий должен быть полностью однородным и гипоэхогенным.
При железистой гиперплазии (ГЭ) толщина эндометрия составляет 1-1.5 см, редко достигая 2.0 см. Эхогенность гиперплазии повышена, эхоструктура однородная, часто с множественными мелкими анэхогенными включениями. Иногда дистальней ГЭ отмечается акустический эффект усиления (рис. 1-4). При визуализации участков повышения эхогенности на фоне практически неизмененного эндометрия возможен вывод о наличии очаговой гиперплазии эндометрия (рис.).
Совершенно неоднозначна ситуация с ультразвуковой диагностикой атипической гиперплазии эндометрия (АГЭ). Ряд авторов указывают, что специфических эхографических критериев диагностики АГЭ нет. Толщина эндометрия при этом состоянии колеблется в пределах 1.5-2.0 см, в отдельных случаях достигая 3.0 см. Эхогенность АГЭ средняя, эхоструктура однородная (рис.5-6).
Как справедливо отмечают В.Н. Демидов и А.И. Гус , несмотря на существенные морфологические различия полипов эндометрия (железистые, железисто-фиброзные, фиброзные, аденоматозные), в их эхографическом изображении имеется много общего. Типичная эхокартина полипа эндометрия (ПЭ) - овальное или округлое образование средней или повышенной эхогенности с четкой границей между полипом и окружающими тканями, как правило, в виде анэхогенного ободка (рис. 7-15).
Размеры полипов могут очень существенно варьировать, от 0,5 см до 4-6 см (в случае железисто-фиброзных и аденоматозных ПЭ). При наличии мелких ПЭ (<0.5 см) диагностика затруднена, и, как замечают В.Н. Демидов и А.И. Гус, единственным эхопризнаком может явиться деформация срединной линейной гиперэхогенной структуры М-эхо.
Допплерография при гиперпластических процессах эндометрия. По данным Б.И. Зыкина , при ГЭ кровоток внутри слизистой оболочки либо не регистрировался (у 75-80% больных), либо визуализировались немногочисленные цветовые локусы (рис. 16).
Цветовая допплерография полипов эндометрия выявляла питающий сосуд в виде "цветового мостика" между суб- и эндометриальной зонами (рис. 17-18).
Показатели кровотока при доброкачественных гиперпластических процессах эндометрия характеризовались низкой скоростью и достаточно высокой резистентностью (рис. 19-21, табл. 1). Сходные данные получены другими авторами .
Таблица №1. Показатели интраэндометриального кровотока при гиперпластических процессах (Б.И. Зыкин, 2001 г.).
Рак эндометрия
Очень большое количество работ посвящено попытке соотнести риск наличия рака эндометрия (РЭ) с толщиной М-эхо, особенно в постменопаузе. Так A. Kurjak и соавт считают патогномоничным для РЭ толщину эндометрия >8 мм в перименопаузе, и >5 мм в постменопаузе. S. S. Suchocki и соавт. не обнаружили ни одного случая рака или гиперплазии при толщине эндометрия Ряд авторов обращают особое внимание на весьма низкую специфичность утолщения эндометрия, как критерия РЭ. Так по данным I. Fistonic и соавт. у пациенток с постменопаузальными кровотечениями толщина эндометрия составила: 6.2 мм при атрофии эндометрия, 12.4 мм при простой гиперплазии, 13.4 мм при комплексной гиперплазии, 14.1 мм при карциноме. Авторы не обнаружили достоверных отличий в толщине эндометрия между группами с гиперплазией и карциномой. При этом средний возраст больных с карциномой был достоверно выше (62 года). Bakour и соавт. , используя толщину эндометрия 4 мм, как критерий малигнизации, смогли диагностировать карциному эндометрия с чувствительностью, специфичностью, ПЦПР, ПЦОР 92.9%, 50,0%, 24.1%, 97.6%. Авторы приходят к выводу, что у женщин с постменопаузальным кровотечением толщина эндометрия <4 мм позволяет с высокой вероятностью исключить вероятность карциномы, однако толщина 4 мм не добавляет значимой информации о наличии или отсутствии малигнизации.
При диагностике РЭ существенную роль может сыграть оценка внутренней эхоструктуры М-эхо. По мнению Т. Dubinsky и соавт. тонкий гомогенный эндометрий является прогностическим признаком доброкачественной находки, в то время как визуализация неоднородной эхоструктуры всегда требует гистологического исследования для уточнения диагноза. Комбинированное использование трех эхографических критериев (толщина 5мм, неровный контур, неоднородная эхоструктура) позволило G.Weber и соавт. диагностировать карциному эндометрия с чувствительностью, специфичностью, ПЦПР, ПЦОР 97%, 65%, 80%, 94%.
Важное значение имеет возможность эхографической оценки злокачественной инвазии в миометрий. Так по данным F. Olaya и соавт. при диагностике глубокой инвазии карциномы эндометрия в миометрий (>50%) чувствительность, специфичность и точность трансвагинальной эхографии составили 94.1%, 84.8%, 88%. При дифференциации степени инвазии карциномы эндометрия в миометрий (инвазии нет, инвазия прилегающих к эндометрию слоев, глубокая инвазия) чувствительность, специфичность и точность трансвагинальной эхографии составили 66.2%, 83.1%, 77.2%. Полученные результаты сопоставимы с эффективностью МРТ без контрастирования, и незначительно ниже эффективности МРТ с контрастированием.
Особого внимания заслуживают работы, авторы которых описывают случаи карциномы эндометрия в постменопаузе с тонким или даже невизуализируемым эндометрием, либо при сочетании эхокартины атрофии эндометрия и серометры (считается, что эхокартина жидкости в полости матки сопровождает 50% случаев рака эндометрия ). Так S. Li и соавт. обнаружили рак эндометрия у 3,9% пациенток с толщиной эндометрия <5мм. По данным М. Briley и соавт. , при постменопаузальном кровотечении у 20% пациенток с невизуализируемым эндометрием имела место карцинома. Авторы считают, что у пациенток с постменопаузальным кровотечением при визуализации тонкого эндометрия (<6мм) биопсии можно избежать, однако утолщенный, и что важно - невизуализируемый эндометрий являются показанием для биопсии. H. Krissi и соавт. описали рак эндометрия при эхокартине атрофии в сочетании с серометрой, считая, что последняя может служить показанием для биопсии, поскольку компрессия стенок матки при серометре может скрывать патологические изменения эндометрия. В то же время R. Bedner и соавт. полагают, что небольшая серометра в постменопаузе (до 5 см3) вряд ли может ассоциироваться с карциномой эндометрия, описывая случай последней с объемом внутриматочной жидкости 12см3.
Переходя к детализации эхопризнаков РЭ, необходимо напомнить, что последний делится на I патогенетический вариант (РЭ-I), возникающий на фоне гиперплазии эндометрия, и II патогенетический вариант, возникающий на фоне атрофии эндометрия (РЭ-II).
- Большая толщина М-эхо, составляющая более половины толщины матки
- Неровность и нечеткость контуров
- Повышенная эхогенность
- Повышенная звукопроводимость
- Неоднородная внутренняя эхоструктура
- Внутренние жидкостные включения
- Неравномерное истончение миометрия, свидетельствующее о инвазии
- Жидкость в полости матки. Эхокартина РЭ-II абсолютно неспецифична, но этот тип следует заподозрить, обнаружив у женщины с постменопаузальным кровотечением следующие эхопризнаки (рис. 28)
- Невизуализируемый эндометрий
- Жидкость в полости матки.
|
Таким образом, подытоживая раздел, посвященный эхографической диагностике РЭ, нельзя не согласиться с Б.И. Зыкиным , считающим, что для диагностики рака эндометрия показатель толщины не является определяющим, и делающим вывод, что на современном этапе трансвагинальная эхография (В-режим) исчерпала себя как метод диагностики РЭ, достигнув потолка точности в 75-85%.
Допплерография при РЭ . Как отмечает Б.И. Зыкин , при РЭ-I у 100% больных выявлялся интраэндометриальный кровоток в виде множественных, чаще хаотически расположенных цветовых локусов (рис. 24). Допплерометрические показатели характеризовались высокой скоростью и низкой резистентностью кровотока (рис. 25-27, табл. 2). Сходные данные получены большинством авторов, занимающихся этой проблемой .
| Рисунок 26 |
| Рак эндометрия (I-й патогенетический вариант) Низкая резистентность кровотока |
| Рисунок 27 |
| Рак эндометрия (I-й патогенетический вариант) Высокая скорость кровотока |
При РЭ-II в проекции атрофированной слизистой цветовые локусы не визуализировались, а рак выдавал себя лишь заметным усилением кровотока в субэндометриальных зонах миометрия (рис. 28). Таким образом, единственным ультразвуковым критерием, позволяющим заподозрить малигнизацию эндометрия, явилась не толщина эндометрия, а аномальные цветовые локусы .
Таблица 2. Показатели интраэндометриального кровотока при карциноме эндометрия (Б.И. Зыкин, 2001 г.).
Несомненно, что широкое распространение высокоразрешающей трансвагинальной эхографии и допплерографии существенно поднимет уровень ранней выявляемости РЭ, и, возможно, снизит частоту необоснованных кюретажей у женщин с постменопаузальными кровотечениями.
- Демидов В.Н., Гус А.И. Ультразвуковая диагностика гиперпластических и опухолевых процессов эндометрия В книге: Клиническое руководство по ультразвуковой диагностике / Под ред. Митькова В.В., Медведева М.В. Т. 3. М.: Видар, 1997. С. 175-201.
- Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии // М. Медицина. 1990.
- Медведев М.В., Зыкин Б.И., Хохолин В.Л., Стручкова Н.Ю. Дифференциальная ультразвуковая диагностика в гинекологии // М. Видар. 1997
- Зыкин Б.И. Стандартизация допплерографических исследований в онкогинекологии // Диссертация на соискание ученой степени доктора медицинских наук. Москва. 2001. 275.С.
- Kurjak A., Kupesic S., (Ed.) An atlas of transvaginal color Doppler. Second edition. // The Parthenon publishing group. New York. London. 2000. P.161-178.
- Suchocki S., Luczynski K., Szymczyk A., Jastrzebski A., Mowlik R. Evaluation of endometrial thickness by transvaginal ultrasonography as a screening method in early diagnosis of endometrial cancer // Ginekol-Pol. 1998 May., 69(5): 279-82.
- Bakour SH., Dwarakanath LS., Khan KS., Newton JR., Gupta JK. The diagnostic accuracy of ultrasound scan in predicting endometrial hyperplasia and cancer in postmenopausal bleeding // Obstet Gynecol Scand. 1999 May., 78(5): 447-51.
- Fistonic I., Hodek B., Klaric P., Jokanovic L., Grubisic G., Ivicevic Bakulic T. Transvaginal sonographic assessment of premalignant and malignant changes in the endometrium in postmenopausal bleeding // J Clin Ultrasound. 1997 Oct., 25(8): 431-5.
- Dubinsky TJ., Stroehlein K., Abu Ghazzeh Y., Parvey HR., Maklad N Prediction of benign and malignant endometrial disease: hysterosonographic-pathologic correlation // Radiology. 1999 Feb., 210(2): 393-7.
- Weber G., Merz E., Bahlmann F., Rosch B. Evaluation of different transvaginal sonographic diagnostic parameters in women with postmenopausal bleeding // Ultrasound Obstet Gynecol. 1998 Oct., 12(4): 265-70.
- Olaya FJ., Dualde D., Garcia E., Vidal P., Labrador T., Martinez F., Gordo G. Transvaginal sonography in endometrial carcinoma: preoperative assessment of the depth of myometrial invasion in 50 cases // Eur J Radiol. 1998 Feb., 26(3): 274-9.
- Медведев В.М., Чекалова М.А., Терегулова Л.Е. Рак эндометрия // В книге: Допплерография в гинекологии. Под редакцией Зыкина Б.И., Медведева М.В. 1-е издание. М. РАВУЗДПГ, Реальное время. 2000. С. 145-149.
- Li S., Gao S. Diagnostic value of endometrial assessment by transvaginal ultrasonography in patients with postmenopausal bleeding // Chung Hua Fu Chan Ko Tsa Chih. 1997 Jan., 32(1): 31-3.
- Briley M., Lindsell DR. The role of transvaginal ultrasound in the investigation of women with post-menopausal bleeding // Clin Radiol. 1998 Jul., 53(7): 502-5.
- Krissi H., Bar Hava I., Orvieto R., Levy T., Ben Rafael Z. Endometrial carcinoma in a post-menopausal woman with atrophic endometrium and intra-cavitary fluid: a case report // Eur J Obstet Gynecol Reprod Biol. 1998 Apr., 77(2): 245-7.
- Bedner R., Rzepka Gorska I. Diagnostic value of uterine cavity fluid collection in the detection of pre-neoplastic lesions and endometrial carcinoma in the asymptomatic post-menopausal women // Ginekol Pol. 1998 May., 69(5): 237-40.
Copyright © 2000-2006 "Искра Медикал Корпорейшн", Буланов М.Н.
Все права защищены. Никакая часть данной страницы (включая текст, иллюстрации и файлы) не может быть воспроизведена в какой-либо форме и какими бы то ни было средствами без письменного разрешения владельцев авторских прав.Комплексное гинекологическое обследование в обязательном порядке включает в себя УЗИ эндометрия. При профилактическом гинекологическом обследовании и при подозрении на некоторые виды заболевания назначается проведение такого вида исследования. Если было произведено хирургическое вмешательство в органы малого таза, то посредством ультразвукового исследования проводится контроль состояния эндометрия. Это может быть и искусственное прерывание беременности, и оперативное родоразрешение.
Кроме того, такое УЗИ назначается, если у женщины случился гормональный сбой. Это необходимо для ранней диагностики патологии и назначения медикаментозного лечения в случае необходимости. Врач гинеколог должен объяснить, когда и в какой срок желательно проводить ультразвуковое исследование эндометрия.
Эндометрий - это внутренний слой матки. После получения результатов исследования врач сравнивает показатели с нормой и может поставить диагнозНорма показателей эндометрия по УЗИ
Эндометрий представляет собой первый внутренний слой, выстилающий полость матки. Толщина этого слоя должна быть определённого размера, который зависит от фазы цикла женщины. Нормальное физиологическое состояние слоя эндометрия на УЗИ должно соответствовать следующим параметрам:
- 5-9 мм. высоты темной полоски в первые два дня цикла;
- 3-5 мм. высоты тонкого светлого слоя на 3-4 сутки;
- 6-9 мм. светлой полосы с темными краями на 5-7 день;
- 10 мм: идет чередование светлых и темных полос на 8-10 день;
- на 11-14 день также 10 мм., различается лишь чередование цвета слоев.
В остальные дни слой эндометрия может изменяться в размерах, но цветовая ее картина уже не меняется. Таким образом, делать ультразвуковую диагностику необходимо с учетом менструального цикла.
Позволяет выявить следующие патологические состояния эндометрия:
- эндометриоз полости матки;
- эндометриоз яичника;
- эндометриоидные кисты яичников;
- полип эндометрия;
- гиперплазия эндометрия;
- рак эндометрия.
Допплерометрическое исследование эндометрия
В комплексе с ультразвуковым исследованием при гинекологическом обследовании проводится допплерометрия (). Допплерометрия применяется для исследования сосудов эндометрия, с ее помощью оценивается их состояние и то, насколько они способны нормально снабжать слизистую оболочку полости матки кровью. Кроме того, допплерометрия применяется для диагностики новообразования в матке и яичниках.
Допплерометрия позволяет определить злокачественность или доброкачественность новообразования в яичниках и матке. Такое обследование основывается на том, что характер кровотока в них при раке различен, и допплерометрия позволяет определить это состояние.

 Допплерометрия эндометрия проводится одновременно с УЗИ диагностикой. Она позволяет определить гемодинамику сосудов эндометрия, выявить нарушения кровоснабжения
Допплерометрия эндометрия проводится одновременно с УЗИ диагностикой. Она позволяет определить гемодинамику сосудов эндометрия, выявить нарушения кровоснабжения Эндометриоз на УЗИ
С помощью ультразвука можно выявить множество различных патологий эндометриального слоя матки. Наиболее распространённым из них является эндометриоз. Это заболевание, которое характеризуется разрастанием тканей матки за пределы её полости. Такое разрастание может заходить в область маточных труб и брюшины. Заболевание эндометриозом достаточно часто вызывает женское бесплодие.
Эндометриоз делится на два вида – внутренний и наружный. При внутреннем происходит поражение преимущественно тела матки. Если же эндометриоз наружный, то разрастание эпителия достигает влагалище и примыкающую к ней часть шейки матки. Кроме того, поражается брюшина, яичники и маточные трубы. В зависимости от глубины поражения для внутреннего эндометриоза характерно 3 степени развития. Первая степени характеризуется поражением миометрия на 2-3 мм. в глубину. При второй степени происходит поражение почти половины полости матки. При третьей степени поражение доходит до серозного покрова. При проведении ультразвуковой диагностики эндометриоза, его признаки выявляются лишь со второй стадии.
Это связано с тем, что имеющиеся патологические очаги в это время увеличивается, узлы набухают, и эндометриоидные кисты лучше визуализируются. В некоторых случаях ультразвуковое исследование проводится в первой половине - на 5-7 сутки.
На УЗИ проявляются такие признаки эндометриоза:
- матка приобретает округлую форму (это происходит в результате увеличения ее передне-заднего размера);
- увеличиваются размеры матки;
- толщина матки несимметрична;
- повышенная эхогенность некоторых участков и прерывистые контуры;
- среднее М-эхо имеет неровный и утолщенный контур;
- наблюдается содержание взвеси в пораженных участках миометрия.
Кистозные образования в эндометрии
Помимо эндометриоза в полости матки может возникнуть такое заболевание, как эндометриоз яичников. В этом случае ультразвуковое исследование выявляет мелкоклеточность их внутренней структуры, они имеют двойной контур и располагаются в боковой стороне сзади матки.
Кроме того, признаком эндометриоза яичников могут быть наличие плотной капсулы кисты. При этом отсутствуют изменения ее структуры относительно различных периодов менструального цикла.
Кисты яичников, образовавшиеся вследствие эндометриоза называются эндометриоидными. Они имеют круглую или овальную форму, толщина стенок неоднородная и может варьироваться от 2 до 8 мм. Толщина стенок такой кисты меняется в зависимости от длительности периода существование кисты. Такие новообразования имеют выраженные скопления сгустков крови, находящихся в пристеночном пространстве. Жидкость, находящаяся в полости кисты яичника, имеет неоднородную структуру. Если проводить динамику развития кисты, то можно зафиксировать увеличение ее объема во время или же сразу после менструального кровотечения, что вызывается вследствие притока менструальной крови.
Полипы эндометрия
Часто, при ультразвуковом исследовании эндометрия обнаруживается полипы. Полип - это образование доброкачественного характера, которое формируются из тканей эндометрия. Полип эндометрия одинаково часто встречается у женщин в репродуктивном возрасте и в период менопаузы. Полип эндометрия диагностируется с помощью проведения УЗИ, обычным местом расположения полипа является внутренняя оболочка матки.

 Сочетание УЗИ и допплерографии позволяет выявить доброкачественные новообразования внутренних тканей матки - полипы. Они разрастаются из клеток эндометрия и могут служить причиной нарушений менструального цикла
Сочетание УЗИ и допплерографии позволяет выявить доброкачественные новообразования внутренних тканей матки - полипы. Они разрастаются из клеток эндометрия и могут служить причиной нарушений менструального цикла Полип эндометрия обычно имеет ножку, на которой он крепится, и развитое сосудистое сплетение. Основным признаком, по которому можно определить полип является кровяные выделения вне менструального цикла.
Гиперплазия и злокачественные новообразования
Посредством УЗИ также обнаруживается гиперплазия эндометрия. Такое заболевание вызывается воспалительными процессами в органах малого таза или гормонального дисбаланса. Гиперплазия эндометрия представляет собой разрастание слизистой оболочки матки. Иногда гиперплазия может перейти в рак.
При гиперплазии диагностика проводится 2 раза за один цикл - в начале и в конце. Это необходимо для того, чтобы определить, отторгается ли лишний слой эндометрия и насколько требуется квалифицированная медицинская помощь.
Гиперплазия может поражать весь слой эндометрия матки или же конкретные ее участки, что является очаговым проявлением заболевания. Гиперплазия является следствием повышения уровня эстрогенов в организме женщины.
Чрезмерное разрастание слизистого слоя может вызвать злокачественные опухоли - рак эндометрия или же рак матки. Рак этого органа вызывается гормональными нарушениями в женском организме. Поскольку рак эндометрия (рак матки) является очень распространённым заболеванием, его обнаружение на ранней стадии развития является весьма актуальной задачей.

