பெண்களில் பிறப்புறுப்பு மருக்கள். காண்டிலோமாக்கள் ஏன் ஏற்படுகின்றன, அமைப்புகளை அகற்றுவதற்கான முறைகள் மற்றும் HPV சிகிச்சையின் கொள்கைகள்.
பெண்களில் மனித பாப்பிலோமா வைரஸ் பல வெளிப்பாடுகளைக் கொண்டுள்ளது. மருக்கள், டிஸ்ப்ளாசியா மற்றும் கர்ப்பப்பை வாய்ப் புற்றுநோய் ஆகியவை நோய்த்தொற்றின் முக்கிய வெளிப்பாடுகள். ஒரு வைரஸ் தொற்று வெளிப்பாடுகள் சிகிச்சை எப்போதும் வெற்றிகரமாக இல்லை. நோய்களைத் தடுப்பது சரியான நேரத்தில் நோய்களைக் கண்டறிதல், பாதுகாப்பான உடலுறவு மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துதல் ஆகியவற்றை அடிப்படையாகக் கொண்டது.
உலகம் முழுவதும் உள்ள மக்களிடையே வைரஸ்கள் மிகவும் பரவலாக உள்ளன. அவை உலக மக்கள் தொகையில் 70% வரை பாதிக்கப்படுகின்றன.
பிறப்புறுப்பு மருக்கள் மறைகிறதா?
மருக்கள் அளவு மற்றும் எண்ணிக்கையில் சிறியதாக இருக்கும் சந்தர்ப்பங்களில் இது முக்கியமாக நிகழ்கிறது. தானே நீங்காத மருக்கள் சிகிச்சை அளிக்கப்படலாம், இருப்பினும் இது மீண்டும் மீண்டும் மீண்டும் வரக்கூடியது. மறுபிறப்பு விகிதம் சிகிச்சை முறை மற்றும் தனிப்பட்ட சூழ்நிலைகளைப் பொறுத்தது. சராசரியாக 30% பிறப்புறுப்பு மருக்கள் மீண்டும் தோன்றுவதாகவும், கிட்டத்தட்ட மூன்று சிகிச்சைகள் தேவைப்படுவதாகவும் மதிப்பிடப்பட்டுள்ளது.
சிகிச்சையின் இரண்டு முக்கிய முறைகள் உள்ளன: ஜெல் மற்றும் கிரீம்கள், நோயாளியால் பயன்படுத்தப்படும், அல்லது ஒரு மருத்துவரால் மேற்கொள்ளப்படும் சிகிச்சை. எந்த முறை மிகவும் பயனுள்ளதாக இருக்கும் என்பதைக் குறிக்க தரவு எதுவும் இல்லை. மருத்துவ சிகிச்சையில் அடங்கும். அனைத்து சிகிச்சைகளும் சிகிச்சை பகுதியில் எரிச்சல் மற்றும் அசௌகரியம், அதே போல் தோல் நிறத்தில் மாற்றங்களை ஏற்படுத்தும்.
- ஆன்கோஜெனிக் அல்லாத HPV வகைகளே காரணம் ஆலை மருக்கள், இளமை தட்டையான மற்றும் மோசமான மருக்கள்.
- ஆன்கோஜெனிக் வகை பாப்பிலோமா வைரஸ்கள் குறைந்த அளவு வீரியம் மிக்கவை, பிறப்புறுப்பு மருக்கள், எண்டோரெத்ரல் மற்றும் ஆசனவாயின் பிறப்புறுப்பு மருக்கள் ஆகியவற்றின் வளர்ச்சிக்கு காரணமாகும்.
- 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 மற்றும் 68 ஆன்கோஜெனிக் வகையான பாப்பிலோமா வைரஸ்கள் உயர் பட்டம்வீரியம் மிக்கது புணர்புழை மற்றும் குத பகுதி, யோனி மற்றும் கருப்பை வாய் ஆகியவற்றில் புற்றுநோயை ஏற்படுத்துகிறது
இன்று, 40 க்கும் மேற்பட்ட வகைகள் பிறப்புறுப்பு உறுப்புகள் மற்றும் perianal மண்டலத்தின் நோய்களின் வளர்ச்சியுடன் தொடர்புடையதாக அறியப்படுகிறது.
பிறப்புறுப்பு மருக்கள் இருக்கும்போது உடலுறவைத் தவிர்க்க வேண்டுமா?
பிறப்புறுப்பு மருக்கள் கர்ப்பம் மற்றும் பிரசவத்தை பாதிக்கின்றன
கர்ப்ப காலத்தில், உடலின் நோயெதிர்ப்பு மண்டலத்தில் ஏற்படும் மாற்றங்களால் பிறப்புறுப்பு மருக்கள் அதிகரிக்கலாம். எனவே, அவர்கள் தாங்களாகவே மறைந்து விடுகிறார்களா என்பதைப் பார்க்க, பிறந்த பிறகு அவர்களின் சிகிச்சை தாமதமாகலாம்.மிகவும் அரிதாக, தாடி வடிவங்கள் புதிதாகப் பிறந்தவரின் தொண்டையில் தோன்றும். இந்த நிகழ்வுக்கு எதிராக முன்னெச்சரிக்கையாக சிசேரியன் பரிந்துரைக்கப்படவில்லை. பிறப்புறுப்பு மருக்கள், வெனரல் மருக்கள் மற்றும் பிறப்புறுப்பு மருக்கள் என்றும் அழைக்கப்படுகின்றன, இவை பாலியல் ரீதியாக பரவும் நோய்த்தொற்றுகளின் மிகவும் பொதுவான வகைகளில் ஒன்றாகும்.
மனித பாப்பிலோமா வைரஸ் எவ்வாறு பரவுகிறது?
- நோய்த்தொற்றின் பாலியல் பரிமாற்றம் முக்கியமானது. பாலியல் பங்காளிகளின் அடிக்கடி மாற்றம், வாய்வழி பிறப்புறுப்பு மற்றும் குத உடலுறவு ஆகியவை நோயின் அபாயத்தை பெரிதும் அதிகரிக்கின்றன. பெரும்பாலும், HPV தொற்று அதிகபட்ச பாலியல் செயல்பாடு (18-35 ஆண்டுகள்) வயதில் பதிவு செய்யப்படுகிறது. டிஸ்ப்ளாசியா மற்றும் கர்ப்பப்பை வாய்ப் புற்றுநோயின் பதிவு அதிர்வெண் 30 ஆண்டுகளுக்குப் பிறகு கணிசமாக அதிகரிக்கிறது. நோய்வாய்ப்பட்ட பெண்களின் அதிகபட்ச எண்ணிக்கை 45 வயதிற்குள் வருகிறது.
- பாதிக்கப்பட்ட தாயிடமிருந்து பிரசவத்தின் போது புதிதாகப் பிறந்த குழந்தைக்கு தொற்று ஏற்படலாம். அவற்றில் உள்ள நோய் 5 வயதில் தன்னை வெளிப்படுத்துகிறது மற்றும் குரல்வளையில் (சுவாச பாப்பிலோமாடோசிஸ்) பல பாப்பிலோமாக்களின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது.
HPV நோய்த்தொற்றின் சரியான நேரத்தில் கண்டறிதல் தொடர்பாக முக்கியமானது, ஒரு நீண்ட (மாதங்கள் மற்றும் ஆண்டுகள்) அடைகாக்கும் காலம் மற்றும் நோயின் அறிகுறியற்ற போக்கின் உண்மை.
பிறப்புறுப்பு மருக்கள் மென்மையான வளர்ச்சிகள்பிறப்புறுப்புகளில் ஏற்படும். பிறப்புறுப்பு மருக்கள், மனித பாப்பிலோமா வைரஸின் சில விகாரங்களால் ஏற்படும் பாலியல் ரீதியாக பரவும் தொற்று. இந்த தோல் புண்கள் வலி, அசௌகரியம் மற்றும் அரிப்பு ஆகியவற்றை ஏற்படுத்தும்.
பிறப்புறுப்பு மருக்கள் என்றால் என்ன?
இந்த கட்டுரையில் பிறப்புறுப்பு மருக்கள் ஏற்படுவதற்கான காரணங்கள், நோயறிதல் மற்றும் சிகிச்சையைப் பார்ப்போம். நாமும் விவாதிப்போம் சாத்தியமான சிக்கல்கள்மற்றும் அவற்றை எவ்வாறு தவிர்ப்பது. பிறப்புறுப்பு மருக்கள் பற்றிய உண்மைகள். பிறப்புறுப்பு மருக்கள் பற்றிய சில முக்கிய கேள்விகள் இங்கே உள்ளன. பிறப்புறுப்பு மருக்கள் தொற்றக்கூடியவை அவை தோலைப் பாதிக்கும் பாப்பிலோமா வைரஸால் ஏற்படுகின்றன, பிறப்புறுப்பு மருக்கள் ஏற்படுவதற்கான மிகப்பெரிய ஆபத்து காரணி தடுப்புக்கு முன் உடலுறவு கொள்வது சில பிறப்புறுப்பு மருக்கள் மேற்பூச்சு மருந்துகளுக்கு நன்கு பதிலளிக்கின்றன. பாதிக்கப்பட்ட பிறப்புறுப்பு மருக்கள் வுல்வா அல்லது ஆசனவாய் மீது சதைப்பற்றுள்ள வளர்ச்சியால் வெளிப்படுகின்றன, இது சுருக்கப்பட்ட எபிட்டிலியத்துடன் மூடப்பட்ட நார்ச்சத்து வடிவங்களைக் கொண்டுள்ளது.
அரிசி. 1. புகைப்படத்தில், மனித பாப்பிலோமா வைரஸ்.
நோய் எவ்வாறு உருவாகிறது
பெண்களில் மனித பாப்பிலோமா வைரஸ் முதலில் தோல் அல்லது சளி சவ்வுகளின் எபிடெலியல் (மேலோட்டமான) அடுக்குக்குள் ஊடுருவுகிறது. மைக்ரோட்ராமா, சிராய்ப்புகள் அல்லது வீக்கத்தின் விளைவாக ஏற்படும் காயமடைந்த பகுதிகள் வழியாக வைரஸ்களின் ஊடுருவல் ஏற்படுகிறது.
மனித பாப்பிலோமா வைரஸால் பாதிக்கப்பட்ட ஒருவருடன் உடலுறவு கொள்வதால் பிறப்புறுப்பு மருக்கள் ஏற்படுகின்றன; அவை பொதுவாக தீங்கற்றவை, ஆனால் பல துணை வகைகள் வீரியம் மிக்க மாற்றங்களுக்கு வாய்ப்புள்ளது. ஆண் ஆண்குறியை அடிப்படையாகக் கொண்ட பிறப்புறுப்பு மருக்கள்.
இது 65% மக்கள் என்று மதிப்பிடப்பட்டுள்ளது பாலியல் உறவுகள்பிறப்புறுப்பு மருக்கள் உள்ள ஒரு நபருடன், அவை தொற்று மற்றும் வளரும். பிறப்புறுப்பு மருக்கள் பெரும்பாலும் நோய்த்தொற்றுக்கு மூன்று மாதங்களுக்குப் பிறகு தோன்றும் - ஆனால் சில சந்தர்ப்பங்களில் பல ஆண்டுகளாக எந்த அறிகுறிகளும் இல்லை.
எபிடெலியல் செல்கள் தீவிரமாகப் பிரிக்கத் தொடங்குகின்றன, இது மருக்கள் வடிவில் தோல் அல்லது சளி சவ்வுகளின் மேற்பரப்பில் குறிப்பிட்ட வளர்ச்சியின் தோற்றத்தால் வெளிப்படுகிறது. எபிடெலியல் செல்கள் வைரஸ்களின் இனப்பெருக்கத்தை ஆதரிக்க இயலாமை காரணமாக, வைரஸ் துகள்களின் உற்பத்தி இந்த நிலைநடக்கவில்லை.
வைரஸ் நகலெடுக்கும் தளம் அடித்தள அடுக்கில் அமைந்துள்ள மிகவும் சிறப்பு வாய்ந்த எபிடெலியல் செல்கள் ஆகும். வைரஸ்களின் இனப்பெருக்கத்தின் விளைவாக, மேல்தோலின் உள் அடுக்கு சிதைந்து தடிமனாக உள்ளது.
பிறப்புறுப்பு மருக்கள் ஏற்படுவதற்கான பிற ஆபத்து காரணிகள்
ஒவ்வொரு ஆண்டும் சுமார் 14 மில்லியன் மக்கள் பாதிக்கப்படுகின்றனர். யார் அதிகம் முக்கியமான காரணிகள்பிறப்புறுப்பு மருக்கள் ஏற்படுமா? பின்வரும் கேள்விகளை நீங்களே கேட்டுக்கொள்ளுங்கள், நீங்கள் பரிசோதனைக்கு செல்லும் போது உங்கள் மருத்துவர் அதே கேள்விகளைக் கேட்கலாம். பிறப்புறுப்பு மருக்கள் இளம் பருவத்தினர், இளைஞர்கள் மற்றும் இளைஞர்களிடையே பொதுவானது. உங்களுக்கு கடுமையான தொற்று இருக்கிறதா அல்லது நோயெதிர்ப்பு மண்டலத்தை சேதப்படுத்தும் மருந்துகளை எடுத்துக்கொள்கிறீர்களா? லுகேமியா போன்ற இரத்த புற்றுநோய்கள் நம்மை மாற்றுகின்றன நோய் எதிர்ப்பு செல்கள்மேலும் அவற்றை செயலிழக்கச் செய்யும். ஸ்டெராய்டுகள் போன்ற மருந்துகள் காலப்போக்கில் நமது நோய் எதிர்ப்பு சக்தியைக் குறைக்கின்றன. பிறப்புறுப்புகளின் தோலில் ஏதேனும் சேதத்தை நீங்கள் கவனித்தீர்களா? அவை உங்கள் உடலில் வைரஸ் நுழைய வாய்ப்பளிக்கின்றன. வெவ்வேறு பங்குதாரர்களுடன் பாதுகாப்பற்ற உடலுறவு உங்களுக்குத் தெரியாத பாலியல் வரலாறு கொண்ட ஒருவருடன் உடலுறவு கொள்வது வாய்வழி உடலுறவு வாய் அல்லது தொண்டையில் பிறப்புறுப்பு மருக்கள் உருவாகும் அபாயத்தை அதிகரிக்கிறது. ஆரம்ப வயதுமன அழுத்தம் மற்றும் பிற வைரஸ் தொற்றுகள், அதே நேரத்தில்.
பிறப்புறுப்பு மருக்கள் சிக்கல்கள்
கூடுதலாக, கர்ப்ப காலத்தில் ஏற்படும் ஹார்மோன் மாற்றங்கள் பிறப்புறுப்பு மருக்கள் தோன்றுவதற்கு, இரத்தப்போக்கு அல்லது எண்ணிக்கையை அதிகரிக்கச் செய்யலாம்.
- உங்களுக்கு எத்தனை பாலியல் பங்காளிகள் உள்ளனர்?
- அதிக பங்குதாரர்கள், வைரஸ் பெறுவதற்கான வாய்ப்புகள் அதிகம்.
- நீங்கள் ஆணுறை பயன்படுத்துகிறீர்களா?
வைரஸ்-பாதிக்கப்பட்ட அடித்தள அடுக்கு செல்கள் புதிய எபிடெலியல் செல்களுக்கு வைரஸ்களின் நிலையான ஆதாரமாகும். புதிய வைரஸ் துகள்களின் செயலில் அசெம்பிளி மற்றும் உயிரணுக்களிலிருந்து அவற்றின் வெளியீடு எபிட்டிலியத்தின் கெராடினைஸ் செய்யப்பட்ட அடுக்கில் நிகழ்கிறது என்பதால், இந்த பகுதிகள்தான் தொடர்பு மூலம் ஏற்படும் தொற்று தொடர்பாக குறிப்பாக ஆபத்தானவை.
என்பதை மக்கள் கருத்தில் கொள்ள வேண்டும். பிறப்புறுப்பு மருக்கள் ஏதேனும் இருந்தால், ஒரு மருத்துவர் பொதுவாக கண்டறிய முடியும். பரிசோதனையில் யோனி அல்லது ஆசனவாய் பரிசோதனை அடங்கும். அரிதான சந்தர்ப்பங்களில், மருக்கள் பயாப்ஸி தேவைப்படலாம். சில நேரங்களில், நீங்கள் ஒரு மருவைக் கண்டாலும், மருத்துவர் அல்லது செவிலியர் நோயாளியை பின்னர் திரும்பி வரச் சொல்லலாம். காணக்கூடிய மருக்கள் தொற்றுக்குப் பிறகு உடனடியாக தோன்றாது.
பிறப்புறுப்பு மருக்கள் எப்படி இருக்கின்றன என்று பாருங்கள்?
பெண்களைப் பாதிக்கும் பிறப்புறுப்பு மருக்களின் பல்வேறு வடிவங்கள் யோனி, பிறப்புறுப்பு, ஆசனவாய்அல்லது கருப்பை நுழைவாயிலில். பெரும்பாலும் மருக்கள் பார்க்க அல்லது கவனிக்க மிகவும் சிறியதாக இருக்கும். யோனி அல்லது ஆசனவாயில் உள்ள மருக்கள் அசௌகரியத்தை ஏற்படுத்தலாம் ஆனால் எந்த அறிகுறிகளையும் ஏற்படுத்தாது.
அடித்தள சவ்வு எபிட்டிலியம் அடுக்கை அடுக்குடன் இணைக்கிறது இணைப்பு திசுஅவர்களுக்கு ஆதரவு வழங்கும். அடித்தள மென்படலத்தின் அழிவு புற்றுநோய் கட்டியின் வளர்ச்சிக்கு வழிவகுக்கிறது. அடித்தள சவ்வின் கீழ் அமைந்துள்ள இணைப்பு திசுக்களின் அடுக்குக்கு வைரஸ்கள் பரவும்போது, ஒரு சர்கோமா உருவாகிறது.
90% வழக்குகளில் மனித உடல் தானாகவே வைரஸ்களை அகற்ற முடியும். ஆனால் நோயெதிர்ப்பு அமைப்பு வைரஸ் துகள்களின் வளர்ச்சியை நிறுத்த முடியாவிட்டால், ஒரு வீரியம் மிக்க நோய் உருவாகிறது.
ஆண்களில், பிறப்புறுப்பு மருக்கள் பெண்களைப் போல பொதுவானவை அல்ல. அவை பெரும்பாலும் ஆண்குறியின் மேற்புறத்தில் தோன்றும், ஆனால் ஆசனவாயைச் சுற்றி ஏற்படலாம், குறிப்பாக குத உடலுறவின் போது வைரஸ் பரவும் போது. பெரும்பாலான வகையான மருக்கள் நோய்த்தொற்றுக்குப் பிறகு ஒன்று முதல் மூன்று மாதங்கள் வரை தோன்றும். நீங்கள் நோய்த்தொற்று இருப்பதாக நீங்கள் நினைத்தால், சிக்கல்களைத் தவிர்க்கவும், எதிர்கால கூட்டாளர்களுக்கு தொற்று பரவுவதைத் தடுக்கவும் நீங்கள் படிக்க வேண்டும். பிறப்புறுப்பு மருக்களின் அனைத்து நிகழ்வுகளிலும் பாதி ஆண்குறியின் தண்டு மீது ஏற்படுகிறது, பொதுவாக கீழே மொட்டு முனைத்தோல்.

அரிசி. 2. வளர்ச்சி திட்டம் HPV வைரஸ்- தொற்றுகள்.
பிறப்புறுப்பு மருக்கள் (மருக்கள்)
பெண்களில் பிறப்புறுப்பு மருக்கள்
6 மற்றும் 11 வகை பெண்களில் மனித பாப்பிலோமா வைரஸ்கள் 90% வழக்குகளில் பிறப்புறுப்பு மருக்கள் வளர்ச்சிக்கு காரணமாகின்றன. பிறப்புறுப்பு மருக்களின் வளர்ச்சி மனித பாப்பிலோமா வைரஸ்களால் ஏற்படுகிறது, இது குறைந்த புற்றுநோயியல் செயல்பாட்டைக் கொண்டுள்ளது. பிறப்புறுப்பு மருக்கள் வெளிப்புறமாக வளரும் (exophytic growth). அவர்களுக்கு தோற்றம்நினைவுபடுத்துகிறது காலிஃபிளவர்அல்லது காக்ஸ்காம்ப். அவை அமைப்பில் மென்மையானவை. அவை இளஞ்சிவப்பு நிறத்தைக் கொண்டுள்ளன.
ஆசனவாயைச் சுற்றியுள்ள பிறப்புறுப்பு மருக்கள் ஒவ்வொரு மூன்றில் ஒரு முறை, ஆண்குறியில் பிறப்புறுப்பு மருக்கள் இருந்தால், பத்தில் ஒரு முறை பிறப்புறுப்பு மருக்கள் சிறுநீர்க்குழாய்முன்தோல் குறுக்கத்தின் கீழ் பிறப்புறுப்பு மருக்கள் உள்ள பன்னிரண்டு நிகழ்வுகளில் ஒன்றில், ஆசனவாய் மற்றும் விதைப்பைக்கு இடையில் பிறப்புறுப்பு மருக்கள் தோன்றுகின்றன. மருக்கள் காணக்கூடிய நோயாளிகளுக்கு மட்டுமே மருத்துவர்கள் சிகிச்சை அளிப்பார்கள்.

சிகிச்சையானது காணக்கூடிய மருக்கள் மற்றும் அவற்றின் எண்ணிக்கையைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது இருக்கும் வைரஸ்கள். வைரஸின் அளவைக் குறைக்க முடிந்தால், நோயாளியின் நோயெதிர்ப்பு அமைப்பு அவற்றை எதிர்த்துப் போராடுவதற்கான வாய்ப்புகள் அதிகம். இந்த சிகிச்சைகள் மருக்களை அகற்றுவதில் பயனுள்ளதாக இருக்கும்.
பெண்களில் பிறப்புறுப்பு மருக்கள் லேபியா மினோரா, யோனியின் நுழைவாயில், கருப்பை வாய், ஆசனவாய் மற்றும் குத கால்வாய் பகுதியில் அமைந்துள்ளன, குறைவாக அடிக்கடி - இல் குடல் பகுதிமற்றும் பெரினியல் பகுதிகள். குடல் இயக்கங்களின் போது வலி, கடுமையான அரிப்பு மற்றும் புள்ளிகள் ஆகியவை மலக்குடலில் அமைந்துள்ள பிறப்புறுப்பு மருக்களின் அறிகுறிகளாகும். லுகோரோயாவின் அதிகரித்த சுரப்பு, உடலுறவுக்குப் பிறகு புத்திசாலித்தனமான வெளியேற்றம் அல்லது இரத்தத்தின் தோற்றம் கருப்பை வாய் அல்லது புணர்புழையின் சளி சவ்வு மீது அமைந்துள்ள மருக்களின் முக்கிய அறிகுறிகளாகும்.
மேற்பூச்சு மருந்துகள் - ஒவ்வொரு வாரமும் ஒரு சில நாட்களுக்கு ஒரு கிரீம் அல்லது திரவம் நேரடியாக மருவில் பயன்படுத்தப்படுகிறது. இது வீட்டில் அல்லது கிளினிக்கில் பயன்படுத்தப்படலாம் - சிகிச்சையின் வகையைப் பொறுத்து. தோல் குணமாகும்போது, புண்கள் சரிந்து, புதிய தோலின் தோற்றத்தை அனுமதிக்கிறது. சில நேரங்களில் பல சிகிச்சைகள் தேவைப்படுகின்றன. நோயாளி பொதுவாக வைக்கப்படுகிறார் உள்ளூர் மயக்க மருந்து. அறுவை சிகிச்சை - மருக்கள் அகற்றப்படுகின்றன. பயன்படுத்துவோம் உள்ளூர் மயக்க மருந்து.
- சிகிச்சை பல வாரங்களுக்கு தொடரலாம்.
- உறைபனியால் மருவைச் சுற்றி கொப்புளங்கள் உருவாகும்.
கான்டிலோமாக்கள் நாக்கின் சளி சவ்வு, கன்னங்களின் உள் மேற்பரப்பு, உதடுகளின் சிவப்பு எல்லை மற்றும் அண்ணம் ஆகியவற்றில் தோன்றும்.
பிறப்புறுப்பு மருக்கள் சில நேரங்களில் ஒன்றிணைக்கும் போக்கைக் காட்டுகின்றன. சில நோயாளிகளில், மருக்கள் ஒன்றிணைந்து ஒரு மாபெரும் கான்டிலோமாவை (புஷ்கே-லெவன்ஷ்டைன் மருக்கள்) உருவாக்குகின்றன. இத்தகைய மருக்கள் சிதைவு மற்றும் சிதைவுக்கு ஆளாகின்றன.
சிகிச்சையானது வலிமிகுந்ததல்ல, ஆனால் சில சமயங்களில் ஒன்று அல்லது இரண்டு நாட்களுக்கு சில புண்கள் மற்றும் எரிச்சலுடன் சங்கடமாக இருக்கலாம். சிகிச்சைக்குப் பிறகு நோயாளிகளிடமிருந்து வலியை எடுத்துக் கொள்ளலாம். வலியை உணரும் சில நோயாளிகள் சூடான குளியல் உதவுவதைக் காணலாம். குளித்த பிறகு முற்றிலும் உலர்ந்த இடத்தில் இருக்க வேண்டும். சிகிச்சை முடியும் வரை நோயாளிகள் குளியல் எண்ணெய்கள், சோப்புகள் மற்றும் கிரீம்களைப் பயன்படுத்தக்கூடாது.
பிறப்புறுப்பு மருக்கள் பொதுவாக சிகிச்சை அளிக்கப்படாவிட்டாலும், இறுதியில் மறைந்துவிடும். சில நேரங்களில் அவை அளவு பெரியதாகி, சிகிச்சையின்றி பெரிய இடங்களை எடுத்துக்கொள்கின்றன. சிகிச்சை அளிக்கப்படாத பிறப்புறுப்பு மருக்கள் பாதிக்கப்பட்ட நபரின் ஆரோக்கியத்திற்கு தீங்கு விளைவிப்பதில்லை, ஆனால் கவர்ச்சிகரமான தோற்றத்திற்கு சங்கடமாக இருக்கலாம் என்று நிபுணர்கள் கூறுகின்றனர். இருப்பினும், மருக்கள் சிகிச்சையானது மற்றொரு நபருக்கு பரவும் அபாயத்தை வெகுவாகக் குறைக்கிறது.
கர்ப்பப்பை வாய் கால்வாயில் அல்லது கருப்பை வாயில் பிறப்புறுப்பு மருக்கள் இருக்கும் இடம் புற்றுநோயை உருவாக்கும் சாத்தியக்கூறு காரணமாக ஒரு சாதகமற்ற காரணியாகும்.
பிறப்புறுப்பு மருக்களின் புற்றுநோயியல் மாற்றத்திற்கு என்ன காரணம்?
- பாலியல் செயல்பாடுகளின் ஆரம்ப ஆரம்பம், பாலியல் பங்காளிகளை அடிக்கடி மாற்றுவது, ஆணுறை பயன்படுத்துவதை புறக்கணித்தல், பல கர்ப்பங்கள், காயங்கள் கர்ப்பப்பை வாய் கால்வாய்மற்றும் அனோஜெனிட்டல் தொடர்புகள்.
- கோனோரியா, ட்ரைக்கோமோனியாசிஸ், கிளமிடியா ஆகியவற்றுடன் மனித பாப்பிலோமா வைரஸின் கலவை.
- HPV கோனோரியா, ட்ரைகோமோனியாசிஸ் மற்றும் கிளமிடியாவுடன் இணைந்தால், புற்றுநோயியல் மாற்றத்தை உருவாக்கும் ஆபத்து கணிசமாக அதிகரிக்கிறது.
- வாய்வழி கருத்தடைகளின் நீண்டகால பயன்பாடு.
- ஹைபோவைட்டமினோசிஸ் ஏ மற்றும் சி, ஃபோலிக் அமிலம்மற்றும் பி-கரோட்டின்.
- புகைபிடித்தல் மற்றும் மது அருந்துதல்.
- திருப்தியற்ற வாழ்க்கை நிலைமைகள்.
90% வழக்குகளில், பிறப்புறுப்பு மருக்கள் பின்னடைவுக்கு உட்படுகின்றன. 10% ஆக மாற்றப்படுகிறது புற்றுநோய் கட்டி.
பயன்பாடு முறையற்ற சிகிச்சைநல்லதை விட அதிக தீங்கு செய்ய முடியும். சில வீட்டு வைத்தியங்கள் பிறப்புறுப்பு மருக்கள் சிகிச்சையில் உதவியாக இருப்பதாக விளம்பரப்படுத்தப்படுகின்றன, ஆனால் அவற்றை ஆதரிக்க சிறிய ஆதாரங்கள் இல்லை. வீட்டு சிகிச்சையை முயற்சிக்கும் முன் எப்போதும் உங்கள் மருத்துவரிடம் சரிபார்க்கவும்.
பிறப்புறுப்பு மருக்கள் வராமல் தடுப்பது எப்படி?
பாலியல் நோய் பிறப்புறுப்பு மருக்கள் அல்லது அத்திப்பழம் என்றும் அழைக்கப்படுகிறது.
காண்டிலோமாட்டா, செக் பிறப்புறுப்பு மருக்கள் அல்லது வெனரல் மருக்கள், கடுமையான மருக்கள், அத்திப்பழம் - ஒரு தொற்று வைரஸ் நோய். யோனி மற்றும் குத உடலுறவில் பரவும் ஆபத்து குறிப்பிடத்தக்கது, வாய்வழி செக்ஸ் மூலம் நோய்த்தொற்றின் ஆபத்து குறைகிறது.

அரிசி. 3. புகைப்படத்தில், பிறப்புறுப்பு மருக்கள்.
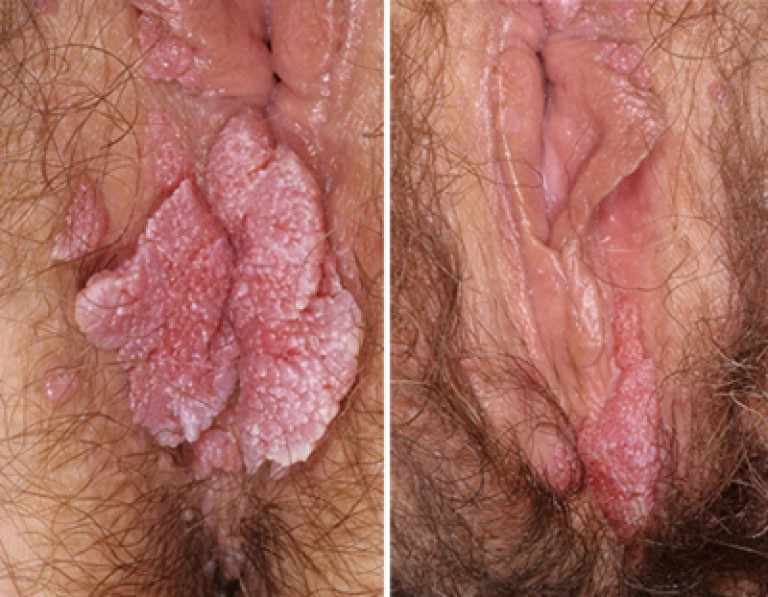
அரிசி. 4. புகைப்படத்தில், பெண்களில் பிறப்புறுப்பு மருக்கள்.

அவை ஸ்பூட்டம் அசாதாரணங்களின் போது, பிறப்புறுப்புகளில், இடுப்பு அல்லது மலக்குடலைச் சுற்றியுள்ள ஈரமான திட்டுகளில் ஏற்படுகின்றன. இந்நோய் வாழும் மண் குறைந்த அளவுதனிப்பட்ட சுகாதாரம். யோனி வீக்கத்துடன் அல்லது கர்ப்ப காலத்தில் ஏற்பட்டால் நோய் அடிக்கடி வேகமான மற்றும் வலுவான சாய்வு உள்ளது.
பிறப்புறுப்பு மருக்கள் முன்தோல் குறுக்கம், வீக்கம் ஆகியவற்றுடன் மிகவும் பொதுவானவை சிறு நீர் குழாய்மற்றும் புணர்புழைகள். மலக்குடலில் மருக்கள் இருப்பது குத உடலுறவின் அபாயத்தை அதிகரிக்கிறது. சில ஆதாரங்கள் 800% வரை ஆபத்து அதிகரிப்பதாக தெரிவிக்கின்றன. பிறப்புறுப்பு மருக்கள் மிகவும் பொதுவானவை மற்றும் தொடர்ந்து வளர்கின்றன. செக் குடியரசில் இது மிகவும் பொதுவான பாலியல் பரவும் நோய்களில் ஒன்றாகும். மிகவும் பாதிக்கப்பட்ட குழுக்களில் இருபது வயதுடைய இளம் பெண்கள் மற்றும் ஓரின சேர்க்கையாளர்கள் உள்ளனர்.
அரிசி. 5. புகைப்படத்தில், பிறப்புறுப்பு மருக்கள்.

அரிசி. 6. புகைப்படத்தில், குடல் பகுதியில் பிறப்புறுப்பு மருக்கள்.

அரிசி. 7. புகைப்படத்தில், நாக்கில் பிறப்புறுப்பு மருக்கள்.
பெண்களில் தட்டையான மருக்கள்
பெண்களில் தட்டையான காண்டிலோமாக்களின் வளர்ச்சி மனித பாப்பிலோமா வைரஸ்களால் ஏற்படுகிறது, இது அதிக புற்றுநோயியல் செயல்பாட்டைக் கொண்டுள்ளது. தட்டையான மருக்கள் எபிட்டிலியத்தில் ஆழமாக வளரும். பெரும்பாலும், தட்டையான மருக்கள் கருப்பை வாய் மற்றும் யோனியில் அமைந்துள்ளன. வெளிப்படுத்து இந்த இனம்கான்டிலோமா சிறப்பு வகை ஆராய்ச்சியைப் பயன்படுத்துவதன் மூலம் மட்டுமே சாத்தியமாகும்.
எந்த வகையான பிறப்புறுப்பு மருக்கள் இருப்பது பயாப்ஸி பொருளின் பயாப்ஸி மற்றும் ஹிஸ்டாலஜிக்கல் பரிசோதனைக்கான அறிகுறியாகும்.
![]()
அரிசி. 8. புகைப்படம் ஒரு தட்டையான காண்டிலோமாவைக் காட்டுகிறது.
Buschke-Levenshtein இன் மாபெரும் காண்டிலோமா
ராட்சத காண்டிலோமா புஷ்கே-லெவன்ஷ்டீன் என்பது மிகப் பெரிய பிறப்புறுப்பு மருக்கள் ஆகும். அதன் வளர்ச்சி மனித பாப்பிலோமா வைரஸ் வகை 6 மற்றும் 11 உடன் தொடர்புடையது.
பெரிய மற்றும் சிறிய லேபியா - அடிக்கடி இடங்கள்பெண்களில் மாபெரும் காண்டிலோமாவின் உள்ளூர்மயமாக்கல். கான்டிலோமாக்கள் பெரியனல் மற்றும் அனோரெக்டல் பகுதிகளில், குறைவாக அடிக்கடி இடுப்பு மற்றும் வாய்வழி குழி. வேலை செய்யத் தவறினால் காண்டிலோமாவின் வீரியம் ஏற்படுகிறது நோய் எதிர்ப்பு அமைப்பு.
நோய் பல பிறப்புறுப்பு மருக்கள் தோற்றத்துடன் தொடங்குகிறது, இது இறுதியில் ஒருவருக்கொருவர் ஒன்றிணைகிறது. உருவாக்கத்தின் மேற்பரப்பில் தாவரங்கள் உருவாகின்றன, அவை இறுதியில் செதில்களால் மூடப்பட்டிருக்கும். மேற்பரப்பு உறுப்புகளின் மெசரேஷன் தோற்றத்திற்கு வழிவகுக்கிறது துர்நாற்றம். பாப்பிலோமாட்டஸ் வளர்ச்சியின் பாரிய தன்மை மற்றும் ஊடுருவும் அழிவு வளர்ச்சி ஆகியவை நோயின் முக்கிய அறிகுறிகளாகும்.
புஷ்கே-லெவன்ஷ்டீனின் மாபெரும் காண்டிலோமா மெதுவாக வளர்கிறது, படிப்படியாக வளர்கிறது மென்மையான திசுக்கள். காலப்போக்கில், ஸ்குவாமஸ் செல் கார்சினோமா உருவாகிறது. பிறப்புறுப்பு மருக்கள் அகற்றப்படுவதைத் தொடர்ந்து கிரையோடெஸ்ட்ரக்ஷன் சிகிச்சையின் முக்கிய முறையாகும்.
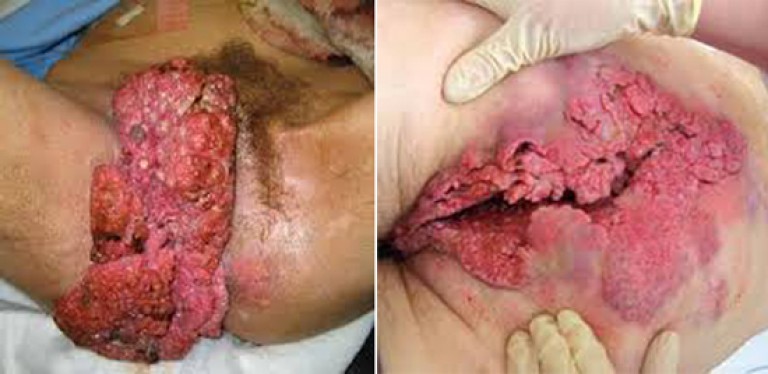
அரிசி. 9. புஷ்கே-லெவன்ஷ்டீன் காண்டிலோமாஸின் புகைப்படத்தில்.
பிறப்புறுப்பு மருக்கள் நோய் கண்டறிதல்
பெண்களில் காண்டிலோமாக்கள் பார்வைக்கு எளிதில் அடையாளம் காணப்படுகின்றன. இருப்பினும், சில சந்தர்ப்பங்களில், 3% அசிட்டிக் அமிலத்தைப் பயன்படுத்தி ஒரு சோதனை பயன்படுத்தப்படுகிறது. சோதனையின் சாராம்சம் என்னவென்றால், அசிட்டிக் அமிலத்தின் கரைசலில் நனைத்த ஒரு மருத்துவ துடைக்கும் 10 நிமிடங்களுக்கு வடிவங்களின் மேற்பரப்பில் பயன்படுத்தப்படுகிறது. அதே நேரத்தில், காண்டிலோமாக்கள் வெண்மை நிறத்தைப் பெறுகின்றன. முன்கூட்டிய நோய் அல்லது புற்றுநோய் சந்தேகிக்கப்பட்டால், ஒரு பயாப்ஸி செய்யப்படுகிறது.

அரிசி. 10. புகைப்படத்தில் நேர்மறை சோதனைகர்ப்பப்பை வாய் புண்கள் (இடது) மற்றும் பிறப்புறுப்பு மருக்கள் (வலது) ஆகியவற்றிற்கு 3% அசிட்டிக் அமிலத்துடன். சோதனையானது சேதத்தின் எல்லைகளை தீர்மானிக்க மருத்துவரை அனுமதிக்கிறது.
பிறப்புறுப்பு மருக்கள் அகற்றும் போது, புற்றுநோயியல் செயல்முறையை உருவாக்கும் ஆபத்து குறையாது. ஒரு மகளிர் மருத்துவ நிபுணரின் வருடாந்திர பரிசோதனை மற்றும் கருப்பை வாயில் இருந்து ஸ்மியர்களின் சைட்டோலாஜிக்கல் பரிசோதனை ஆகியவை கர்ப்பப்பை வாய்ப் புற்றுநோயை முன்கூட்டியே கண்டறிவதற்கான முக்கிய முறையாகும்.
பிறப்புறுப்பு மருக்கள் சிகிச்சை
பிறப்புறுப்பு மருக்கள் சிகிச்சையின் தற்போதைய முறைகள் எப்போதும் எதிர்பார்த்த முடிவுக்கு வழிவகுக்காது.
பெண்களில் கான்டிலோமாக்கள் அடிக்கடி மீண்டும் நிகழ்கின்றன, ஏனெனில் அவை நீண்ட காலத்திற்கு எபிட்டிலியத்தின் தடிமனான செயலற்ற நிலையில் இருக்க முடிகிறது, இது பரிசோதனையின் போது அவற்றை கண்ணுக்கு தெரியாததாக ஆக்குகிறது.
ஆணுறைகளைப் பயன்படுத்தும் போது, பாலியல் பங்குதாரருக்கு தொற்று பரவும் ஆபத்து குறைகிறது, ஆனால் முற்றிலும் மறைந்துவிடாது.
உடல் முறைகளுடன் மருக்கள் சிகிச்சை (மருகுகளை அகற்றுதல்)
- மின் உறைதல்பிறப்புறுப்பு மருக்களை அகற்ற பரவலாகப் பயன்படுத்தப்படும் முறையாகும். அதன் செயல்திறன் 85-95% அடையும். நீண்ட கால குணமடையாத குறைபாடுகள் மற்றும் அடுத்தடுத்த ஸ்டெனோசிஸுடன் வடுக்கள் ஆகியவை எலக்ட்ரோகோகுலேஷன் சிக்கல்களாகும்.
- லேசர் அறுவை சிகிச்சைமேலும் வழங்குகிறது நல்ல விளைவு. நீண்ட காலமாக ஆறாத காயங்கள், இரண்டாம் நிலை நோய்த்தொற்று, வடுக்கள் மற்றும் மறுபிறப்பு ஆகியவை இந்த நுட்பத்தைப் பயன்படுத்துவதன் சிக்கல்களாகும்.
- மையத்தில் ரேடியோ அலை அறுவை சிகிச்சைதிரவ பகுதியின் ஆவியாதல் உள்ளது செல்லுலார் கலவைஉயர் அதிர்வெண் ரேடியோ அலைகளின் செல்வாக்கின் கீழ் (சாதனம் "சர்கிட்ரான்" மற்றும் "எல்மேன்").
![]()
அரிசி. 11. ரேடியோ அலை அறுவை சிகிச்சையின் உதவியுடன் மருக்களை அகற்றும் போது, சுர்ஜிட்ரான் கருவி பயன்படுத்தப்படுகிறது. வலதுபுறத்தில் - சாதனத்திற்கான மின்முனைகள்.
எலக்ட்ரோகோகுலேஷன், லேசர் மற்றும் ரேடியோ அலைகள் மூலம் பிறப்புறுப்பு மருக்களை அகற்றுவதற்கு பூர்வாங்க மயக்க மருந்து தேவைப்படுகிறது.
- Cryodestruction (உறைதல்) என்பது பொதுவாகப் பயன்படுத்தப்படும் முறையாகும். மையத்தில் இந்த முறைபாதிக்கப்பட்ட மேற்பரப்பை திரவ நைட்ரஜனுடன் சிகிச்சை செய்தல். குறைந்த விலை மற்றும் வடு திசுக்களின் அரிதான வளர்ச்சி ஆகியவை cryodestruction இன் நன்மைகள்.
மருந்துகளைப் பயன்படுத்தி பிறப்புறுப்பு மருக்கள் அகற்றுதல்
பயன்பாட்டைப் பயன்படுத்தி பிறப்புறுப்பு மருக்கள் அகற்றுதல் மருந்துகள்அதிக செறிவூட்டப்பட்ட தீர்வுகளின் செயல்பாட்டின் அடிப்படையில் இரசாயன பொருட்கள்சேதமடைந்த திசுக்களில்.
- டிரைகுளோரோஅசெட்டிக் அமிலம் 80 - 90% செறிவுசேதமடைந்த பகுதியில் பயன்படுத்தப்படும் போது உறைதல் நெக்ரோசிஸ் ஏற்படுகிறது.
- சாலிசிலிக்-ரெசோர்சினோல் கொலோடியன் (வார்னிஷ்). சாலிசிலிக் அமிலம்மற்றும் மருந்தின் ஒரு பகுதியாக இருக்கும் ரெசோர்சினோல், ஒரு உச்சரிக்கப்படும் அழிவு விளைவைக் கொண்டிருக்கிறது. வீக்கம், வலி நோய்க்குறிமற்றும் நீடித்த சிகிச்சைமுறை இந்த நுட்பத்தின் தீமைகள்.
- ஒரு மருந்து சோல்கோடெர்ம்கரிம மற்றும் கொண்டுள்ளது கனிம அமிலங்கள். Solcoderm தோல் மற்றும் பிறப்புறுப்பு பகுதி மற்றும் ஆசனவாய் சளி சவ்வுகளின் திறந்த பகுதிகளில் அமைந்துள்ள மருக்கள், பயன்படுத்தப்படுகிறது. மருந்து பயன்படுத்தப்படும் போது, நோயாளி அனுபவிக்கிறார் கடுமையான வலிமற்றும் எரியும்.
- போடோஃபிலின்பி. பெல்டாட்டம் மற்றும் பி. எமோடி ஆகிய தாவரங்களிலிருந்து பிசின் வடிவில் பெறப்படுகிறது.
30% ஆல்கஹால் தீர்வு வடிவில் மருந்து பயன்படுத்தவும்.
- podophyllotoxinபோடோபிலினில் இருந்து பெறப்பட்டது. இந்த மருந்தின் ஆல்கஹால் கரைசல் வெளிப்புற பிறப்புறுப்பில் அமைந்துள்ள காண்டிலோமாக்களுக்கு மட்டுமே பயன்படுத்தப்படுகிறது.
- காண்டிலின் (போடோஃபிலோடாக்சின்)சொந்தமாக பயன்படுத்த முடியும். பயன்பாட்டு முறை வழிமுறைகளில் விரிவாக விவரிக்கப்பட்டுள்ளது.
- 5-ஃப்ளோரூராசில் (கிரீம்)ஒரு சைட்டோஸ்டேடிக் ஆகும். அதன் செல்வாக்கின் கீழ், வைரஸ் டிஎன்ஏவின் தொகுப்பு சீர்குலைந்துள்ளது. இந்த மருந்து மருக்கள் சிகிச்சையில் பயன்படுத்தப்படுகிறது, இது பெண்களில் ஊடுருவி மற்றும் ஆண்களில் எண்டோரித்ரல் அமைந்துள்ளது.

அரிசி. 12. புகைப்படத்தில், சோல்கோடெர்ம் பிறப்புறுப்பு மருக்களை அகற்றுவதற்கான ஒரு தீர்வாகும்.

அரிசி. 13. புகைப்படத்தில், Podophyllin மற்றும் Podophyllotoxin ஆகியவை பிறப்புறுப்பு மருக்களை அகற்றுவதற்கான வழிமுறையாகும்.
வைரஸ் தடுப்பு மருந்துகள்
- இன்டர்ஃபெரான்கள் (IFN) என்பது வைரஸ்கள் அறிமுகத்திற்கு பதிலளிக்கும் வகையில் மனித உயிரணுக்களால் உற்பத்தி செய்யப்படும் சைட்டோகைன்கள் ஆகும். மருந்துகளின் செயல்திறன் பற்றிய தகவல்கள் முரண்பாடானவை. சில சந்தர்ப்பங்களில், அவை மருத்துவ இயக்கவியலை கணிசமாக மேம்படுத்துகின்றன மற்றும் சிகிச்சையின் தரத்தை மேம்படுத்துகின்றன.
- பனாவிர் ஒரு வைரஸ் தடுப்பு மருந்து தாவர தோற்றம். மருந்து ஒரு தீர்வு வடிவில் கிடைக்கிறது நரம்பு நிர்வாகம், வெளிப்புற பயன்பாட்டிற்கான ஜெல் மற்றும் மலக்குடல் மற்றும் யோனி சப்போசிட்டரிகள்.

அரிசி. 14. புகைப்படத்தில் வைரஸ் தடுப்பு மருந்துபனவிர்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
கர்ப்பப்பை வாய் கால்வாயின் எபிட்டிலியம் (உருளை அல்லது சுரப்பி) கருப்பை வாயின் யோனி பகுதியின் எபிட்டிலியத்திற்குள் செல்லும் எல்லையில் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா உருவாகிறது (அடுக்கு செதிள்).
கருப்பை வாயின் சளி அடுக்கில் ஏற்படும் மாற்றங்கள், ஆனால் அடித்தள சவ்வை பாதிக்காது, அவை கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்று அழைக்கப்படுகின்றன. வைரஸ் துகள்களின் செல்வாக்கின் கீழ் மாற்றப்பட்ட எபிடெலியல் செல்கள் வித்தியாசமானவை என்று அழைக்கப்படுகின்றன. இத்தகைய உயிரணுக்களில், முதிர்வு மற்றும் வேறுபாட்டின் செயல்முறை சீர்குலைக்கப்படுகிறது. போது கண்டறியப்பட்ட வித்தியாசமான செல்கள் எண்ணிக்கை ஹிஸ்டாலஜிக்கல் பரிசோதனை, உயிரணு வேறுபாட்டின் மீறலின் அளவு மற்றும் பாதிக்கப்பட்ட எபிட்டிலியத்தின் பகுதியைப் பொறுத்தது. சில நேரங்களில் டிஸ்ப்ளாசியாவின் பல பகுதிகள் பதிவு செய்யப்படுகின்றன.
வரை நோயியல் செயல்முறைஎபிடெலியல் அடுக்குக்குள் உள்ளூர்மயமாக்கப்பட்டு அடித்தள சவ்வை பாதிக்காது, புற்றுநோய் கட்டி உருவாகாது.
அடித்தள சவ்வு அழிக்கப்படுவதால், நோயியல் செயல்முறை அண்டை திசுக்களுக்கும் பிராந்தியத்திற்கும் பரவுகிறது நிணநீர் கணுக்கள். ஸ்குவாமஸ் செல் கார்சினோமா எபிடெலியல் செல்களிலிருந்து உருவாகிறது. இணைப்பு திசு செல்களில் இருந்து சர்கோமா உருவாகிறது.

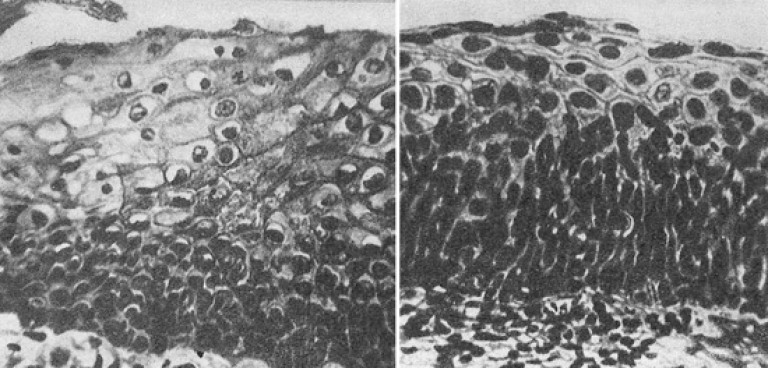
அரிசி. 15. புகைப்படத்தில், கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா.
மனித பாப்பிலோமா வைரஸ் மற்றும் - முக்கிய நோயியல் காரணிகள்கருப்பை டிஸ்ப்ளாசியாவின் வளர்ச்சி. அவை பாலியல் ரீதியாக பரவுகின்றன. ஆரம்ப மற்றும் ஒழுங்கற்ற பாலியல் வாழ்க்கை, கருத்தடைகளைப் பயன்படுத்துவதில் புறக்கணிப்பு, பாலியல் பங்காளிகளின் அடிக்கடி மாற்றம் ஆகியவை நோயின் வளர்ச்சிக்கு பங்களிக்கின்றன. டிஸ்ப்ளாசியாவை புற்றுநோய் கட்டியாக சிதைக்கும் ஆபத்து 40 முதல் 64% வரை இருக்கும்.
குறைந்த ஆன்கோஜெனிக் திறன் கொண்ட மனித பாப்பிலோமா வைரஸ்கள் - 6, 11, 40, 42, 43, 44 வகைகள் டிஸ்ப்ளாசியாவை ஏற்படுத்துகின்றன என்று நம்பப்படுகிறது. லேசான பட்டம், மற்றும் அதிக ஆன்கோஜெனிக் ஆபத்து உள்ள வைரஸ்கள் - 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82 மற்றும் 26, 53 மற்றும் 6 வகைகள், கர்ப்பப்பை வாய் அழற்சியை ஏற்படுத்தும் மிதமான மற்றும் கடுமையான பட்டம்.
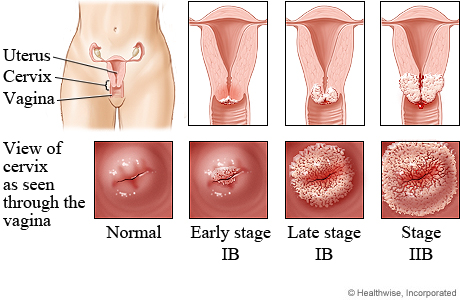
அரிசி. 16. புகைப்படத்தில் வெவ்வேறு பட்டங்கள்கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் லேசான அளவு (இடதுபுறத்தில் உள்ள புகைப்படம்) அடித்தள சவ்வு அமைந்துள்ள பகுதியில் மட்டுமே எபிடெலியல் செல்கள் பெருக்கத்தால் வகைப்படுத்தப்படுகிறது. டிஸ்ப்ளாசியாவின் கடுமையான அளவு (வலதுபுறத்தில் உள்ள புகைப்படம்), எபிட்டிலியத்தின் மேல் அடுக்குகளில் வித்தியாசமான செல்கள் தோன்றும்.
கருப்பையின் டிஸ்ப்ளாசியா நோய் கண்டறிதல்
- மணிக்கு ஆய்வக நோயறிதல்பெண்களில் பிறப்புறுப்பு மருக்கள் முதன்மையாக பயன்படுத்தப்படுகின்றன சைட்டோலாஜிக்கல் முறை, இது தயாரிப்பின் ஸ்மியர்களில் பல அடுக்குகளின் உயிரணுக்களின் நிலையை வெளிப்படுத்த அனுமதிக்கிறது செதிள் மேல்தோல்கருப்பை வாய்.
- கோல்போஸ்கோபிஎளிய அல்லது நீட்டிக்கப்பட்ட - மகளிர் மருத்துவ பரிசோதனையின் ஒருங்கிணைந்த பகுதி. இருந்தால் கோல்போஸ்கோபி செய்யப்படுகிறது நோயியல் மாற்றங்கள்கருப்பை வாயின் சளி சவ்வு மீது. கோல்போஸ்கோபிக்கு சுட்டிக்காட்டப்பட்டால், இலக்கு பயாப்ஸி செய்யப்படுகிறது.

அரிசி. 17. கோல்போஸ்கோபி என்பது மகளிர் மருத்துவ பரிசோதனையின் ஒருங்கிணைந்த பகுதியாகும்.

அரிசி. 18. புகைப்படத்தில், ஒரு கோல்போஸ்கோப் (இடது) மற்றும் ஒரு வீடியோ கோலோபோஸ்கோப் (வலது).
- 12 வகையான வீரியம் மிக்க வைரஸ்களின் டிஎன்ஏவைக் கண்டறியும் நுட்பம் பரவலாகப் பயன்படுத்தப்படுகிறது ( பாலிமரேஸ் சங்கிலி எதிர்வினை - பிசிஆர்) கர்ப்பப்பை வாய் கால்வாய், சிறுநீர்க்குழாய் அல்லது சிறுநீரில் ஸ்கிராப்பிங்.
- பயன்படுத்தப்படும் செரோலாஜிக்கல் முறைகள் ஆன்டிபாடி கண்டறிதல் நுட்பம், இது வைரஸ்களின் குறிப்பிட்ட புரதங்களில் நோயாளியின் உடலில் உருவாகிறது. இந்த சோதனை வைரஸ் தொற்றுக்கான அறிகுறியாகும்.
- HPV தொற்று ஆன்கோஜெனீசிஸைத் தூண்டுகிறது என்ற உண்மையின் காரணமாக, சில சந்தர்ப்பங்களில் நோய் எதிர்ப்பு சக்தி குறிகாட்டிகள்- CD4 மற்றும் CD8-லிம்போசைட்டுகளின் நிலை, எண்டோஜெனஸ் இன்டர்ஃபெரான்களின் நிலை. மனித பாப்பிலோமாவைரஸ் E7 இன் இரத்தம் மற்றும் ஆன்கோஜெனிசிட்டி புரதங்களில் எஸ்ட்ரோஜன்களின் அளவு தீர்மானிக்கப்படுகிறது.

அரிசி. 19. புகைப்படம் கடுமையான கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவைக் காட்டுகிறது.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா சிகிச்சை
லேசான டிஸ்ப்ளாசியாவுக்கு பழமைவாத சிகிச்சை. மிதமான மற்றும் கடுமையான டிஸ்ப்ளாசியாவிற்கு, கருப்பை வாயின் பாதிக்கப்பட்ட திசுக்களின் ஸ்கால்பெல் (கூம்பு வடிவ துண்டித்தல்) மற்றும் பாதிக்கப்பட்ட பகுதிகளில் உடல் ரீதியான தாக்கம் ஆகியவற்றுடன் வெட்டுதல் அல்லது அகற்றுதல் ஆகியவை பயன்படுத்தப்படுகின்றன. அகற்றப்பட்ட அனைத்து திசுக்களும் ஹிஸ்டாலஜிக்கல் பரிசோதனைக்கு உட்பட்டவை.
கர்ப்பப்பை வாய் புற்றுநோய்
100 வகையான மனித பாப்பிலோமா வைரஸ்களில், 13 மிகவும் வீரியம் மிக்க வைரஸ்கள். அவை ஆண்கள் மற்றும் பெண்களில் பிறப்புறுப்பு உறுப்புகளின் புற்றுநோயின் வளர்ச்சிக்கு வழிவகுக்கும். அவற்றில் மிகக் கடுமையான நோய் கர்ப்பப்பை வாய்ப் புற்றுநோய். 90% வழக்குகளில் அதன் காரணம் மனித பாப்பிலோமா வைரஸ் வகைகள் 16 மற்றும் 18 ஆகும். ஒவ்வொரு ஆண்டும், இந்த நோய் 500 ஆயிரம் பெண்களில் பதிவு செய்யப்படுகிறது, அவர்களில் பாதி பேர் இறக்கின்றனர்.
கர்ப்பப்பை வாய் கால்வாயின் எபிட்டிலியம் (ஒற்றை அடுக்கு உருளை அல்லது சுரப்பி) கருப்பை வாயின் யோனி பகுதியின் எபிட்டிலியத்திற்குள் செல்லும் எல்லையில் கர்ப்பப்பை வாய்ப் புற்றுநோய் உருவாகிறது (அடுக்கு செதிள்). ஸ்குவாமஸ் செல் கார்சினோமா அடுக்கு செதிள் எபிட்டிலியத்திலிருந்து உருவாகிறது (அனைத்து நிகழ்வுகளிலும் 80-90%). அடினோகார்சினோமா சுரப்பி எபிட்டிலியத்திலிருந்து உருவாகிறது (10-20% வழக்குகள்).
நோய் எவ்வாறு உருவாகிறது
கருப்பை வாயின் எபிட்டிலியத்தில் ஊடுருவிய வைரஸ் நீண்ட ஆண்டுகள்எதையும் காட்ட. இந்த நோய் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் தொடங்குகிறது. டிஸ்ப்ளாசியாவைக் கண்டறியவும் ஆரம்ப கட்டங்களில்அதன் வளர்ச்சி ஆன்கோசைட்டாலஜியை அனுமதிக்கிறது.
புற்றுநோய் அடித்தள சவ்வுக்குள் வளராமல் போகலாம். இத்தகைய புற்றுநோயானது ஆக்கிரமிப்பு அல்லாதது என்று அழைக்கப்படுகிறது. ஊடுருவும் புற்றுநோய் அடித்தள சவ்வை ஆக்கிரமித்து, கொழுப்பு திசு மற்றும் நிணநீர் மண்டலங்களுக்கு பரவுகிறது, அண்டை உறுப்புகளை அழுத்துகிறது மற்றும் அழிக்கிறது. இரத்த ஓட்டத்துடன் புற்றுநோய் செல்கள்உடல் முழுவதும் பரவுகிறது (மெட்டாஸ்டாசைஸ்).

அரிசி. 20. புகைப்படம் கர்ப்பப்பை வாய்ப் புற்றுநோயைக் காட்டுகிறது.
கர்ப்பப்பை வாய்ப் புற்றுநோயின் அறிகுறிகள்
மாதவிடாயுடன் தொடர்புடைய இரத்தம் தோய்ந்த வெளியேற்றம் - முக்கியமானது ஆரம்ப அறிகுறிநோய்கள். அடிவயிற்றில் வலி, அடிக்கடி மற்றும் வலியுடன் சிறுநீர் கழித்தல், மலம் கழிப்பதில் சிரமம் ஆகியவை கர்ப்பப்பை வாய்ப் புற்றுநோயின் முக்கிய அறிகுறிகளாகும். தாமதமான நிலைகள். யோனியில் இருந்து மலக்குடலுக்குள் ஃபிஸ்துலா உருவாக்கம் மற்றும் சிறுநீர்ப்பை, மெட்டாஸ்டேஸ்களின் தோற்றம் கர்ப்பப்பை வாய்ப் புற்றுநோயின் மேம்பட்ட வடிவத்தின் அறிகுறிகளாகும்.

அரிசி. 21. புகைப்படத்தில், கர்ப்பப்பை வாய்ப் புற்றுநோய். இரத்தம் தோய்ந்த வெளியேற்றம்- நோயின் முக்கிய ஆரம்ப அறிகுறி.
கர்ப்பப்பை வாய்ப் புற்றுநோயைக் கண்டறிதல்
நோய் கண்டறிதல் இல்லை ஊடுருவும் புற்றுநோய்கருப்பை வாய் அடங்கும்:
- இலக்கு பயாப்ஸி,
- சிஸ்டோஸ்கோபி மற்றும் சிக்மாய்டோஸ்கோபி.
ஊடுருவும் கர்ப்பப்பை வாய்ப் புற்றுநோயைக் கண்டறிதல் பின்வருவனவற்றை உள்ளடக்குகிறது:
- கண்ணாடியில் கருப்பை வாய் பரிசோதனை,
- உள் உறுப்புகளின் நிலை பற்றிய ஆய்வு,
- விண்ணப்பம் நவீன முறைகள்ஆராய்ச்சி (அல்ட்ராசவுண்ட், கணக்கிடப்பட்ட டோமோகிராபி, காந்த அதிர்வு இமேஜிங், பாசிட்ரான் எமிஷன் டோமோகிராபி மற்றும் லிம்போகிராபி),
- பயாப்ஸி.
கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கான சிகிச்சை
கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கான சிகிச்சையானது நோயின் கட்டத்தை கணக்கில் எடுத்துக்கொண்டு மேற்கொள்ளப்படுகிறது. ஒரு சிறிய கட்டி மற்றும் படையெடுப்பின் சிறிய ஆழத்துடன், கருப்பை வாயின் பாதிக்கப்பட்ட பகுதியின் கூம்பு வடிவ வெளியேற்றம் அல்லது கருப்பையை அகற்றுதல் (அகற்றுதல்) குழாய்கள் மற்றும் கருப்பைகள் மற்றும் அறிகுறிகளின்படி, இடுப்பு மற்றும் சில நேரங்களில் பாரா-அயோர்டிக் நிணநீர் முனைகளுடன். நிணநீர் முனைகளுக்கு மெட்டாஸ்டேஸ்களுடன் அறுவை சிகிச்சைகதிர்வீச்சு அல்லது கதிர்வீச்சு + கீமோதெரபியுடன் கூடுதலாக. சிக்கலான தீவிர செயல்பாடுநோய்வாய்ப்பட்ட பெண்ணின் இனப்பெருக்க செயல்பாட்டைச் சேமிக்க டிராக்லெக்டோமி உங்களை அனுமதிக்கிறது.

அரிசி. 22. புகைப்படம் குவியலுக்குப் பிறகு காயத்தின் மேற்பரப்பைக் குணப்படுத்தும் நிலைகளைக் காட்டுகிறது (கருப்பை வாயின் பாதிக்கப்பட்ட பகுதியின் கூம்பு வடிவ வெட்டு).
கர்ப்பப்பை வாய்ப் புற்றுநோய் மற்றும் கர்ப்பம்
கர்ப்பிணிப் பெண்களில், கருப்பை வாய் மற்றும் கர்ப்பப்பை வாய் கால்வாயில் இருந்து ஸ்வாப்களை பரிசோதிக்க வேண்டும். மாற்றப்பட்ட திசுக்களின் முன்னிலையில் சந்தேகம் இருந்தால், ஒரு பயாப்ஸி செய்யப்படுகிறது.
கர்ப்பப்பை வாய் புற்றுநோய் தடுப்பூசி
AT இரஷ்ய கூட்டமைப்புகர்ப்பப்பை வாய்ப் புற்றுநோய்க்கு எதிராக இரண்டு தடுப்பூசிகள் பதிவு செய்யப்பட்டுள்ளன:
- 16 மற்றும் 18 வகையான வைரஸ்களுக்கு எதிராக செர்வாரிக்ஸ் என்ற இருவகை தடுப்பூசி.
- 16, 18, 6 மற்றும் 11 வகை வைரஸிலிருந்து நான்கு வகையான கார்டசில் தடுப்பூசி பாதுகாக்கிறது.
தடுப்பூசி மூன்று முறை கொடுக்கப்பட்டால், தடுப்பூசி முடிந்ததாகக் கருதப்படுகிறது. தடுப்பூசி 10-14 வயதில் மிகவும் பயனுள்ளதாக கருதப்படுகிறது. 26 வயது வரையிலான பெண்களுக்கு தடுப்பூசி அனுமதிக்கப்படுகிறது, இது நம் நாட்டில் செலுத்தப்படுகிறது.
தடுப்பூசி சுமார் 70% கர்ப்பப்பை வாய்ப் புற்றுநோயைத் தடுக்கிறது. எனவே, அனைத்து பெண்களும், தடுப்பூசி மற்றும் தடுப்பூசி போடாத, கர்ப்பப்பை வாய் ஸ்மியர்களின் கட்டாய சைட்டோலாஜிக்கல் பரிசோதனையுடன் ஒரு மகளிர் மருத்துவ நிபுணரால் ஆண்டுதோறும் பரிசோதிக்கப்பட வேண்டும்.
பாதுகாப்பான பாலினம், தடுப்பூசி, சைட்டோலாஜிக்கல் முறையைப் பயன்படுத்தி நோயை செயலில் கண்டறிதல் மற்றும் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் சரியான நேரத்தில் சிகிச்சை பயனுள்ள தடுப்புகர்ப்பப்பை வாய் புற்றுநோய்.
பெண்களில் மனித பாப்பிலோமா வைரஸ் மிகவும் பொதுவான ஒன்றாகும் வைரஸ் நோய்கள்பாலியல் கோளம். கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா மற்றும் கர்ப்பப்பை வாய்ப் புற்றுநோய் ஆகியவை நோயின் வலிமையான வெளிப்பாடுகள். பெண்களில் மனித பாப்பிலோமா வைரஸை முற்றிலுமாக அகற்றுவது சாத்தியமில்லை. நோயை சரியான நேரத்தில் கண்டறிதல் மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துதல் ஆகியவை நோயைத் தடுப்பதற்கான அடிப்படையாகும்.
"பாப்பிலோமா வைரஸ் தொற்று" பிரிவின் கட்டுரைகள் மிகவும் பிரபலமானகாண்டிலோமாஸ் - அழற்சி செயல்முறைகள்அவை வைரஸ் தோற்றம் கொண்டவை. கர்ப்பப்பை வாய்ப் புற்றுநோயைத் தூண்டும் காரணிகளுக்கு இத்தகைய நியோபிளாம்கள் காரணம் என்று மகப்பேறு மருத்துவர்கள் கூறுகின்றனர். காண்டிலோமாடோசிஸ் ஏன் தோன்றுகிறது (பெண்களில் பிறப்புறுப்பு மருக்கள்), பாரம்பரிய சிகிச்சை மற்றும் நாட்டுப்புற முறைகள். மருக்கள் நீக்கப்பட வேண்டுமா?
ஏன் உருவாகின்றன
பிறப்புறுப்பு மருக்கள் லேபியா மற்றும் ஆசனவாயைச் சுற்றியுள்ள பெண்களில் தோன்றும், உடலின் மற்ற பகுதிகளில் அவை குறைவாகவே தோன்றும். இது நியோபிளாம்களின் தோற்றத்தைத் தூண்டுகிறது - மனித பாப்பிலோமா வைரஸ், இது முடியும் நீண்ட நேரம்கவனிக்கப்படாமல் போகும். அதனால் நோய் அறிகுறிகள் தோன்றும் கால இடைவெளிபல மாதங்கள் முதல் பல ஆண்டுகள் வரை நீடிக்கும்.
தொற்று வழிகள்:
- பாதுகாப்பற்ற உடலுறவு - நீங்கள் எந்த வகையான உடலுறவிலும் பாதிக்கப்படலாம்;
- பொதுவான பயன்பாடு வீட்டு பொருட்கள்உடன் நோய் தோற்றியவர்- பிறப்புறுப்பு மருக்கள் இருந்து வெளியேற்றம் மைக்ரோகிராக்ஸ் மற்றும் தோலில் காயங்கள் மூலம் ஊடுருவி;
- பிறப்புறுப்பின் சுவர்களில் நியோபிளாம்கள் அமைந்திருந்தால், குழந்தைகள் இயற்கையான பிரசவத்தின்போது தொற்று ஏற்படலாம்.
முக்கியமான! காண்டிலோமாடோசிஸ் உடனடியாக தேவைப்படுகிறது சிக்கலான சிகிச்சை, குறிப்பாக கருப்பை வாயில் நியோபிளாம்கள் தோன்றினால்.
பலவீனமான நோயெதிர்ப்பு மண்டலத்தின் பின்னணிக்கு எதிராக வைரஸ் செயல்படுத்தப்படுகிறது, இதற்கு காரணம் மன அழுத்தம், சமநிலையற்ற உணவுகள். அடிக்கடி மருக்கள் தோன்றும் நெருக்கமான இடங்கள்பிரசவத்திற்குப் பிறகு தோன்றும், ஏனென்றால் ஒரு பெண் தொடர்ந்து உணர்ச்சி மற்றும் உடல் அழுத்தத்திற்கு ஆளாகிறார். நோயை உண்டாக்கும் கட்டுப்பாடற்ற வரவேற்புமைக்ரோஃப்ளோராவின் சமநிலையை சீர்குலைக்கும் மருந்துகள், நோயெதிர்ப்பு மண்டலத்தின் நிலை, மதுபானங்களை துஷ்பிரயோகம் செய்தல்.
காண்டிலோமாடோசிஸ் ஒரு உள்ளூர் இயல்பின் அறிகுறிகளால் வெளிப்படுத்தப்படுகிறது. பிறப்புறுப்பு மருக்கள் நிர்வாணக் கண்ணால் பார்க்கப்படலாம், நிகழ்த்தும்போது உணரலாம் சுகாதார நடைமுறைகள். ஆசனவாயைச் சுற்றி மருக்கள் தோன்றியிருந்தால், ஒரு பெண் இந்த பகுதியில் அரிப்பு மற்றும் எரியும் பற்றி கவலைப்படுகிறார், இருப்பு உணர்வு உள்ளது. வெளிநாட்டு பொருள்பெரும் அசௌகரியத்தை ஏற்படுத்துகிறது.
- எரியும்;
- உடலுறவின் போது வலி;
- ஒரு சீரியஸ் தன்மையை தனிமைப்படுத்துதல்;
- ஒரு கடுமையான நிலையான வாசனையின் இருப்பு.

இணைந்த காண்டிலோமாக்களிலிருந்து, ஒரு திரவம் வெளியே நிற்கத் தொடங்குகிறது, இது விரும்பத்தகாத வாசனை. ஈரப்பதத்தின் நிலையான உணர்வுடன் ஒரு பெண் சங்கடமாக இருக்கிறாள். இத்தகைய நியோபிளாம்கள் ஆடைகளால் அல்லது பாலியல் தொடர்புகளின் போது காயமடையும் போது, வீக்கம் மற்றும் கடுமையான எரிச்சல் ஏற்படுகிறது.
நோயறிதலை தெளிவுபடுத்த, வைரஸ் வகை, அதன் அளவு மற்றும் உடலுக்கு ஏற்படும் சேதத்தின் அளவு ஆகியவற்றைப் புரிந்துகொள்வதற்கு PCR நோயறிதலைச் செய்வது அவசியம்.
மருக்களுக்கு மருந்துகளைப் பயன்படுத்துவது நல்லது சிறிய அளவு. நீங்கள் மருந்துகளை நீங்களே பயன்படுத்தலாம், ஆனால் அதே நேரத்தில் மகளிர் மருத்துவ நிபுணரை தவறாமல் பார்வையிடவும்.
இமிகிமோட் அடிப்படையிலான வழிமுறைகள் - ஆல்டார் கிரீம், கெராவர்ட், வெளிப்புற தயாரிப்புகள், மருந்து மூலம் விநியோகிக்கப்படுகின்றன. 12 வயதுக்கு மேற்பட்ட இளம் பருவத்தினருக்கு பயன்படுத்த அனுமதிக்கப்படுகிறது. சிகிச்சையின் காலம் குறைந்தது 3 மாதங்கள் ஆகும். பாதகமான எதிர்வினைகள்- வீக்கம், அரிப்பு, சிரங்குகளின் உருவாக்கம். வாரத்திற்கு மூன்று முறை கிரீம் பயன்படுத்தவும், கழுவவும் சோப்பு நீர் 10 மணி நேரம் கழித்து.
Condiline Nycomed - இது 12 மணி நேரத்திற்குப் பிறகு ஒரு நாளைக்கு 2 முறை பயன்படுத்தப்பட வேண்டும், மருந்துடன் இணைக்கப்பட்ட ஒரு சிறப்பு விண்ணப்பதாரருடன் மட்டுமே பயன்படுத்தப்படுகிறது. சிகிச்சை முறையானது 3 நாட்களுக்கு மருந்தைப் பயன்படுத்துவதாகும், பின்னர் 4 நாட்களுக்கு ஒரு இடைவெளி எடுத்து, மருக்கள் முற்றிலும் மறைந்து போகும் வரை சிகிச்சையைத் தொடரவும். மருந்து மிகவும் நச்சுத்தன்மை வாய்ந்தது, எனவே இது சிறிய பகுதிகளில் மட்டுமே பயன்படுத்தப்படலாம்.
வீட்டில், நீங்கள் ஒரு ஆன்டிவைரல் ஸ்ப்ரே எபிஜென் இன்டிமா மூலம் பிறப்புறுப்புகளுக்கு சிகிச்சையளிக்கலாம் - இது வைரஸின் இனப்பெருக்கத்தை நிறுத்த உதவும். ஆரம்ப கட்டங்களில், செல்கள் ஆழமாக ஊடுருவ அனுமதிக்காது. பாதிக்கப்பட்ட நபருடன் உடலுறவுக்குப் பிறகு மிராமிஸ்டின் பயன்படுத்தப்பட வேண்டும். நீங்கள் Oksalin களிம்பு கொண்ட condylomas உடன் பிறப்புறுப்புகளை சிகிச்சை செய்யலாம்.

அசிட்டிக், லாக்டிக், நைட்ரிக் மற்றும் ஆக்சாலிக் அமிலத்தை அடிப்படையாகக் கொண்ட சோல்கோடெர்மின் தீர்வு வீட்டிலேயே மருக்களை முழுமையாக அகற்ற உதவும். பாதிக்கப்பட்ட செல்கள் இருக்கும் திசுக்களை மருந்து மம்மியாக்குகிறது - சில நாட்களுக்குப் பிறகு நியோபிளாசம் விழும்.
வைஃபெரான், ஜெனோஃபெரான் ஆகியவை இம்யூனோமோடூலேட்டர்கள், அவை குணப்படுத்தும் செயல்முறையை கணிசமாக விரைவுபடுத்த உதவும்.
முக்கியமான! எதையும் பயன்படுத்துவதற்கு முன் மருந்து தயாரிப்புநீங்கள் ஒரு மருத்துவரை அணுக வேண்டும்.
அதை அகற்ற வேண்டுமா?
பிறப்புறுப்பு மருக்கள் நிறைய சிரமத்தை ஏற்படுத்துகின்றன, அடிக்கடி ஆடைகளில் ஒட்டிக்கொண்டிருக்கும், உடலுறவின் போது காயமடைகின்றன. நியோபிளாம்கள் பல நோய்க்கிருமி நுண்ணுயிரிகளைக் கொண்டிருக்கின்றன, அவை வளர்ச்சியை ஏற்படுத்தும் தீவிர நோயியல். எனவே, மருக்களை விரைவில் அகற்ற மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
முக்கியமான! காண்டிலோமாக்கள் பெரும்பாலும் வீரியம் மிக்க கட்டிகளாக சிதைவடைகின்றன.
பயனுள்ள அகற்றும் முறைகள்:
- நியோபிளாசம் மீதான தாக்கம் அறுவைசிகிச்சை லேசர், இது செல்கள் அழிவுக்கு வழிவகுக்கிறது;
- உயர் அதிர்வெண் அலைகளின் குறுகிய கற்றை பயன்படுத்தி, குறைந்த அதிர்ச்சிகரமான அறுவை சிகிச்சை மூலம் நியோபிளாம்களை கதிரியக்க அறுவை சிகிச்சை மூலம் அகற்றுதல்;
- தெர்மோகோகுலேஷன் - பிறப்புறுப்பு மருக்கள் காடரைசேஷன்;
- வேதியியல் அழிவு - நைட்ரிக் அமிலத்துடன் மருக்கள் எரியும்;
- cryodestruction - திரவ நைட்ரஜனுடன் neoplasms உறைதல்.

Interonotherapy - பொருட்கள் அகற்ற பயன்படுத்தப்படுகின்றன. நோயெதிர்ப்பு மண்டலத்தை மேம்படுத்தும் இன்டர்ஃபெரான்களை அடிப்படையாகக் கொண்டவை, வைரஸ் அகற்றப்படும் இயற்கையாகவே.
கர்ப்ப காலத்தில் காண்டிலோமாடோசிஸ்
கர்ப்ப காலத்தில், பாப்பிலோமா வைரஸ் அடிக்கடி செயல்படுத்தப்படுகிறது - ஒரு பெண் பண்பு நியோபிளாம்களை உருவாக்குகிறது. மருக்கள் முன்பு எழுந்திருந்தால், கர்ப்ப காலத்தில் அவற்றின் எண்ணிக்கை மற்றும் அளவு அதிகரிக்கும். முக்கிய காரணம் ஹார்மோன் மாற்றங்கள் மற்றும் நோயெதிர்ப்பு மண்டலத்தின் பலவீனம்.
சிகிச்சையைத் தொடங்குவதற்கு முன், தாய் மற்றும் குழந்தைக்கு அச்சுறுத்தல் இருப்பதால், அனைத்து நன்மை தீமைகளையும் எடைபோடுவது அவசியம். எனவே, ஒவ்வொரு கர்ப்பிணிப் பெண்ணுக்கும் தந்திரோபாயங்கள் மற்றும் சிகிச்சை முறைகள் மருத்துவரால் தனிப்பட்ட அடிப்படையில் கருதப்படுகின்றன.
பிரசவத்தின் போது குழந்தைக்கு தொற்று ஏற்படலாம், அறுவைசிகிச்சை பிரிவுகாண்டிலோமாடோசிஸுடன் எப்போதும் இல்லை. நோய் சிக்கல்களுடன் இல்லாவிட்டால், மற்றும் நியோபிளாம்கள் யோனியில் இல்லை என்றால், அந்த பெண் தானே பெற்றெடுக்க முடியும்.
வீட்டில் சிகிச்சை
நெருக்கமான இடங்களில் மருக்கள் கொண்ட பல பெண்கள் மருத்துவரிடம் செல்ல வெட்கப்படுகிறார்கள், நாட்டுப்புற வைத்தியம் மூலம் சிக்கலை அகற்ற முயற்சி செய்கிறார்கள். முறைகள் மாற்று மருந்துநியோபிளாம்களை எரிக்க உங்களை அனுமதிக்கிறது, வைரஸ் பரவுவதை நிறுத்துங்கள். ஆனால் சுய சிகிச்சையானது விரும்பத்தகாத சிக்கல்களை ஏற்படுத்தும் என்பதை நீங்கள் எப்போதும் நினைவில் கொள்ள வேண்டும்.
செலாண்டின்
செலாண்டன் அவர்களில் முதன்மையானவர் நாட்டுப்புற வைத்தியம்பல்வேறு வகையான பாப்பிலோமாக்களை அகற்ற. சிகிச்சைக்காக, தாவரத்தின் புதிய சாற்றைப் பயன்படுத்தவும், அல்லது மருந்தக மருந்து. இது கவனமாகப் பயன்படுத்தப்பட வேண்டும், பிரத்தியேகமாக காண்டிலோமாவில் - சாறு ஆரோக்கியமான திசுக்களில் வந்தால், கடுமையான தீக்காயம் ஏற்படும். நீங்கள் ஒரு நாளைக்கு ஒரு முறை celandine ஐப் பயன்படுத்தலாம்.

முக்கியமான! கர்ப்ப காலத்தில் celandine ஐப் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
கருமயிலம்
பிறப்புறுப்பு மருக்களை அகற்றுவதற்கான மற்றொரு பிரபலமான தீர்வாக அயோடின் உள்ளது. இது நியோபிளாம்களுக்கு கவனமாகப் பயன்படுத்தப்பட வேண்டும் சிறிய பஞ்சு உருண்டை 2-3 முறை ஒரு நாள். சில நாட்களுக்குப் பிறகு, நியோபிளாசம் வறண்டு விழும்.
அயோடினைப் பயன்படுத்தும் போது, பக்க விளைவுகள் பற்றி எச்சரிக்கையாக இருங்கள்:
- அயோடின் உயிரணுக்களில் தீவிரமாக ஊடுருவி, உறிஞ்சுகிறது தைராய்டு, இது அதன் மிகை செயல்பாட்டை ஏற்படுத்தும்;
- கடுமையான தீக்காயங்கள் ஏற்படலாம்;
- வடுக்கள் cauterization தளத்தில் தோன்றும்.
முக்கியமான! சளி சவ்வுகளில் உள்ள மருக்களை அகற்ற அயோடின் பயன்படுத்த முடியாது.
காண்டிலோமாடோசிஸ் - கடுமையான நோய், இது ஒரு பெண்ணுக்கு நிறைய கொடுக்கிறது அசௌகரியம். இது கருச்சிதைவு, கருவில் உள்ள நோயியல் வளர்ச்சியை ஏற்படுத்தும். ஒரு பெண் ஒரு மகளிர் மருத்துவ நிபுணரை தவறாமல் பார்வையிட வேண்டும், கர்ப்பத்தைத் திட்டமிடும் போது, ஒரு விரிவான பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும், மேலும் மனித பாப்பிலோமாவைரஸ் முன்னிலையில் ஒரு பகுப்பாய்வு செய்ய வேண்டும்.