Mastitis fisiológica en recién nacidos: síntomas y tratamiento. Mastitis: su código, según la clasificación estadística internacional de enfermedades Código de infiltrado mamario para 10 microbianos
La mastitis no relacionada con la lactancia es un proceso inflamatorio de la glándula mamaria causado por infección bacteriana, lesiones químicas o mecánicas. La patología no está asociada con la lactancia materna y ocurre en pacientes en el contexto de trastornos hormonales u otros enfermedades infecciosas. En riesgo están las mujeres de 15 a 45-50 años. En ICD-10, esta forma de mastitis se encuentra en la sección N60-N64 "Enfermedades de la glándula mamaria no asociadas con la maternidad". A patología se le asignó el número N61.
Razones principales
La mastitis no relacionada con la lactancia es causada por microbios y bacterias que ingresan a los conductos lácteos y se propagan a los tejidos conectivos. En la mayoría de los pacientes, un cuadrante del seno se inflama, con menos frecuencia varios a la vez.
Agudo y en el 69-85% de los casos provoca Staphylococcus aureus. Crónica: microorganismos gramnegativos resistentes a la terapia antibiótica clásica.
La infección ingresa a las glándulas mamarias de dos maneras: desde el exterior y desde el interior. Las causas externas comunes incluyen:
- lesiones mecánicas del tórax;
- grietas en los pezones;
- cirugía plástica para el aumento de senos con implantes de gel o silicona;
- secreción frecuente de los pezones causada por trastornos hormonales;
- hipotermia.
El agente causante de la mastitis también puede ingresar a los conductos lácteos desde cavidad oral una pareja sexual con dolor de garganta, amigdalitis crónica o caries. La infección se produce durante los juegos previos o las relaciones sexuales.
Las bacterias también ingresan a las glándulas mamarias a través de sistema linfático. A las mujeres con mastitis no relacionadas con la lactancia a menudo se les diagnostican enfermedades inflamatorias agudas o latentes de otros órganos internos. Las razones más comunes incluyen:
- pielonefritis;
- amigdalitis crónica;
- inflamación del útero o apéndices;
- tuberculosis;
- VIH y SIDA;
- enfermedades de la sangre;
- caries avanzada.
Las formas de mastitis no relacionadas con la lactancia también se asocian con trastornos hormonales en Cuerpo de mujer. La enfermedad ocurre en el contexto de un aumento o disminución de estrógeno y prolactina, así como en el contexto de formaciones fibroquísticas en el tórax.
Hay tres períodos más peligrosos:
- Adolescente, de 14 a 18 años. Los ovarios sintetizan mucho estrógeno y la inmunidad se reduce debido a la reestructuración activa del cuerpo. Los cambios hormonales y los problemas con el sistema inmunológico crean condiciones para el desarrollo de la inflamación.
- Reproductiva, de 19 a 35 años. Existe una alta probabilidad de hiperplasia dishormonal y formaciones fibroquísticas en el tórax. La mastitis ocurre debido al crecimiento activo tejido conectivo e hipertrofia glandular.
- Premenopáusica, 45-55 años. La concentración de estrógenos y la inmunidad disminuyen, aumenta la sensibilidad a los microbios y las bacterias.
Tipos de mastitis no de lactancia
La mastitis no relacionada con la lactancia se divide en dos tipos: aguda y crónica. En el curso agudo de la enfermedad, la inflamación se propaga rápidamente a los tejidos blandos. El líquido se acumula dentro de la glándula mamaria y luego se forma una cápsula llena de contenido purulento, o incluso varias. El quiste aumenta de tamaño y, si no se trata adecuadamente, puede convertirse en un absceso.
En forma crónica se siente un sello pequeño e indoloro en el pecho. Prácticamente no causa molestias, por lo que se aconseja a algunos pacientes que simplemente observen la neoplasia y no hagan nada. A otros se les prescribe tratamiento quirúrgico y Terapia hormonal para prevenir las recaídas.
peligro de enfermedad
La mastitis purulenta no relacionada con la lactancia puede causar abscesos y necrosis del tejido mamario. La forma descuidada de la enfermedad causa sepsis: envenenamiento de la sangre, que conduce a una intoxicación grave del cuerpo y la muerte.
La forma aguda es mastitis de lactancia con un tratamiento inadecuado, se vuelve crónico. Los pacientes con enfermedad mamaria crónica a menudo recaen y desarrollan fístulas purulentas que requieren tratamiento quirúrgico.
La mastitis crónica también crea condiciones para el desarrollo del cáncer de mama. Los síntomas de las enfermedades son similares, por lo que las mujeres con signos sospechosos no deben rechazar un examen completo y automedicarse.
Síntomas
Las diferentes formas de mastitis tienen diferentes síntomas. La variante aguda comienza repentinamente. Primero, se produce un pequeño sello en el área del pezón. Se acompaña de hinchazón de la glándula mamaria, enrojecimiento de la piel y aumento de la temperatura a 37-38 grados. Leve aparece en el pecho dolor persistente. Esta es la primera etapa o etapa serosa de la mastitis no relacionada con la lactancia.
Cuando la etapa serosa se vuelve infiltrativa, la temperatura sube a 38-39 grados y aparecen síntomas adicionales:
- sellos duros simples o múltiples que duelen cuando se presionan;
- hinchazón severa y agrandamiento de los senos;
- dolores de cabeza, debilidad, mareos y otros signos de intoxicación;
- fuertes dolores de dibujo.
La etapa infiltrativa puede convertirse en purulenta. Los signos de intoxicación del paciente aumentarán, los ganglios linfáticos de las axilas se inflamarán. Las formaciones dentro de la glándula mamaria se volverán más suaves y elásticas, llenas de pus. El dolor en el pecho aumentará y se extenderá a los ganglios linfáticos. En algunos pacientes, el dolor se irradia al área debajo de la escápula y limita la movilidad de las extremidades superiores.
Los síntomas de la mastitis crónica no son tan pronunciados. El ecógrafo muestra la presencia de un infiltrado o absceso, pero la compactación no suele ser dolorosa a la palpación y no se acompaña de intoxicación del cuerpo. En casos severos, las mujeres pueden desarrollar fístulas con una secreción escasa.
La mastitis crónica no relacionada con la lactancia también se caracteriza por:
- aumento de la concentración de leucocitos y ESR en la sangre;
- hipotensión sintomática;
- Palpitaciones del corazón;
- secreción de pus del pezón afectado;
- deformación de las glándulas mamarias.
con crónica mastitis no lactatoria debido al aumento de senos con gel de poliacrilamida, las fístulas pueden extenderse a las paredes torácica y abdominal y causar una supuración masiva.
Diagnósticos
Ante los primeros síntomas de inflamación, se debe mostrar la glándula mamaria a un ginecólogo o cirujano. El médico puede hacer un diagnóstico preliminar después de un examen visual y palpación del tórax.
Exámenes adicionales ayudarán a confirmar el diagnóstico y determinar la causa de la mastitis no relacionada con la lactancia:
- ecografía mamaria para descartar cáncer;
- análisis de sangre generales;
- análisis general de orina;
- sembrar pus del pezón o fístula en medios nutritivos;
- biopsia.
Si la ecografía no da resultados precisos, el médico remite a la mujer a una mamografía. El procedimiento ayudará a distinguir la mastitis no lactante de las anomalías de los conductos lácteos y los lóbulos, así como del cáncer de mama.
Se recomienda a los pacientes con absceso y forma flemonosa que pinchen la formación y examen bacteriológico su contenido. Además, una mujer debe ir examen completo para determinar qué enfermedad causó la falla hormonal o la disminución de la inmunidad y el desarrollo de mastitis.
Tratamiento
La mastitis no relacionada con la lactancia en forma serosa e infiltrativa se trata de forma conservadora. Con etapas de absceso, infiltrativo-purulento y flemonoso, Intervención quirúrgica.
Tratamiento conservador
En la etapa inicial de la enfermedad, se recomienda a las mujeres que apliquen una bolsa de hielo en el área de inflamación. La hipotermia local retarda el desarrollo de la infección, reduce la inflamación, dolor y enrojecimiento de la piel. Las compresas frías se envuelven en un paño o toalla para evitar la congelación.
Es útil que los pacientes usen ropa interior especial que levanta las glándulas mamarias y protege contra la inflamación severa y la sensación de pesadez. Las compresas frías y los sostenes de apoyo se complementan con medicamentos antiinflamatorios no esteroideos:
- butadiona;
- ibuprofeno;
- Aspirina.
Se elimina la hinchazón y la pesadez en la glándula mamaria. antihistamínicos. Los más efectivos son:
- Tavegil;
- difenhidramina;
- pipolfeno;
- Suprastin.
Con una disminución de la inmunidad y para acelerar la recuperación, los medicamentos se complementan con complejos multivitamínicos, en los que están presentes las vitaminas A y E.
Se prescriben medicamentos antibacterianos si el paciente se queja de dolor torácico intenso, temperatura elevada o fiebre, o cuando la mastitis se extiende más allá de un cuadrante del seno y se disemina al tejido sano.
La forma infiltrativa y serosa de la enfermedad se trata con antibióticos. serie de penicilina:
- flucloxacilina;
- oxacilina;
- ampicilina;
- dicloxacilina;
- clavulanato;
- amoxicilina.
Los antibióticos de la serie de las penicilinas pueden sustituirse por cefalosporinas. Este grupo de medicamentos incluye:
- cefadroxilo;
- cefuroxima;
- cefalexina;
- Cefaclor.
Las formas resistentes de bacterias y microbios se tratan con antibióticos de tercera y cuarta generación: aminoglucósidos y fluoroquinolonas. Los aminoglucósidos incluyen "Estretomicina" y "Neomicina". El grupo de las fluoroquinolonas incluye:
- ofloxacina;
- pefloxacina;
- norfloxacina;
- esparfloxacina;
- Ciprofloxacina.
Los antibióticos se toman por vía oral. Con secreción similar al calostro de los pezones, a los pacientes también se les puede recetar Parlodel o preparaciones similares. Los medios de este grupo suprimen la lactancia y mejoran los niveles hormonales.
Cirugía
La mastitis purulenta no relacionada con la lactancia solo se puede tratar quirúrgicamente. En las etapas de absceso e infiltrativo-purulento, se abre la formación y se aspira el contenido. La manipulación se realiza a través de una pequeña incisión de 0,5-1 cm de largo, sobre el lugar de mayor acumulación de pus.
La cavidad del infiltrado se lava con soluciones antisépticas o antibióticos. Se introduce un drenaje de goma en su interior, que se deja varios días. Con la ayuda del drenaje, se elimina el pus del infiltrado y se lava la herida.
Con las etapas flemáticas y gangrenosas de la mastitis, el médico puede eliminar no solo la formación, sino también los tejidos que la rodean. Antes de la cirugía, a los pacientes se les prescribe un tratamiento antiinflamatorio, que reduce la lesión y ayuda a determinar los límites claros del infiltrado.
Durante el período de rehabilitación, se recomienda a las mujeres someterse a terapia de drogas para prevenir complicaciones y recaídas. Después de la operación, el médico prescribe inyecciones intravenosas antibióticos y soluciones de cloruro de sodio, glucosa y poliglucina para desintoxicar el organismo. Los medicamentos antibacterianos se complementan con antihistamínicos, complejos multivitamínicos y medicamentos antiinflamatorios.
Prevención
La prevención de la mastitis no relacionada con la lactancia consiste en observar las reglas de higiene y contactar oportunamente a un médico ante los primeros síntomas de la enfermedad. Los expertos no aconsejan el autotratamiento y esperan hasta que la etapa infiltrativa se convierta en un absceso.
Pacientes con trastornos hormonales y mastopatía fibroquística es necesario visitar regularmente a un ginecólogo o mammólogo y controlar el estado de las glándulas mamarias. Las mujeres con enfermedades inflamatorias crónicas y agudas de los órganos internos no deben rechazar el tratamiento, ya que la presencia de una infección en el cuerpo conduce a una disminución de la inmunidad y crea condiciones para el desarrollo de mastitis.
Algunas formas de mastitis no relacionadas con la lactancia son autolimitadas y no requieren tratamiento especifico, solo observaciones. Otras formas de la enfermedad pueden convertirse en patologías graves con numerosas complicaciones, por lo tanto, ante cualquier signo de inflamación en las glándulas mamarias, debe consultar a un médico y seguir todas las instrucciones de un especialista especializado.
Las glándulas mamarias son un "espejo", que refleja indirectamente todo el estado del cuerpo de la mujer. La morfología de este órgano es un objeto cercano de atención de los médicos, porque en muchas enfermedades es en el tórax donde aparecen los primeros cambios.
Este es un grupo de patologías que son diferentes en términos de razones y mecanismo de desarrollo, encriptadas por médicos con números especiales.
¿Qué significan y cómo no perderse en el cifrado médico para tener información completa sobre su salud?
Estadísticas de diagnóstico de la CIE 10
ICD 10 (No. 60-64) las enfermedades de las glándulas mamarias están sujetas a un análisis estadístico cuidadoso. Esta es una de las razones por las que se introdujo la clasificación unificada. Según los últimos datos de la Organización Mundial de la Salud, hasta el 40% de las mujeres sufren mastopatía entre la población femenina del mundo, y más de la mitad de todos los casos (hasta el 58%) se combinan con trastornos ginecológicos. De particular interés es el hecho de que muchas enfermedades mamarias también son condiciones precancerosas. La tasa de incidencia y mortalidad por cáncer de mama aumenta cada año, incluso a pesar de los grandes avances de la medicina en el campo de sus diagnostico temprano y tratamiento eficaz. La mayor parte de los casos ocurre en los países desarrollados.
En nuestro país también se utiliza la clasificación internacionalmente aceptada de la CIE N° 10. En base a ello, existen:
· N 60 - Crecimientos benignos de la glándula mamaria. La mastopatía pertenece a este grupo.
· N 61 - Procesos inflamatorios. Entre ellos se encuentran el ántrax, la mastitis, el absceso.
· N 62 - Agrandamiento de la glándula mamaria.
N 63 - Procesos volumétricos en el tórax, no especificados (nudos y nódulos).
· N 64 - Otras patologías.
Cada una de estas enfermedades tiene sus propias causas, características cuadro clinico, métodos de diagnóstico y tratamiento. Hablemos de esto ahora.
La definición de la enfermedad fue allá por 1984 por los expertos de la Organización Mundial de la Salud. Caracteriza la displasia benigna como una combinación mecanismos patológicos, manifestada por cambios tanto regresivos como progresivos en los tejidos de las glándulas mamarias con la aparición de relaciones anormales entre el epitelio y el tejido conectivo.
También, según la definición, un signo importante es la formación de cambios en la mama como fibrosis, quistes y proliferaciones. Pero este no es el síntoma principal para hacer un diagnóstico, porque. no siempre está disponible.
Cuadro clínico del diagnóstico
La enfermedad puede aparecer varios signos. Pero los síntomas principales se pueden distinguir:
· Dolor sordo en las glándulas mamarias, que muchas veces tiende a aumentar antes del inicio de la menstruación. Después de pasar sangrado menstrual el dolor generalmente desaparece.
Irradiación: la propagación del dolor al exterior. glándula mamaria. A menudo, los pacientes se quejan de que el dolor se da en el hombro, el omóplato o el brazo.
La presencia de educación en el seno o compactación de su estructura. Este síntoma puede ser determinado por pacientes que están atentos a su estado de salud y palpan regularmente.
Diagnósticos
 El médico comienza el examen con una recopilación exhaustiva de datos anamnésicos. El médico aclara el inicio de la menstruación del paciente, su naturaleza, ciclicidad, dolor, profusión. También es importante la historia ginecológica, que consta de la edad de inicio de la actividad sexual, el número de embarazos, abortos espontáneos, abortos, partos. Los datos genealógicos ayudarán a comprender si hubo enfermedades similares en parientes consanguíneos. línea femenina. Toda esta información ayuda a establecer el correcto diagnóstico preliminar.
El médico comienza el examen con una recopilación exhaustiva de datos anamnésicos. El médico aclara el inicio de la menstruación del paciente, su naturaleza, ciclicidad, dolor, profusión. También es importante la historia ginecológica, que consta de la edad de inicio de la actividad sexual, el número de embarazos, abortos espontáneos, abortos, partos. Los datos genealógicos ayudarán a comprender si hubo enfermedades similares en parientes consanguíneos. línea femenina. Toda esta información ayuda a establecer el correcto diagnóstico preliminar.
Un examen objetivo ayudará al médico a identificar la asimetría de las glándulas mamarias y, cuando se palpan, determinar la presencia o ausencia de neoplasias. Atención especial Los mammólogos prestan atención no solo a la consistencia y estructura de la glándula mamaria, sino también al color, tamaño y estado de los pezones.
Los métodos instrumentales confirman la exactitud del supuesto diagnóstico o, por el contrario, lo refutan y devuelven al médico al principio. búsqueda de diagnóstico. La mayoría de las veces recurre a la mamografía y la ecografía de las glándulas mamarias. Además, se estudian la sangre y la orina del paciente.
Terapia
El tratamiento de enfermedades de las glándulas mamarias No. 60 ICD10 es posible en 2 versiones. El primero es la medicación, que se utiliza para crecimientos difusos. Se puede lograr un buen resultado con agentes hormonales, incluidos los anticonceptivos orales.
El segundo método es quirúrgico, que está indicado para la forma nodular. La formación remota está sujeta a un examen histológico obligatorio para excluir la presencia de atípicas Células cancerígenas. El pronóstico después del tratamiento es favorable.

Las enfermedades de la mama CIE-10 No. 61 incluyeron: absceso, carbunco y mastitis, que se considera la patología más común en este grupo.
La mastitis es una enfermedad inflamatoria. La derrota del seno a menudo es unilateral y solo en casos raros (no más del 10%) se extiende a ambas glándulas mamarias. La causa de la enfermedad son dos factores principales que se superponen entre sí:
El primero es una violación de la salida de leche;
El segundo es la adición de microflora patógena o condicionalmente patógena.
Inicialmente, la enfermedad procede según el tipo de inflamación aséptica (estéril). Sin embargo, muy rápidamente, literalmente en un día, en condiciones de estancamiento de la secreción de leche y temperatura favorable, la microflora se activa. Así comienza la etapa de inflamación bacteriana.
Síntomas principales

El cuadro clínico es casi el mismo en todas las mujeres. El primer síntoma es un aumento brusco de la temperatura a valores altos (38 - 39 ° C). Además, se une el enrojecimiento de la piel de una de las glándulas mamarias y luego un dolor intenso. A medida que pasa el tiempo, solo se vuelven más fuertes. Con una inflamación severa y la ausencia de un tratamiento oportuno, la sepsis se desarrolla muy rápidamente, una complicación mortal.
Diagnósticos
El diagnóstico se establece sobre la base de datos anamnésicos, objetivos y de laboratorio. De la anamnesis resulta que la mujer está amamantando. Como regla general, los riesgos aumentan si aplica constantemente al niño en la misma posición. En este caso, se produce un vaciamiento incompleto de la glándula. Un examen objetivo muestra hiperemia de la glándula inflamada, su ligero aumento, así como un dolor agudo a la palpación. En investigación de laboratorio en la sangre, se detecta leucocitosis con valores altos.
Tratamiento
En las primeras etapas, el tratamiento conservador (medicamentos) también es eficaz. La principal condición es la completa expresión de la leche. Para estos fines, un extractor de leche no es la mejor solución, lo mejor es hacerlo a mano. El paciente puede realizar el procedimiento por su cuenta, pero a menudo, debido al dolor intenso, es necesario recurrir a personas especialmente capacitadas. De los medicamentos recurren a los antibióticos una amplia gama comportamiento. Por lo general, estas medidas son suficientes para una recuperación completa y una mayor restauración de la lactancia materna.
 En formas severas enfermedad antes de la cita método operativo Los tratamientos intentan detener temporalmente la lactancia con la ayuda de medicamentos especiales. Si este método no fue efectivo, entonces los cirujanos retoman el tratamiento.
En formas severas enfermedad antes de la cita método operativo Los tratamientos intentan detener temporalmente la lactancia con la ayuda de medicamentos especiales. Si este método no fue efectivo, entonces los cirujanos retoman el tratamiento.
Otras enfermedades inflamatorias de la mama
Los ántrax y los abscesos de la glándula mamaria también ocurren en la práctica clínica, pero ahora son cada vez menos comunes. El carbunco de la glándula mamaria, como en cualquier otra parte de la piel, es una inflamación purulenta. folículo capilar y glándula sebácea. Un absceso es una fusión purulenta de la glándula mamaria limitada de tejidos sanos.
La causa de la enfermedad en el carbunclo es un bloqueo de la glándula sebácea, contra la cual microflora patógena. Un absceso puede desarrollarse como resultado de una infección hematógena o linfogénica de otros focos.
Ambas enfermedades ocurren con un aumento de la temperatura, un aumento del dolor en una de las glándulas mamarias.
El tratamiento a menudo se realiza quirúrgicamente. El absceso se abre, se libera del contenido purulento, se trata con una solución antiséptica y luego se establece el drenaje por un tiempo. Al paciente se le prescribe un curso de antibióticos de amplio espectro. Con un tratamiento oportuno, el pronóstico siempre es favorable.
En este grupo, se acostumbra destacar la ginecomastia, que ocurre solo en hombres. Se caracteriza por el crecimiento del tejido mamario y, en consecuencia, su aumento. En las mujeres, este proceso se denomina hipertrofia mamaria y también pertenece a este grupo.
El riesgo de hipertrofia aumenta el consumo de cerveza, porque. Esta bebida contiene estrógenos vegetales. También estimulan la división celular activa.
Vale la pena señalar que dicho diagnóstico se establece no solo en mujeres, sino también en hombres, pero su proporción entre ellos es de 1:18. La mayoría de las mujeres de 20 a 85 años están enfermas, pero es más común en 40-45 años. La mortalidad por la enfermedad es del 0%.
Causas
La etiología de la enfermedad no se comprende completamente.
Cuadro clinico
La primera vez que la enfermedad no presenta ningún síntoma, esta es la llamada fase latente de la enfermedad. La duración de este período es individual y puede variar desde varios meses hasta un año o más. El primer síntoma es el dolor periódico en la mama, que puede aumentar antes del inicio de la menstruación. El dolor, por regla general, desaparece inmediatamente después del final de la menstruación.

El mayor error que cometen los pacientes es no prestar atención a los cambios en propio cuerpo y no acudir a los médicos, atribuyendo las dolencias a desequilibrios hormonales, al inicio de un nuevo ciclo, o a la proximidad menopausia. Con el tiempo, el dolor adquiere un carácter de dolor constante. Con una cuidadosa autopalpación, el paciente puede detectar una formación en el pecho, que a menudo sirve como motivo para ver a un médico.
Diagnósticos
Principales métodos de investigación:
Recogida de denuncias
evaluación de datos anamnésticos;
métodos de investigación de laboratorio (general análisis clínico sangre, análisis de orina, análisis bioquímico análisis de sangre o estudio de marcadores tumorales);
métodos instrumentales (ultrasonido, mamografía, biopsia).
Tratamiento
Todas las neoplasias mamarias están sujetas a tratamiento quirúrgico. Luego de la remoción, el material biológico en el 100% de los casos es enviado a examen histológico estableciendo así un diagnóstico preciso y la necesidad de un tratamiento posterior.
Otras enfermedades de la mama (N64) ICD10
Este grupo incluye:

galactocele: un quiste en el espesor de la glándula mamaria, lleno de leche;
cambio involutivo después de la lactancia;
secreción del pezón fuera del período de lactancia;
Pezón invertido
La mastodinia es una condición que se percibe subjetivamente. se caracteriza incomodidad en el pecho. Pueden estar presentes de forma continua o intermitente.
Prevención de enfermedades mamarias.
Un lugar prioritario en las tácticas de trabajo entre ginecólogos y oncólogos es la propaganda para la prevención de enfermedades mamarias. Esto debería incluir publicidad social, varios folletos médicos, conversaciones preventivas con pacientes en la recepción, una creciente popularidad. estilo de vida saludable la vida, así como la afirmación día mundial para combatir el cáncer de mama.
Para minimizar el riesgo de desarrollar la enfermedad, así como para no pasarla por alto en una etapa temprana, uno debe adherirse a las siguientes reglas:
Negativa a fumar y beber alcohol;
tratamiento de enfermedades agudas, así como prolongación de la fase de remisión en las crónicas;
pasar exámenes preventivos, especialmente a partir de los 35 años;
Realización de autopalpación de las glándulas mamarias en el hogar al menos una vez cada 4-6 meses.

Displasia mamaria benigna según CIE-10 o mastopatía
La displasia mamaria benigna según la CIE-10 o mastopatía es una enfermedad de las glándulas mamarias ( tumor benigno). Aparece como consecuencia de la proliferación tisular con diversas trastornos hormonales y hay 2 tipos: nodal (sello simple) ymastopatía difusa(con múltiples nodos).La mastopatía ocurre principalmente en mujeres en edad reproductiva. Este fenómeno es fácil de explicar. cada mes en cuerpo joven hay cambios periódicos bajo la influencia de las hormonas estrógeno y progesterona, que afectan no solo ciclo menstrual, pero también tejido mamario (estimulación e inhibición de la división celular, respectivamente). Desequilibrio hormonal, provocando un exceso de estrógeno, conduce a la proliferación de tejidos, es decir, a la mastitis.Además, la producción intempestiva de prolactina, la hormona de la lactancia, puede dar lugar a la enfermedad (normalmente aparece durante el embarazo y la lactancia).El desarrollo de la mastopatía puede provocar deficiencia de vitaminas, trauma, aborto, predisposición hereditaria, enfermedades crónicas etc. Puede sentir la apariencia de la mastopatía por su cuenta. Provoca dolor en la glándula mamaria, acompañado de agrandamiento, hinchazón e induración de las mamas. A veces puede haber secreción de los pezones. Si encuentra tales signos, debe comunicarse de inmediato con un especialista.
ICD-10, (No. 60-No. 64) enfermedades de las glándulas mamarias según la Clasificación Internacional de Enfermedades

La mastopatía médica se trata con hormonas (gestágenos, inhibidores de estrógenos, antiestrógenos, andrógenos, utilizados de acuerdo con la Clasificación Internacional de Enfermedades, ICD-10) y drogas no hormonales Mabustín.La intervención quirúrgica se utiliza para mastopatía nodular y se diagnostican dos tipos: resección sectorial (en este caso se extirpa el tumor junto con la zona de la mama) y enucleación (se extirpa únicamente el tumor). La cirugía está indicada si se sospecha cáncer de mama., el tumor o quiste único aumenta rápidamente.El estilo de vida afecta la pronta recuperación. Durante el período de tratamiento, es mejor limitar el consumo de té y café, incluir más verduras y frutas que contengan vitaminas en la dieta, rechazar malos hábitos, procedimientos térmicos (por ejemplo, en un baño o sauna), use ropa interior cómoda. Diagnósticos(mamólogo) consta de varias etapas:palpación de las glándulas mamarias en posición supina y de pie, examen de los pezones, palpación ganglios linfáticos y glándula tiroides;
Mamografía: radiografía de las glándulas mamarias;
. Ultrasonido para determinar con precisión la estructura y ubicación de la neoplasia en el seno;
. biopsia - examen de tejido en busca de oncogenes;
. estudios hormonales, examen del hígado y consulta de especialistas (ginecólogo, oncólogo).

Elección tácticas médicas depende de la etapa de desarrollo de la enfermedad e implica la solución de las siguientes tareas: la preservación o terminación de la lactancia, la lucha contra el agente causal de la enfermedad, el saneamiento de los focos purulentos (si se forman). Se recomienda a las pacientes con inflamación posparto de las glándulas mamarias que dejen de amamantar temporalmente. La secreción de leche se suprime solo en un pequeño número de pacientes con ciertas indicaciones: rápida progresión de la inflamación con una transición a una fase infiltrativa dentro de 1 a 3 días con la terapia adecuada, recurrencia de mastitis purulenta después de la cirugía, formas flemonosas y gangrenosas, resistencia postoperatoria a antibióticos, descompensación del lado de otros órganos y sistemas.
Antes de la transición de la inflamación a forma purulenta la base del tratamiento es medicamentos antibacterianos, seleccionado teniendo en cuenta la sensibilidad agente infeccioso. Además de la terapia etiotrópica, se utilizan agentes patogénicos y sintomáticos que contribuyen a una recuperación más rápida y previenen complicaciones. Por lo general, en el tratamiento de la forma de lactancia de la mastitis, se usan los siguientes:
Antibióticos. Se prescribe un curso de terapia con antibióticos inmediatamente después de que se realiza el diagnóstico y se corrige de acuerdo con los resultados de los datos del examen bacteriológico. Se utilizan penicilinas sintéticas, cefalosporinas, aminoglucósidos, preparaciones combinadas, derivados de nitroimidazol.
Agentes antifúngicos. Fármacos antibacterianos modernos de amplio espectro junto con patógenos destruir la microflora natural. Por lo tanto, los medicamentos antimicóticos están indicados para la prevención de sobreinfecciones, disbacteriosis y candidiasis.
Medios para mejorar la inmunidad. Los inmunomoduladores, inmunocorrectores, complejos de vitaminas y minerales se utilizan para estimular la protección inespecífica. Para aumentar la reactividad específica, se utilizan toxoide estafilocócico, plasma antiestafilocócico y gammaglobulina.
Antihistamínicos. Tomar varios antibióticos en el contexto de una reactividad tisular alterada a menudo provoca reacciones alérgicas, para cuya prevención se prescriben medicamentos con efecto antihistamínico y, en casos más graves, glucocorticoides.
terapia de infusión Comenzando con la forma infiltrativa de mastitis, está indicada la introducción de soluciones coloidales sintéticas, formulaciones a base de dextranos y preparaciones de proteínas. Medicamentos de estos grupos permiten corregir trastornos metabólicos, manteniendo las funciones de los principales sistemas del organismo.
La identificación de inflamación purulenta es una indicación directa para el saneamiento quirúrgico del foco patológico. Teniendo en cuenta la forma del proceso inflamatorio, se abre y drena la mastitis o se punza un absceso, seguido de drenaje. La intervención quirúrgica realizada correctamente le permite detener la propagación del proceso inflamatorio, preservar el parénquima mamario tanto como sea posible y garantizar un resultado cosmético óptimo. Después de la operación, al paciente se le prescribe una terapia farmacológica compleja.
El esquema de tratamiento combinado de mastitis que surge en período de lactancia, prevé el uso activo de métodos de fisioterapia. A los pacientes con inflamación serosa se les muestra ultrasonido, radiación ultravioleta, apósitos de ungüento de aceite con alcanfor o aceite de vaselina, linimento balsámico, ungüento de butadieno. Con la transición de la enfermedad a la etapa infiltrativa, aumentan las cargas de calor. Después de la intervención de la mastitis purulenta de la lactancia, se recomiendan dosis subtérmicas de UHF, suberitémicas y levemente eritémicas de RUV.
MASTITIS miel.
La mastitis es una inflamación de la glándula mamaria. edad dominante
La mastitis de los recién nacidos ocurre en los primeros días de vida como resultado de la infección de elementos glandulares hiperplásicos.
Mastitis posparto - durante la lactancia
Mastitis periductal (plasmocítica): más a menudo durante la menopausia.
sexo predominante
La mayoría de las mujeres se ven afectadas
Mastitis juvenil: en adolescentes de ambos sexos durante la pubertad.
Clasificación
Con el flujoAgudo: seroso, purulento (flemonoso, gangrenoso, abscesante: subareolar, intramamaria, retromamaria)
Crónico: purulento, no purulento
Por localización: intracanalicular (galactoforitis), periductal (plasmocítica), infiltrativa, derramada.
Etiología
Lactancia (ver)carcinomatoso
Bacteriana (estreptococos, estafilococos, neumococos, gonococos, a menudo combinados con otra flora coccal, Escherichia coli, Proteus).
Factores de riesgo
Período de lactancia: violación de la salida de leche a través de los conductos lácteos, grietas en los pezones y la areola, cuidado inadecuado de los pezones, violaciones de la higiene personal.Enfermedades purulentas de la piel de la mama.
cáncer de mama
Diabetes
Artritis Reumatoide
Implantes mamarios de silicona/parafina
Tomar glucocorticoides
Extirpación de un tumor de mama seguida de radioterapia
Larga historia de tabaquismo.
patomorfología
Metaplasia escamosa del epitelio de los conductos de las glándulas mamariasHiperplasia epitelial intraductal
necrosis grasa
Expansión de los conductos de las glándulas mamarias.
Cuadro clinico
Mastitis serosa aguda (puede progresar con el desarrollo de mastitis purulenta)inicio repentino
Fiebre (hasta 39-40°C)
dolor severo en la glándula mamaria
La glándula está agrandada, tensa, la piel sobre el foco está hiperémica, a la palpación, un infiltrado doloroso con límites borrosos
Linfangitis, linfadenitis regional.
Mastitis flemonosa purulenta aguda
Estado general grave, fiebre
La glándula mamaria está muy agrandada, dolorosa, pastosa, el infiltrado sin límites definidos ocupa casi toda la glándula, la piel sobre el infiltrado es hiperémica, tiene un tinte azulado.
Linfangitis.
Mastitis absceso purulenta aguda
Fiebre, escalofríos
Dolor en la glándula
Glándula mamaria: enrojecimiento de la piel sobre la lesión, retracción del pezón y piel de la glándula mamaria, dolor agudo a la palpación, reblandecimiento del infiltrado con formación de un absceso
Linfadenitis regionales.
investigación de laboratorio
Leucocitosis, aumento de la VSGSe requiere un estudio bacteriológico para determinar la sensibilidad de los microorganismos a los antibióticos.
Estudios Especiales
ultrasonidoMamografía (el cáncer de mama no se puede descartar por completo)
Investigación de imágenes térmicas
Biopsia de mama.
Diagnóstico diferencial
Carcinoma (etapa inflamatoria)Cáncer de mama infiltrante
Tuberculosis (puede estar asociada con la infección por VIH)
actinomicosis
sarcoide
Sífilis
Quiste hidatídico
Quiste sebáceo.
Tratamiento:
terapia conservadoraAislamiento de la madre y el niño de otras madres y recién nacidos
Dejar de amamantar con el desarrollo de mastitis purulenta.
Vendaje que suspende la glándula mamaria
Calor seco en la glándula mamaria afectada
Extracción de leche de la glándula afectada para reducir su congestión.
Si no es posible el bombeo, para suprimir la lactancia, se prescribe bromocriptina a 0,005 g 2 r / día durante 4-8 días.
Terapia antimicrobiana: eritromicina 250-500 mg 4 r/día, cefalexina 500 mg 2 r/día, cefaclor 250 mg 3 r/día, amoxicilina-clavulanato (Augmentin) 250 mg 3 r/día, clindamicina 300 mg 3 r/día ( si se sospecha microflora anaeróbica)
AINE
Bloqueo retromamario de novocaína.
Cirugía
Aspiración de contenidos bajo guía ecográficaApertura y drenaje del absceso con separación cuidadosa de todos los ligamentos
incisiones operativas
Con absceso subareolar - a lo largo del borde del campo peripapilar
Absceso intramamario - radial
Retromamaria - a lo largo del pliegue submamario
En tallas pequeñas un absceso, es posible extirparlo con tejidos inflamatorios adyacentes según el tipo de resección sectorial con drenaje activo de la herida con un tubo de doble luz y sutura apretada
Apertura de todos los conductos fistulosos
Con la progresión del proceso: extirpación de la glándula (mastectomía).
Complicaciones
formación de fístulaSepticemia
Flemón subpectoral.
La evolución y el pronóstico son favorables.
Recuperación completa ocurre dentro de 8-10 días con drenaje adecuado
Después de las operaciones, quedan cicatrices que desfiguran y deforman la glándula mamaria.
Prevención
Cuidado cuidadoso de los senosCumplimiento de la higiene de la alimentación.
Uso de cremas emolientes
Expresión de leche.
Sinónimos
Mastitisver también
CIE
N61 Enfermedades inflamatorias de la glándula mamariaManual de enfermedades. 2012 .
Sinónimos:Vea lo que es "MASTITIS" en otros diccionarios:
Mastitis- CIE 10 N61.61. ICD 9 611.0611.0 DiseasesDB ... Wikipedia
MASTITIS- (tórax) inflamación de la glándula mamaria. La mastitis generalmente ocurre como resultado de la penetración (a través de las grietas del pezón) de microbios piógenos en la glándula mamaria. La mayoría de las veces ocurre en mujeres lactantes y mujeres embarazadas.. Con mastitis, aumenta repentinamente ... ... La enciclopedia concisa del hogar
mastitis- Mama Diccionario de sinónimos rusos. mastitis nm. pecho Diccionario de sinónimos rusos. Contexto 5.0 Informática. 2012. mastitis... Diccionario de sinónimos
MASTITIS- MASTITIS, mama, mastitis, mammitis, mas tadenitis (del griego mastos pecho femenino), inflamación de la mama. Distinguir agudo y hron. procesos inflamatorios. Inflamación aguda Las glándulas mamarias pueden ocurrir en todos los períodos de la vida, pero con mayor frecuencia ... ... Gran enciclopedia médica
mastitis- a, m. mastite mastos mama, pezón. Inflamación de la glándula mamaria. Krysin 1998. Lex. Michelson 1866: mastitis; BAJO 1: trajes / t ... Diccionario histórico de galicismos de la lengua rusa
mastitis- MASTITIS, coloquial. reducido pecho ... Diccionario-tesauro de sinónimos del habla rusa
MASTITIS- (del griego mastos pezón pecho) (pecho), enfermedad inflamatoria glándula mamaria en humanos y animales, generalmente como resultado de una infección a través de grietas en los pezones; ocurre con más frecuencia en el período posparto ... Gran diccionario enciclopédico
MASTITIS- MASTITIS, esposo. Inflamación de la glándula mamaria. | adj. venerable, oh, oh. Diccionario Ozhegov. SI. Ozhegov, N. Yu. Shvedova. 1949 1992 ... Diccionario explicativo de Ozhegov
Mastitis- (del griego mastos pezón, mama) (mama), una enfermedad inflamatoria de la glándula mamaria en humanos y animales, generalmente como resultado de una infección a través de pezones agrietados; ocurre con mayor frecuencia en período posparto. … Diccionario Enciclopédico Ilustrado
Mastitis- I Mastitis (mastitis; griego mastos pecho + itis; sinónimo de mama) inflamación del parénquima y tejido intersticial de la glándula mamaria. Hay mastitis aguda y crónica. Dependiendo de estado funcional glándula mamaria (glándula mamaria) (la presencia de ... Enciclopedia médica
MASTITIS- (mama), inflamación aguda o crónica de la glándula mamaria, generalmente asociada a su infección durante la lactancia. MASTITIS EN HUMANOS La mastitis suele ocurrir en mujeres, aunque ocasionalmente mastopatía quística observado en los hombres. Picante… … Enciclopedia Collier
Libros
- Mastitis de lactancia purulenta aguda, A. P. Chadaev, A. A. Zverev. El libro cubre los temas de etiología y patogenia, clínica, prevención y tratamiento de la mastitis aguda purulenta de la lactancia, así como los principios Tratamiento quirúrgico según diversas formas...
Esta enfermedad a menudo ocurre en los primeros meses de vida de un niño. Procede de forma aguda, con un aumento de la temperatura a valores altos, hinchazón de la glándula mamaria, un cambio en el color de la piel en el área de la areola y el desarrollo de un absceso. Con un tratamiento inadecuado, puede ocurrir una generalización del proceso con el desarrollo de un componente séptico. La incidencia de esta enfermedad es similar en niñas y niños desde el nacimiento hasta los tres años (según estadísticas).
Según la CIE10 (Clasificación Estadística Internacional de Enfermedades), la mastitis en recién nacidos tiene el código P39.0.
Los médicos de todo el mundo se refieren muy a menudo a esta clasificación. Ayuda a mostrar datos estadísticos y responder a una serie de preguntas relacionadas con el diagnóstico, tratamiento, pronóstico de diversas enfermedades.
Supuración infecciosa de la mama bebé ocurre con frecuencia. Puede ocurrir en niños de ambos sexos. grupos de edad. Sin embargo, las niñas menores de un mes son más susceptibles a esta patología.
Muy a menudo, el desarrollo de mastitis en un bebé ocurre en el contexto de una mastopatía fisiológica. La causa puede ser las hormonas de estrógeno maternas. Pasan el séptimo mes de embarazo de la madre al feto y los bebés tienen un desequilibrio hormonal. Con el enfoque y la higiene adecuados, la enfermedad puede desaparecer por sí sola en una semana. La automedicación puede provocar una infección. La razón a menudo puede ser el uso de ungüentos desinfectantes, compresas que las madres aplican a la glándula y vendajes apretados del seno.

El Dr. Komarovsky cree que es importante no dañar en los casos en que puede dejar al niño solo y seguir reglas simples de higiene.
A menudo, el cuidado excesivo puede causar una infección (frotar con una toallita, eliminar áreas ásperas, exprimir un secreto). La mastitis purulenta puede desarrollarse en un niño debilitado con inmunidad reducida. Otras razones son la ropa apretada, áspera o sucia, el baño poco frecuente del bebé.
Además de las causas externas, puede haber causas internas que conduzcan a esta patología. Estos son procesos infecciosos e inflamatorios concomitantes en el cuerpo del niño. Se pueden propagar a través de la sangre o la linfa. A ellos tratamiento oportuno puede prevenir el desarrollo de nuevas patologías.
A esta edad, es mejor abstenerse de besar. La infección puede entrar por la boca del niño y diseminarse internamente. El peligro de mastitis purulenta está asociado con la posibilidad de desarrollo instantáneo de sepsis. Los factores de riesgo también incluyen antecedentes obstétricos y ginecológicos cargados, enfermedades urogenitales, infecciones virales respiratorias de la madre.
Un lugar importante se le da hoy a la alimentación natural. La leche materna es una poderosa defensa inmunológica para cuerpo de niño. alimentación artificial desde los primeros días, a menudo es un requisito previo para la reducción de las defensas del cuerpo del niño y el desarrollo de una infección purulenta.

Síntomas de mastitis en un niño.
El cuadro clínico de mastitis purulenta y mamas es similar, y las madres a menudo confunden estos diagnósticos.
Con la mastopatía fisiológica, que se desarrolla como resultado de alteraciones hormonales, no hay infección ni temperatura alta. El niño se siente bastante normal, tranquilo. La única manifestación es un aumento en el tamaño de las glándulas mamarias, pero el color de la piel sobre ellas no cambia. Es posible resaltar algunos de los secretos del gris o el color blanco similar al calostro. En cuidado apropiado los senos a menudo desaparecerán por sí solos sin tratamiento. Para hacer esto, mamá solo necesita:
- planchar bien la ropa del niño, la ropa de cama
- usa telas suaves de algodón
- baña a tu bebé regularmente
Puede, para evitar la entrada de bacterias, aplicar un paño seco, limpio y suave en la glándula mamaria, cambiándolo con frecuencia. No haga compresas (frías, calientes), use ungüentos, recetas populares, exprime el secreto.
Si no sigue las reglas de higiene, no presta la debida atención al cuidado del niño o, por el contrario, lo trata en exceso, puede introducir una infección. La supuración de la glándula mamaria inflamada ya conducirá a un complejo de síntomas patológicos: mastitis purulenta.
En los bebés, esta enfermedad a menudo comienza entre el séptimo y el décimo día después del nacimiento con síntomas de intoxicación. Alta temperatura, trastornos del sueño, el estado general del niño es insatisfactorio, disminuye el apetito, puede unirse la diarrea. Paralelamente, se desarrollan síntomas locales.
La glándula mamaria aumenta, más a menudo en un lado. Piel alrededor de la areola son inicialmente hiperémicas (sonrojadas), luego se vuelven de color púrpura azulado. Cuando se toca, el niño reacciona bruscamente con gritos y llantos. Por encima del foco, la temperatura aumenta, luego se une una fluctuación (pulsación), un signo de un absceso formado. Cuando se presiona, puede haber una liberación de una pequeña cantidad de pus, pero también hay una liberación espontánea de un secreto purulento. Estos síntomas, indicativos de un proceso inflamatorio local, se desarrollan rápidamente, aunque de forma secuencial. Es necesario tener en cuenta la etapa de mastitis purulenta para la selección. tipo ideal tratamiento.
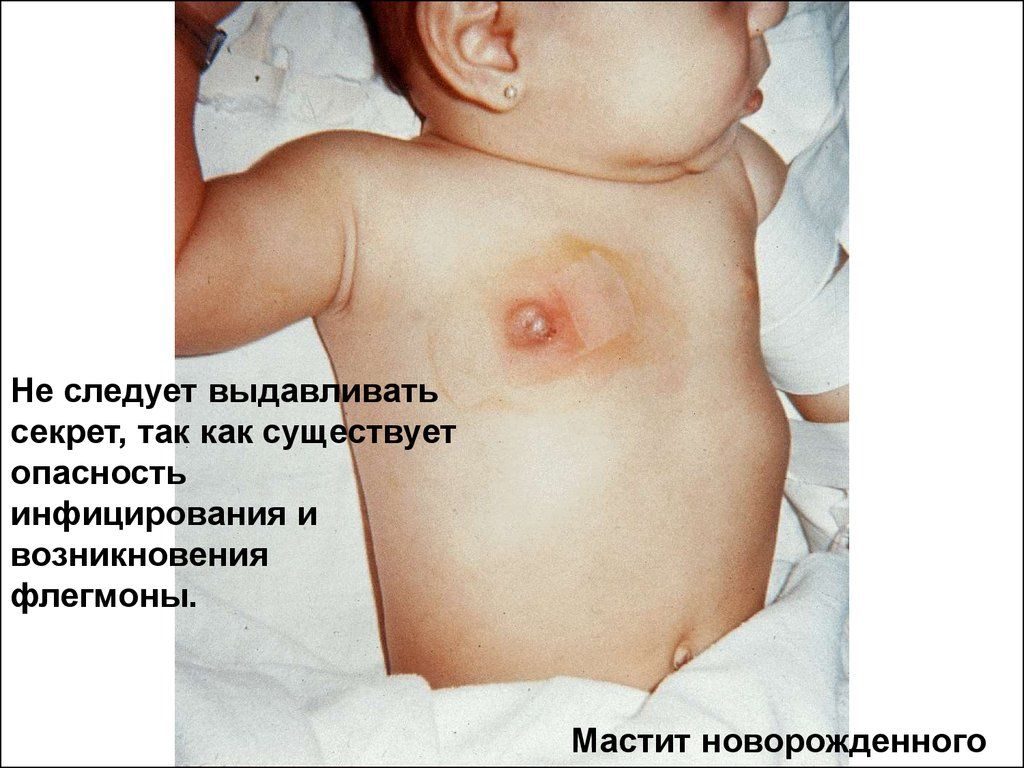
etapas
- En la etapa inicial - mastitis serosa, los fenómenos locales se expresan mal por la acumulación de líquido seroso, el color de la piel a menudo no cambia. Caracterizado por inflamación de la glándula mamaria, empeoramiento condición general niño, baja temperatura. En esta etapa se realiza el diagnóstico diferencial con la mastopatía fisiológica para seleccionar las tácticas de tratamiento correctas.
- La etapa de infiltración ocurre cuando el proceso pasa a los tejidos vecinos, la formación de un foco difuso, que se acompaña de enrojecimiento de la piel, dolor y temperatura alta.
- Luego, los focos de infiltración se fusionan, los leucocitos se acumulan en en numeros grandes que combaten las infecciones, se forma pus. A menudo, el proceso puede pasar a los tejidos subyacentes con la formación de flemón y gangrena, una etapa purulenta.
- Complicaciones y consecuencias. En esta etapa, la mastitis en los niños es peligrosa, ya que puede desarrollarse a la velocidad del rayo y convertirse en sepsis. Es necesario comenzar el tratamiento lo antes posible y, si es necesario, por recomendación de un médico, aceptar una operación quirúrgica. Aunque tal operación habría consecuencias indeseables por futura madre, pero se lleva a cabo de acuerdo con indicaciones vitales y no se discute.
Diagnósticos
Para la vida posterior, la mastitis en las niñas es más peligrosa que en los niños porque los conductos lácteos pueden bloquearse y, en el futuro, se puede observar asimetría de las glándulas mamarias. En la adolescencia, también hay consecuencias indeseables: cuando una niña crece, se convierte en madre, puede tener problemas con la lactancia. Entonces estas mujeres serán incluidas en el grupo de riesgo para oncología, mastopatía.
Desde métodos adicionales encuestas, es suficiente para determinar las pruebas clínicas generales. Un conteo sanguíneo completo de un niño a menudo muestra leucocitosis alta con un cambio de punzada, aumento de la VSG. Sin embargo, debido a la inmadurez sistema inmune, los cambios pronunciados pueden no estar en el cuadro sanguíneo. Pero esto no excluye un proceso infeccioso agudo.

Tratamiento
Táctica medidas medicas depende de la etapa y prevalencia del proceso.
Sobre el primeras etapas– seroso e infiltrante – el tratamiento a menudo se limita a métodos conservadores. Se establece reposo en cama para el niño, se aplica frío a la glándula mamaria. Hacen un estudio bacteriológico, y prescriben un antibiótico, teniendo en cuenta la sensibilidad de la flora bacteriana. En paralelo, se lleva a cabo una terapia antipirética, analgésica y antiinflamatoria. Usualmente esto preparaciones medicas, donde el principio activo es el paracetamol, se puede usar desde los primeros días de vida de un niño. Además, se utilizan preparaciones tópicas: ungüentos solubles en agua que tienen efectos analgésicos y antibacterianos, al mismo tiempo que promueven la curación.
Con la formación de flemón y absceso del bebé, operan de inmediato. Las áreas afectadas de la glándula se abren, lavan y drenan. El tratamiento antibiótico del niño se continúa a discreción del médico.

Terapia Complementaria
Usar fondos medicina tradicional Con la aplicación de varios ungüentos, tinturas, los médicos a menudo no recomiendan el aceite de alcanfor. Todo esto puede llevar a tristes consecuencias, porque. existe el peligro de que la infección y los alérgenos entren en el cuerpo del niño. Por lo tanto, es mejor seguir estrictamente las recomendaciones del médico y no participar en actividades de aficionados.
El tratamiento fisioterapéutico reparador a menudo se prescribe durante el período de recuperación. recetando vitaminas, complejos minerales, así como la correcta dieta equilibrada ayudar al niño a recuperarse más rápido, hacerse más fuerte.
Aquí están las consecuencias que pueden ser como resultado de una actitud de descuido y negligencia reglas simples la higiene del niño, y "la regla de oro de la medicina" - ¡la prevención de la enfermedad es más fácil que el tratamiento!

